
- DAZ.online
- DAZ / AZ
- DAZ 21/2020
- Wie Testergebnisse zu ...
Pandemie Spezial
Wie Testergebnisse zu interpretieren sind …
… und warum ein negativer PCR-Test längst keinen Freibrief darstellt
Dieses gestufte Abschätzen ist umso wichtiger, je höher in einer Population die Erkrankungswahrscheinlichkeit ist, wie in einem Praxishinweis im British Medical Journal (BMJ) Jessica Watson und Kollegen ausführen [1]. Ihre Arbeit gibt praktischen Ärzten Hilfestellung bei der folgenschweren Frage: Mit welcher Wahrscheinlichkeit ist eine positiv getestete Person tatsächlich positiv, eine negativ getestete tatsächlich negativ? Zwei Faktoren seien dafür unabdingbar:
Faktor 1: Genauigkeit der PCR-Tests
Für die schnelle Detektion einer akuten Infektion mit SARS-CoV-2 werden weltweit verschiedene qRT-PCR-Assays (quantitative Reverse-Transcription Polymerase Chain Reaction) eingesetzt. Sie weisen in einem bestimmten Zeitfenster virale RNA nach (vgl. Blasius H. Testen, testen, testen: Was leisten die verfügbaren Corona-Tests? DAZ 2020, Nr. 18, S. 42 – 47). Für die operative Zuverlässigkeit des Tests selbst sind zwei Parameter entscheidend: Zunächst die Sensitivität, der Prozentsatz, mit dem eine erkrankte Person als positiv getestet wird. Ein Test mit einer Sensitivität von 95% identifiziert 95 von 100 Infektionen und fünf nicht. Ein hoch sensitiver Test kann viele falsch-positive Befunde liefern, wenn er wenig spezifisch ist. Die Spezifität ist der Prozentsatz, zu dem nicht-infizierte Personen als gesund erkannt werden. Ein Test mit einer Spezifität von 98% liefert bei zwei von 100 Gesunden ein falsch-positives Ergebnis. Bei Angaben zu Sensitivität und Spezifität der in Deutschland verwendeten PCR-Tests halten sich sowohl das Robert Koch-Institut als auch das nationale Konsiliarlabor am Institut für Virologie der Charité bedeckt. Die oft zitierte, nahezu 100%ige Labor-Sensitivität dürfte in der Fläche nie erreicht werden, schon weil beim Testen erhebliche Unsicherheitsfaktoren hinzukommen, von der Qualität und dem Zeitpunkt des Abstrichs bis zu Lagerung und Transport der Proben und der Performance des Labors [2]. Eine Überprüfung von 957 negativ getesteten Personen durch eine wiederholte Testung ergab eine Rate primär falsch-negativer Ergebnisse zwischen 2% und 29%. Das entspricht einer Sensitivität der Tests zwischen 71% und 98% [3]. Bei dieser niedrigen Sensitivität und nur moderaten Spezifität hat ein positiver PCR-Test auf SARS-CoV-2 mehr Gewicht als ein negatives Resultat, betonen die Autoren im BMJ.
Faktor 2: Die Vortestwahrscheinlichkeit
Um den wirklichen positiven und negativen Vorhersagewert eines Tests (das gilt nicht nur für eine Infektion mit SARS-CoV-2) zu beurteilen, sollten Ärzte sich die Vortestwahrscheinlichkeit klar machen [1, 4]. Sie wird zum einen bestimmt durch die klinische Einschätzung des Patienten: Hatte der Patient Kontakt mit infizierten Personen, kommt er aus einem Risikogebiet? Sind das Alter, die Symptome und Befunde mit einer COVID-19-Erkrankung vereinbar? Bestehen Differenzialdiagnosen? Des Weiteren ist die Prävalenz der Erkrankung in einer Population relevant. Im Patientengut eines Allgemeinarztes in der Uckermark wird die Prävalenz einer Infektion von vornherein niedriger zu schätzen sein als in einem Altersheim mit infizierten Bewohnern. Um den starken Einfluss der geschätzten Prävalenz auf den Vorhersagewert deutlich zu machen, seien Prävalenzen einer SARS-CoV-2-Infektion von 2%, 20% und 80% gegenübergestellt. Unter 1000 Personen gebe es also 20, 200 oder 800 Infizierte. Der Test habe, wie die Autoren im BMJ mutmaßen, eine Sensitivität von 70% und eine Spezifität von 95%.
Prävalenz 2% (z. B. Hausarztpraxis): Richtig positiv getestet werden 14 von 20 kranken Personen, falsch negativ sind damit sechs Ergebnisse. Richtig als gesund erkannt werden 931 von 980 Personen, falsch positiv bleiben 49. Der positive Vorhersagewert errechnet sich als Quotient aus der Zahl der richtig positiv Getesteten (14) und der Summe aller Personen mit positivem Testergebnis (14 + 49 = 63). Er ist mit 0,22 „erschreckend“ gering: 78% der als positiv getesteten Personen sind gar nicht positiv. Der negative prädiktive Wert als Quotient aus der Zahl der richtig negativ Getesteten (931) und der Summe aller Personen mit negativem Testergebnis (931 + 6 = 937) ist 0,99, also sehr gut.
Richtig positiv getestet werden 140 von 200 Personen, falsch negativ sind 60 Ergebnisse. Richtig negativ erkannt werden 760 von 800 Personen, falsch positiv 40. Der positive prädiktive Wert (140/180) beträgt nun 0,78, ist also bei der angenommenen Prävalenz von 20% viermal höher anzusetzen als bei der niedrigen Prävalenz von 2%. Der negative Vorhersagewert (760/820) ist 0,93, also noch gut.
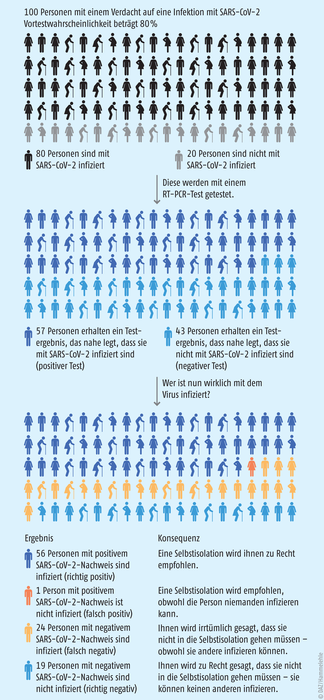
In einer Population mit 80% SARS-CoV-Infizierten sind von 100 Getesteten 80 infiziert, von denen der Test 56 erkennt und 24 nicht. Richtig negativ getestet werden 19 von 20 Personen, falsch positiv ist einer. Der positive Vorhersagewert (56/57) erreicht sichere 0,98, während der negative Vorhersagewert nur 0,44 beträgt (nach [1]).
Prävalenz 80%: Ein drittes Beispiel mit einer besonders hoch geschätzten Prävalenz (etwa auf einer Isolierabteilung) illustriert die Abbildung: In einer Population mit 80% Prävalenz unter den Patienten sind von 1000 Getesteten 800 infiziert, von denen der Test 560 erkennt und 240 nicht. Richtig negativ erkannt werden 190 von 200 Personen, falsch positiv sind 10. Der positive Vorhersagewert (560/570) erreicht sichere 0,98, während der negative prädiktive Wert auf 0,44 sinkt. Das bedeutet: In einer Population mit niedriger Prävalenz – z. B. 2%, wie bevölkerungsweit bei COVID-19 anzunehmen – und unter der Prämisse einer niedrigen praktischen Test-Sensitivität von 70%, ist der positive Vorhersagewert äußerst schwach. Ein (falsch) positiver Test kann aber eine Quarantäne der Person zur Folge haben. Je höher die Prävalenz und damit die Vortestwahrscheinlichkeit, desto höher ist die Aussagekraft eines positiven Tests einzustufen, und desto niedriger ist der negative Vorhersagewert. Ein hoher Anteil infizierter Personen bleibt unentdeckt, wird nicht isoliert und kann andere anstecken – wenn nicht ein zweites Mal getestet wird. |
Literatur
[1] Watson J et al. Practice Pointer: Interpreting a covid-19 test result. BMJ 2020;369:m1808 doi: 10.1136/bmj.m1808
[2] Hinweise für die Labordiagnostik bei Verdacht auf schweres akutes Atemwegssyndrom aufgrund einer Infektion mit Middle East Respiratory Syndrome Coronavirus (MERS-CoV). Informationen des Robert Koch-Instituts, Stand 13. März 2018, www.rki.de/DE/Content/InfAZ/M/MERS_Coronavirus/MERS-CoV_Labordiagnostik.html, Abruf am 17. Mai 2020
[3] Arevalo-Rodriguez I et al. False-negative results of initial RT-PCR assays for covid-19: a systematic review. MedRxiv 20066787,2020;10.1101/2020.04.16.20066787%J
[4] Epidemiologie: Statistische Grundlagen. Stand Februar 2017, www.lecturio.de/magazin/epidemiologie-statistische-grundlagen/





















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.