
- DAZ.online
- DAZ / AZ
- DAZ 49/2020
- Die Crux mit der Inzidenz
Pandemie Spezial
Die Crux mit der Inzidenz
Autoren eines Corona-Thesenpapiers wollen mit untauglichen „Infektionszahlen“ aufräumen
Die Analyse der Autoren um Prof. Matthias Schrappe, ehemals stellvertretender Vorsitzender des Sachverständigenrates Gesundheit, fällt in ihrem mittlerweile sechsten Thesenpapier wieder ernüchternd aus: Die epidemiologischen Daten zur COVID-19-Epidemie aus dem In- und Ausland sprächen gegenwärtig nicht mehr für eine Welle, die „gebrochen“ werden kann, sondern eher für ein kontinuierliches Ansteigen durch asymptomatische Überträger und sporadische Infektionswege. Ein „Zurück“ auf Zahlen wie im August sei illusorisch, entsprechende Zielvorgaben und Grenzwerte wie „50 Fälle/100.000 Einwohner“ schlicht unrealistisch. Die alleinige Betonung von Kontaktverboten unter Missachtung des Schutzauftrages für die verletzlichen Bevölkerungsgruppen berge die Gefahr, die Bevölkerung in eine „kalte Herdenimmunität“ zu führen. Es sei nicht auszuschließen, dass eine weitgehende Durchseuchung der Bevölkerung mit allen Gefahren für die Risikogruppen noch vor den Impfkampagnen eintrete. Ein Strategiewechsel sei unvermeidlich. Steuerungsmechanismen bedürften aber, statt der bisherigen Melderaten, valider, verlässlicher und erreichbarer Grenzwerte als Basis für spezifische Präventionsangebote und ebensolcher Indices zur Beurteilung der Dynamik der Epidemie.
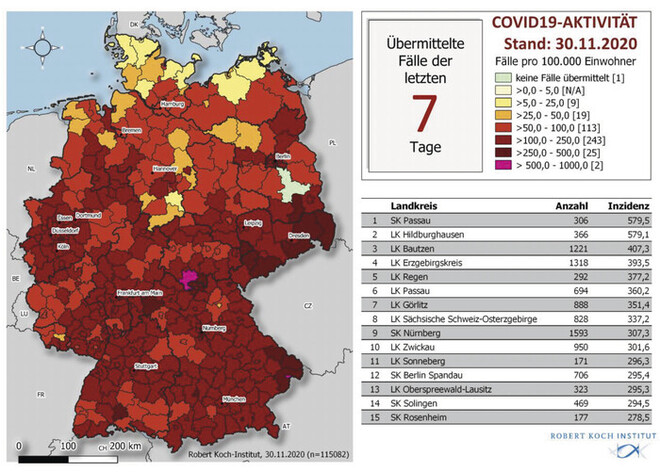
Abb.: Inzidenz als Richtwert. Auf den Seiten des Robert Koch-Instituts (www.rki.de) wird täglich ein Lagebericht veröffentlicht (hier die geografische Verteilung des COVID-19-Lageberichts vom 30.11.2020). In einer Abbildung wird die geografische Verteilung der Fälle pro 100.000 Einwohner der letzten 7 Tage in Deutschland nach Kreis und Bundesland dargestellt. Doch daran, dass die Inzidenz als Richtwert für weitere Maßnahmen dient, entzündet sich Kritik.
Kein Abbild des Infektionsgeschehens
Ob man will oder nicht: Erste Meldung des Tages sind seit geraumer Zeit die „Fallzahlen“ des Robert Koch-Institutes, sauber aufgedröselt nach neuen Fällen, allen Fällen, Todesfällen, 7-Tage-Inzidenz usw. (Abb.). Man muss nicht besonders tief in die Materie einsteigen, um zu sehen, dass diese Zahlen nicht das suggerierte Abbild des Infektionsgeschehens mit SARS-CoV-2 liefern. Die „Infektionszahlen“ hängen davon ab, wie viel und wo und wer getestet wird, sie können durch Infektionscluster verzerrt sein. Dass der Begriff der Inzidenz in der Berichterstattung nach wie vor falsch verwendet werde, ist ein zentraler Kritikpunkt des sechsten Thesenpapiers. Bei der „7-Tage-Inzidenz“ des RKI handele es sich um eine unsystematisch gewonnene, anlassbezogene „Periodenprävalenz“. Wie wird sie erhoben?
Es werden in sieben aufeinanderfolgenden anlassbezogenen Querschnittsstichproben („Montag bis Sonntag“) z.B. bei 1,5 Mio. Personen insgesamt 130.000 Infektionen festgestellt (Größenordnung der Verhältnisse von Mitte November), dann rechnet man diese auf die Gesamtheit der 83 Mio. Personen in Deutschland hoch, was in einer „7-Tages-Inzidenzrate“ von ca. 150/100.000 Einwohner resultiert. Die Umrechnung setzt voraus, dass die Positivrate von 130.000 pro 1,5 Mio. Personen (knapp 9%) repräsentativ für die Gesamtpopulation steht und dass von den nicht getesteten 81,5 Mio. Personen nicht eine positiv ist. Diese Voraussetzungen sind weder tragfähig noch begründet, monieren Schrappe und Co. (These 3): Erst recht sei es angesichts der steten Erhöhung der Testpositivitätsrate in den letzten Wochen, in Deutschland wie international, fast ausgeschlossen, dass sich die Zahl der Neuinfektionen auf den Bereich der getesteten Population beschränke (These 4). „Der durch den Begriff ‚Inzidenz‘ bzw. ‚7-Tages-Inzidenz‘ erweckte Eindruck, man wisse über den Stand der Epidemie und die tatsächlich in einem Zeitraum auftretenden Neuerkrankungen Bescheid, täuscht und untergräbt die Glaubwürdigkeit des politischen Handelns.“
Das Problem Dunkelziffer
Mangels Kohorten-Studien kann die Dunkelziffer in Deutschland nur geschätzt werden. Über die Zahl der überstandenen Infektionen in der Bevölkerung geben Seroprävalenzstudien einen Anhalt, wobei nicht abschließend geklärt ist, wie lange post infectionem IgG-Antikörper nachweisbar bleiben und ob sie überhaupt bei jedem Infizierten (z. B. auch bei asymptomatischem Verlauf) auftreten. Diese Unsicherheit ist in Kauf zu nehmen, so die Autoren, „weil es von entscheidender Bedeutung ist, über die ‚kumulative‘ Durchseuchung der Bevölkerung einen Eindruck zu gewinnen, weil hiervon wichtige Entscheidungen z. B. im Schulbetrieb, in der Planung von Containment-Maßnahmen und in der Planung der Impfkampagne abhängen.“
Nach der früh durchgeführten Münchener Studie KoCO19 waren nach Antikörper-Bestimmungen viermal mehr Menschen infiziert gewesen als „offiziell“ durch die Melderaten nach PCR-Tests bekannt. Nach einer Kohortenstudie in Island lag die Dunkelziffer beim Doppelten der kumulativen PCR-Prävalenzen [Gudbjartsson et al. Humoral Immune Response to SARS-CoV-2 in Iceland. N. Engl. J. Med. 383, 2020, 1724-34]. Daten aus Spanien weisen auf eine Dunkelziffer von Faktor 5 hin. Bei einem Faktor 5 kämen auf 130.000 nachgewiesene infizierte Menschen in Deutschland 650.000 nicht erkannte Infektionen, entsprechend einer Gesamtprävalenz von knapp 1%, wie sie auch kürzlich bei der Testung der Gesamtbevölkerung in der Slowakei mittels Antigentests ermittelt wurde (vgl. Schnelltesten im Akkord. DAZ 2020, Nr. 48, S. 36).
Der Befund, dass sich der Löwenanteil der Infektionen buchstäblich im „Dunkeln“ abspielt, stellt die Tauglichkeit der Melderaten als Basis für Steuerungsmaßnahmen grundsätzlich infrage. „Bei den derzeitig verwendeten Grenzwerten, die auch in die Novelle des Infektionsschutzgesetzes aufgenommen wurden (z. B. ‚35 Fälle/100.000 Einwohner‘), fehlt in erster Linie die Zuverlässigkeit der Messung, da sie nicht von der Dunkelziffer abgrenzbar ist“. Weiterhin seien die Zielvorgaben („wir müssen wieder unter 50/100.000 kommen“) unrealistisch und verletzten das Gebot der Erreichbarkeit.
Notification Index bildet Dynamik besser ab
Zahlenwerte sind zu Zwecken der Steuerung und für politische Entscheidungen unverzichtbar. Wenn die derzeit verwendeten ein falsches Bild ergeben, was dann? Die Autoren schlagen zwei neue Steuerungsinstrumente vor, die fehleranfällige Melderate durch andere Parameter aussagekräftiger machen sollen. Beim Notification Index NI wird die bislang verwendete Melderate („x Fälle/100.000 Einwohner“/Woche) zunächst ergänzt durch die Testpositivitätsrate T+, wie es dem Vorgehen des European Center of Disease Control (ECDC) entspricht. T+ ist der Prozentsatz positiver Testergebnisse bezogen auf die Zahl durchgeführter Tests (nicht der getesteten Personen). Das Risiko ist höher, wenn – wie derzeit zu beobachten – Melderate wie auch Testpositivitätsrate (auf zuletzt 9%) ansteigen. Weiterhin bezieht der NI die Zahl der im selben Zeitraum durchgeführten Tests (ohne Berücksichtigung der Ergebnisse) ein, weil anderenfalls z. B. durch eine Ausweitung der Tests eine Zunahme der Neuinfektionen und ein steigendes Risikos vorgetäuscht werden könnten – ein in der letzten Zeit oft gehörter Kritikpunkt. Schließlich enthält der NI als Novum einen „Heterogenitätsindex“ H, der den Bias z. B. infolge des Auftretens eines einzelnen großen Clusters ausgleichen soll. Dies gründet auf der Annahme, dass dem sporadischen Ausbreitungstyp ein höheres Risiko zugeordnet wird als dem leichter zu kontrollierenden epidemischen Typ (Cluster). H wird gebildet als Quotient der Infizierten aus Herdausbrüchen (epidemisches Muster, Cluster) und sporadischem Ausbreitungsmuster. Die Autoren schlagen vor, Herde der Größe von 20 Einwohnern oder mehr als Cluster zu zählen.
Der Notification Index soll die Dynamik der Pandemie besser abbilden als die bloße Melderate. Je höher NI ausfällt, umso wahrscheinlicher wird eine nicht mehr zu kontrollierende Eigendynamik des Infektionsgeschehens (vgl. Kasten „Notification Index“).
Notification Index
Der Notification Index (NI) setzt die Melderate (M) und die Testpositivitätsrate (T+) in Beziehung zur Testhäufigkeit (Tn) und zu einem Heterogenitätsmarker (H, Maß für das Risiko einer Region):
M = Melderate („x Fälle/100.000 Einwohner/Zeitraum“)
T+ = Prozent positiver Tests bezogen auf die Gesamtzahl durchgeführter Tests
Tn = Zahl der in diesem Zeitraum durchgeführten Tests
H= Quotient aus Clusterinfektionen/sporadische Infektionen
Fallbeispiel | Melderate | T+ | Tn | H | NI | Risiko |
|---|---|---|---|---|---|---|
Stadt 1 Mio Einwohner | 100/100.000 | 10% | 1000/100.000 | 30/70 | 2,33 | hoch |
Stadt 1 Mio Einwohner | 120/100.000 | 4% | 3000/100.000 | 30/70 | 0,37 | niedrig |
Region 1 Mio. Bewohner | 100/100.000 | 10% | 1000/100.000 | 80/20 | 0,25 | niedrig |
Fall 1: Die hohe T+ von 10% und die große Bedeutung der sporadischen Ausbreitung von 70% bedeuten trotz der niedrigen Melderate ein hohes Risiko.Fall 2: Bei niedriger T+ ist trotz hoher Zahl durchgeführter Tests und der prozentual hohen sporadischen Ausbreitung das Gesamtrisiko niedrig. Fall 3: Infolge eines Herdenausbruches (z.B. in einem fleischverarbeitenden Betrieb) stammen 80% der Infizierten aus diesem Cluster; der hohe H-Wert (4) führt trotz hoher T+ von 10% zu einem niedrigen Risiko, sehr viel niedriger als in Fall 1, wo die Dynamik auf die sporadische Ausbreitung zurückgeht. | ||||||
Oft wurde gegen strengere Präventionsmaßnahmen ins Feld geführt, dass trotz steigender „Fallzahlen“ die befürchtete Überlastung des Gesundheitswesens ausgeblieben sei. In dem Zusammenhang wird oft die Hospitalisierungsrate der Infizierten als Spiegel der Krankheitsschwere herangezogen (HR, stationär Behandelte bezogen auf alle Infizierten). Die Autoren schlagen vor, sie mit dem Notification Index zu kombinieren:
HR × NI = Hospitalisierungs-Index HI, als Maß für Belastung des Gesundheitssystems in einer Region.
Hospitalisierungsrate und Sterblichkeit sinken
Schrappe und Co. sehen aber in ihrer Analyse auch viel Positives, das eine Risikokommunikation in glaubwürdiger Art und Weise (nicht als Lippenbekenntnis) hervorheben dürfe und müsse:
- Die Rate der Hospitalisierung der bekannt an COVID-19 Erkrankten ist seit dem Frühjahr deutlich zurückgegangen und liegt derzeit bei 6 bis 7%. Sie stabilisiert sich trotz steigenden Alters der Betroffenen.
- Die prognostisch besonders wichtigen Parameter der Beatmungspflichtigkeit und Sterblichkeit sinken insgesamt seit Beginn der Epidemie, sowohl bei den Intensivpatienten als auch bei Mitarbeitenden in Krankenhäusern, Pflegeheimen und Betreuungseinrichtungen.
- Ein Peak in der Mortalität der hospitalisierten COVID-19-Patienten war um die Woche 43 mit an die 20% erreicht und ist seither abgefallen. Zum Vergleich: Die Mortalität der „normalen“ non-COVID-19-Pneumonie liegt über alle Altersgruppen bei 8 bis 13%.
Andererseits ist es zu einem deutlichen Anstieg der Anzahl an Intensivpatienten mit COVID-19 gekommen. An der Abnahme der freien Intensivkapazität habe allerdings ein absoluter Rückgang der Gesamtintensivkapazität in Deutschland einen großen Anteil.
Die Letalität oder Infection Fatality Rate (IFR), die sich anders als die Mortalität der offensichtlich Erkrankten auf die Gesamtzahl der Infizierten bezieht, ist in Unkenntnis der Dunkelziffer nicht genau zu bestimmen und seit Beginn der Pandemie Gegenstand kontroverser Diskussionen. Aktuelle Populations-bezogene Schätzungen der IFR liegen unter 1% (Gudbjartsson et al. 2020: 0,5%), spiegeln indes nicht die entscheidende Alterszusammensetzung. Nach einer großen Metaanalyse steigt die IFR exponentiell mit dem Alter: von 0,01% bis zum Alter von 25 Jahren, 0,4% im Alter von 55 Jahren, auf 1,4% (bis 65 Jahre), 4,6% (bis 75 Jahre) auf 15% im Alter von 85 Jahren. |
Weitere Beiträge des Pandemie Spezials in DAZ 2020, Nr. 49
- Gefürchtete RNA auf Oberflächen: Warum der Nachweis von SARS-CoV-2 nicht zwingend mit Infektiosität gleichzusetzen ist
- COVID-19-Patienten auf Station: Fachgesellschaften verständigen sich auf ein umfassendes Behandlungskonzept
- EU-Zulassung für mRNA-Impfstoffe beantragt: Moderna und Biontech / Pfizer reichen Unterlagen nahezu zeitgleich ein
- Corona-Ticker: Neuigkeiten zu SARS-CoV-2 in Kürze

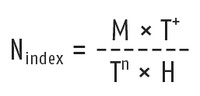
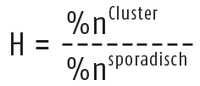




















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.