
- DAZ.online
- DAZ / AZ
- DAZ 22/2018
- Kritischer Blick auf ACE-...
Arzneimittel und Therapie
Kritischer Blick auf ACE-Hemmer
Angiotensin-Rezeptor-Blocker punkten mit günstigerem Verträglichkeitsprofil
Die ACE-Hemmer, von denen Captopril Anfang der 1980er-Jahre als erstes Medikament die Marktzulassung erhielt, sind seit Jahren Mittel der ersten Wahl zur Behandlung der Hypertonie und werden von den meisten europäischen und amerikanischen Behandlungsleitlinien als solche empfohlen. Die später, Mitte der 1990er-Jahre erstmalig zugelassenen ARB (sogenannte Sartane) gehören nach den Leitlinien inzwischen zwar auch zu den Mitteln der ersten Wahl, werden häufig aber erst bei einer ACE-Hemmer-Intoleranz verordnet.
Gefürchtetes Angioödem
Unter einem Angioödem, auch als Quincke-Ödem bekannt, versteht man eine tiefer liegende Schwellung des Koriums (Lederhaut), der Subkutis (Unterhaut) oder Submukosa (Bindegewebsschicht unterhalb der Schleimhaut). Das Ödem ist meist einseitig, unscharf begrenzt und schmerzhaft. Häufig tritt die Schwellung im Bereich des Gesichts (Augenlider, Lippe, Wange) und im Genitalbereich auf. Aber auch die übrige Haut kann betroffen sein. Sind Zunge, Glottis (Innenraum des Kehlkopfes) und Larynx (Kehlkopf) geschwollen, kann es lebensgefährlich werden. Erhöhte Bradykinin-Spiegel unter ACE-Hemmern können die Entstehung eines Angioödems begünstigen. Diese unerwünschte Nebenwirkung ist allerdings äußerst selten. Jedoch kann ein Angioödem auch noch mehrere Monate nach Absetzen der Medikation auftreten.
Quelle: www.pschyrembel.de
ACE-Hemmer und Angiotensin-Rezeptor-Blocker im Vergleich
Eine Arbeitsgruppe um Prof. Dr. Franz H. Messerli vom Inselspital Bern in der Schweiz hat in einer Übersichtsarbeit die Ergebnisse zahlreicher klinischer Studien und Metaanalysen aus randomisierten Studien mit Tausenden von Hypertonie-Patienten (mit und ohne Begleiterkrankungen) begutachtet. Ziel war es, die therapeutischen Effekte und Nebenwirkungen von ACE-Hemmern und ARB bei der Behandlung des Bluthochdrucks sowie bei Patienten mit bestimmten Komorbiditäten zu vergleichen. Die therapeutische Wirksamkeit verschiedener Arzneimittel beider Wirkstoffklassen wurde anhand des Blutdrucks als Surrogatparameter sowie anhand klinischer Endpunkte wie Gesamtmortalität und kardiovaskuläre Mortalität, Myokardinfarkt, Herzinsuffizienz, Schlaganfall und terminales Nierenversagen bewertet. Bei Patienten ohne Herzinsuffizienz wurden in der Gesamtschau keine Indizien für eine Überlegenheit der ACE-Hemmer gefunden. Auch wurde das sogenannte „ARB-Herzinfarkt-Paradox“ entkräftet. Frühere Studien ließen vermuten, dass ACE-Hemmer das Risiko für Todesfälle, kardiovaskulären Tod oder Myokardinfarkt senken – nicht jedoch ARB. Dieses Phänomen beruhte allerdings auf indirekten Vergleichen und konnte in direkten Vergleichsstudien nicht bestätigt werden (s. Kommentar Prof. Messerli auf S. 20). Auch bei Betrachtung verschiedener Begleiterkrankungen (z. B. Diabetes, chronische Niereninsuffizienz, koronare Herzkrankheit, zerebrovaskuläre Erkrankungen) schnitten die ARB ähnlich gut ab wie die ACE-Hemmer. Eine Ausnahme stellen jedoch Patienten mit Herzinsuffizienz dar: Diese scheinen eher von ACE-Hemmern zu profitieren.
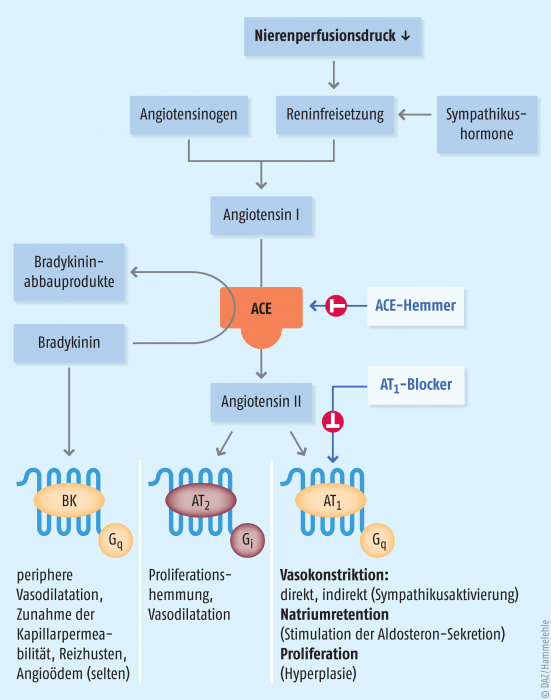
Renin-Angiotensin-Aldosteron-System als Angriffspunkt
Sowohl ACE-Hemmer als auch ARB blockieren Angiotensin-II-vermittelte Effekte. Angiotensin II bewirkt eine Verengung der Blutgefäße und eine verminderte Ausscheidung von Salz und Wasser über die Nieren, was zu einem Durstgefühl und Salzhunger führt. All diese Effekte lassen den Blutdruck ansteigen. Eine Blockade Angiotensin-II-vermittelter Signalwege führt folglich zu einer Blutdrucksenkung.
Während die ACE-Hemmer die Umwandlung von Angiotensin I zu Angiotensin II blockieren und damit nicht selektiv Angiotensin-II-vermittelte Downstream-Effekte sowohl an AT1- als auch an AT2-Rezeptoren hemmen, blockieren ARB selektiv die AT1-Rezeptoren. Vertreter beider Wirkstoffklassen führen somit zu einer Hemmung der AT1-Rezeptor-vermittelten Effekte, wie z. B. der Vasokonstriktion.
Ein Nachteil der ACE-Hemmer ist die anhaltende Produktion geringer Mengen von Angiotensin II über ACE-unabhängige Wege. ACE-Hemmer blockieren darüber hinaus den Abbau von Bradykinin und erhöhen somit den im Blut zirkulierenden Bradykinin-Spiegel. Daraus resultiert der häufig mit ACE-Hemmern assoziierte trockene Husten und in seltenen Fällen auch die Entstehung eines Angioödems.
[nach: Mutschler E et al. Arzneimittelwirkungen. Lehrbuch der Pharmakologie und Toxikologie. 10. Auflage, Wissenschaftliche Verlagsgesellschaft Stuttgart 2013]
ARB besser verträglich
Obwohl ACE-Hemmer im Allgemeinen gut verträglich sind, weisen ARB doch ein günstigeres Nebenwirkungsprofil auf und werden insgesamt besser toleriert. So waren die Abbruchraten in direkten Vergleichsstudien unter ARB deutlich niedriger als unter ACE-Hemmern. Als häufigste Nebenwirkung wird unter ACE-Hemmern der typische trockene Husten beobachtet. Dieser kann in bestimmten Bevölkerungsgruppen, wie z. B. bei asiatischen Patienten, verstärkt auftreten.
Eine potenziell lebensbedrohliche Komplikation im Zusammenhang mit ACE-Hemmern ist das Angioödem. Dieses tritt zwar insgesamt sehr selten auf, dunkelhäutige Patienten sind allerdings weit häufiger betroffen. Da auch der blutdrucksenkende Effekt verringert ist, sollten ACE-Hemmer in dieser Population nicht eingesetzt werden.
Betrachtet man die ähnlichen klinischen Ergebnisse und die bessere Verträglichkeit der ARB, so gibt es nach Ansicht der Autoren momentan keinen vertretbaren Grund, weshalb ACE-Hemmer bevorzugt eingesetzt werden sollten. In Anbetracht der Tatsache, dass inzwischen von den meisten Vertretern beider Klassen Generika verfügbar sind, sollten auch Kostengründe bei der Auswahl eines geeigneten Präparates keine Rolle mehr spielen. |
Quelle
Messerli FH et al. Angiotensin-converting enzyme inhibitors in hypertension. J Am Coll Cardiol 2018;71(13):1474-1482
Nische für ACE-Hemmer?
Nachgefragt bei Studienautor Prof. Dr. Franz H. Messerli
DAZ: Wie ist es zu erklären, dass ACE-Hemmer in früheren Metaanalysen ein geringeres (kardiovaskuläres) Mortalitäts- und Myokardinfarktrisiko zeigten als ARB?
Messerli: Die ACE-Hemmer-Studien wurden eine Dekade früher durchgeführt als die ARB-Studien. Statine, Plättchenhemmer und Katheter-Eingriffe hatten Prävention und Therapie in der Zwischenzeit so verbessert, dass es schwierig bis unmöglich war, mit den neuen ARB noch eine zusätzliche Reduktion kardiovaskulärer Ereignisse zu zeigen. Es handelt sich hier also um historische Vergleiche, die immer als minderwertig betrachtet werden müssen. Daher sind nur direkte Vergleiche (Head-to-Head-Studien) zwischen ARB und ACE-Hemmern schlüssig. Wir haben in einer Metaanalyse von neun Studien mit 22.542 Patienten gezeigt: ACE-Hemmer und ARB senken alle Ereignisse gleichermaßen – inklusive Tod, kardiovaskulärer Tod, Herzinfarkt und Schlaganfall. ARB gingen aber mit einem um 28% geringeren Risiko einher, dass Patienten die Medikamente wegen Nebenwirkungen absetzten.
DAZ: Bei welchen Patienten bzw. Komorbiditäten ist es Ihrer Meinung nach sinnvoll ACE-Hemmern den Vorzug zu geben?
Messerli: Vielleicht noch bei wenigen Patienten mit Herzinsuffizienz (Herzinsuffizienz mit reduzierter Ejektionsfraktion, HFrEF), obschon auch hier die Daten keineswegs schlüssig sind. Man kann jedoch postulieren, dass möglicherweise die zusätzliche vasodilatatorische Wirkung via Bradykinin vorteilhaft sein könnte. Dies ist indessen kaum noch ein Thema, da diese Patienten ohnehin mit Valsartan/Sacubitril behandelt werden sollten.
DAZ: Herr Prof. Messerli, wir danken Ihnen für die Antworten!























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.