
- DAZ.online
- DAZ / AZ
- DAZ 13/2018
- Sonnenschutz ist alles
Beratung
Sonnenschutz ist alles
Zur Hautkrebsprävention kann jeder selber viel beitragen
Die Einteilung der verschiedenen Hautkrebs-Typen ist in Tabelle 1 dargestellt. Den größten Anteil an den nicht melanozytären Hautkrebstypen haben das Basalzellkarzinom und das Plattenepithelkarzinom. Solange sich der Hautkrebs auf die Epidermis begrenzt und klar abgrenzbar zum umliegenden Gewebe ist, spricht man von einem Hautkrebs in situ. Die Entwicklung zu einem invasiven Krebs erfolgt, wenn Ausläufer des Tumors in die Dermis eindringen.
malignes Melanom |
nicht melanozytärer Hautkrebs |
|
|---|---|---|
umgangssprachlich |
schwarzer Hautkrebs |
heller Hautkrebs |
Inzidenz pro Jahr |
18.000 |
120.000 |
Todesfälle pro Jahr |
2700 |
620 |
Lokalisation |
keine vorwiegende Lokalisation |
vor allem auf den „Sonnenterrassen“ (z. B. Kopfhaut, Nasenrücken, Dekolleté) |
Den Hauptrisikofaktor für alle Hautkrebstypen stellt ultraviolette Strahlung (UV-Strahlung) dar. Diese wurde 2009 von einem Expertengremium der zur WHO gehörenden International Agency for Research on Cancer (IARC) als krebserregend eingestuft. Jedoch sind auch weitere Faktoren wie erbliche Prädisposition oder Immunsuppression an der Entstehung von Hautkrebs beteiligt [1, 2].
UV-Strahlung
Die Strahlung der Sonne besteht neben dem sichtbaren Licht und der infraroten Wärmestrahlung zu 9% aus UV-Strahlung. Diese setzt sich aus UV-A-, UV-B- und UV-C-Strahlung zusammen (Tab. 2), wobei die UV-C-Strahlung von der Erdatmosphäre komplett absorbiert wird und somit auf der Erde keine Rolle spielt. Die UV-A-Strahlung ist langwelliger (315 bis 400 nm) und dringt in tiefere Hautschichten ein. Sie wird vor allem für die frühzeitige Hautalterung verantwortlich gemacht, da sie unter anderem durch die Bildung freier Radikale die Fibroblasten in der Dermis schädigt, in denen die Kollagensynthese abläuft. Zudem spielt sie eine Rolle bei der Ausbildung einer Sonnenallergie. Die kurzwelligere UV-B-Strahlung (280 bis 315 nm) gelangt vorwiegend in die Epidermis und aktiviert dort die Melanozyten (Pigmentzellen), deren Hauptpigment, das Melanin, sich wie ein Sonnenschirm über die Zellkerne der Keratinozyten legt, um die Hautzellen vor den UV-Strahlen zu schützen. Dieser Schutzvorgang wird durch eine vorübergehende Bräunung der Haut sichtbar. Reicht dieser Abwehrmechanismus nicht aus, reagiert die Haut mit einer Entzündungsreaktion, dem Sonnenbrand.
UV-A |
UV-B |
UV-C |
|
|---|---|---|---|
Wellenlängenbereich |
315 bis 400 nm |
280 bis 315 nm |
100 bis 280 nm |
UV-Strahlung auf der Erde |
95% |
5% |
gelangt nicht durch die Ozonschicht |
Eindringtiefe |
Dermis |
Epidermis |
– |
Folgen |
Haut-Alterung, Sonnen-Allergie
|
Sonnen-Brand, Sonnen-Bräune
|
– |
Bei zu langer und intensiver UV-Exposition können erbgutgeschädigte Zellen zurückbleiben, die sich über einen Zeitraum von Jahrzehnten zu Hautkrebs entwickeln können [1]. Für das Melanom-Risiko ist vor allem die Häufigkeit schwerer Sonnenbrände in der Kindheit entscheidend, während für die nicht melanozytären Hautkrebstypen die kumulative Gesamtdosis der UV-Strahlung im Laufe des Lebens zählt, was die positive Korrelation zwischen Inzidenz und Lebensalter erklärt.
Primärprävention: Schutz vor der Sonne
Die Prävention setzt sich vor allem aus Sonnenschutz (Primärprävention) und Früherkennung (Sekundärprävention) zusammen.
Die Gesundheitsleitlinie „Prävention von Hautkrebs“ [1], die von der Deutschen Krebsgesellschaft und der Stiftung Deutsche Krebshilfe herausgegeben wurde, gibt eine Reihenfolge für Maßnahmen zum Schutz vor übermäßiger UV-Exposition an. An erster Stelle steht dabei die Vermeidung starker Sonneneinstrahlung, gefolgt vom Tragen schützender Kleidung und dem konsequenten Auftragen von Sonnenschutzmitteln.
Sonne meiden
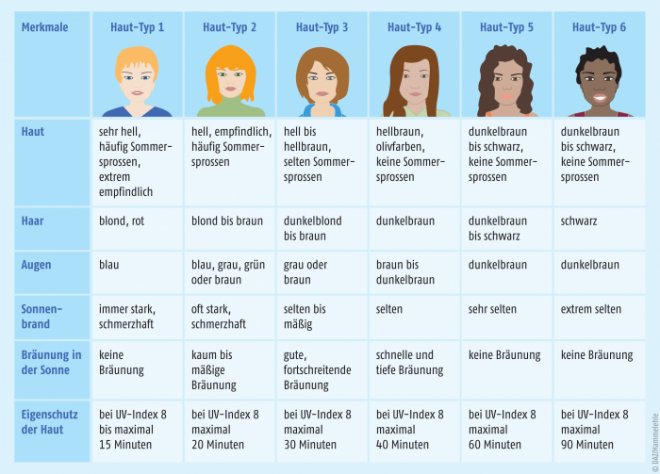
Direkte Sonneneinstrahlung sollte im Sommer vor allem in der Mittagszeit zwischen 12 und 15 Uhr gemieden werden, da in diesem Zeitraum die UV-Strahlung am intensivsten ist. Zudem sollte der Aufenthalt in der Sonne sich individuell am jeweiligen Hauttyp (Abb. 1) orientieren, wobei es möglichst erst gar nicht zu einem Sonnenbrand kommen sollte. Vor allem im Hochgebirge, bei wolkenlosem Himmel oder bei Reflexion der Sonne in Wasser oder Schnee ist die Sonnenstrahlung besonders intensiv und ernst zu nehmen. Selbst im Schatten ist man nicht komplett vor der UV-Strahlung geschützt, durch Streulicht erreichen immer noch 50% der direkten Einstrahlung den Körper [1].
Eine Orientierungshilfe, um die Intensität der Sonneneinstrahlung abschätzen zu können, ist der UV-Index (UVI), der beispielsweise auf den Internetseiten des Bundesamts für Strahlenschutz (BfS) täglich angegeben wird. Er ist ein Maß für die höchste sonnenbrandwirksame Bestrahlungsstärke, die von der Sonne während des Tages auf einer horizontalen Fläche hervorgerufen wird [3]. International wurde die Skala auf 1 bis 10 festgelegt, alle höheren Werte werden unter 11+ zusammengefasst. Bei einem UVI von 1 oder 2 sind keine Maßnahmen zum Sonnenschutz erforderlich, bei einem Wert über 8 sind Schutzmaßnahmen unentbehrlich (Tab. 3). In Deutschland können im Sommer UV-Index-Werte bis 8 erreicht werden, mittags am Äquator auf Meereshöhe bei unbedecktem Himmel kann der UV-Index etwa 11+ betragen.
UV-Index |
Kategorie |
Maßnahme |
Empfehlung |
|---|---|---|---|
|
1
2
|
niedrig |
kein Schutz erforderlich |
gefahrloser Aufenthalt draußen ist möglich |
|
3
4
5
|
mittel |
Schutz erforderlich |
In der Mittagszeit sollte man Schatten suchen und entsprechend schützende Kleidung, Hut und Sonnenbrille tragen.
Sonnenschutzmittel mit ausreichendem Schutzfaktor auftragen.
|
|
6
7
|
hoch |
||
|
8
9
10
|
sehr hoch |
Schutz absolut notwendig |
In der Mittagszeit sollte man sich möglichst nicht draußen aufhalten.
Unbedingt Schatten suchen!
Hut und Sonnenbrille tragen. Ein Sonnenschutzmittel mit ausreichendem Schutzfaktor ist dringend nötig.
|
11+ |
extrem |
Kleidung tragen
Den Körper bedeckende Kleidung, Sonnenbrillen und Kopfbedeckungen haben gegenüber Sonnenschutzmittelprodukten entscheidende Vorteile und sind deswegen als höherwertig zu betrachten. Der Schutz der Kleidung setzt sofort ein, ist gleichmäßig und verändert sich nicht durch äußere Einflüsse über den Tag. Zudem multipliziert sich der Schutz, sobald man mehrere Kleidungsstücke übereinander anzieht. Kleidung kann die UV-Strahlung jedoch nicht komplett abwehren, sondern nur vermindern. Ein normales, helles, langärmeliges Oberteil ist vergleichbar mit einem Sonnenschutzmittel mit dem Lichtschutzfaktor 20. Dunklere, festere Kleidung bietet einen stärkeren Schutz, entsprechend Lichtschutzfaktor 50 und höher.
Sonnenschutzmittel anwenden
Hautstellen, die der Sonne frei ausgeliefert sind und nicht durch Kleidung verdeckbar sind, sollen durch Sonnencreme geschützt werden. Dabei ist darauf zu achten, dass, abhängig von der Sonnenintensität, der Aufenthaltsdauer in der Sonne und der individuellen Hautbeschaffenheit, ein geeigneter Lichtschutzfaktor gewählt wird. Das Sonnenschutzprodukt sollte vor der Sonnenexposition gleichmäßig und ausreichend dick auf die betroffenen Körperstellen aufgetragen werden. Ein Erwachsener benötigt für das Eincremen des gesamten Körpers ungefähr 30 bis 40 ml Sonnenschutzmittel [1]. Mit rein pflanzlichen Produkten mit Weizenkeim-, Himbeersamen- oder Kokosöl, die als „natürliche Alternative“ teils intensiv beworben werden, wird übrigens kein ausreichender Sonnenschutz erzielt [10].
Weltweit einheitlich wurde der Lichtschutzfaktor (LSF) nach der „Internationalen Methode zur Bestimmung des Lichtschutzfaktors“ festgelegt. Der Faktor gibt an, wieviel länger die Bestrahlungszeit unter dem Einsatz eines Sonnenschutzmittels im Gegensatz zur ungeschützten Haut sein darf, ohne einen Sonnenbrand zu bekommen. Mit einem LSF 30 kann man sich theoretisch 30-mal länger in der Sonne aufhalten, als dies ohne das Sonnenschutzmittel möglich wäre.
Um den erforderlichen LSF zu ermitteln, muss neben der Expositionsdauer die individuelle Eigenschutzzeit in der Sonne berücksichtigt werden. Diese variiert je nach Hauttyp (Abb. 1) und liegt in Mitteleuropa meist bei fünf bis 30 Minuten. Bei einer Person mit einer Eigenschutzzeit von zehn Minuten verlängert sich die Schutzzeit mit einem Sonnenschutzprodukt mit LSF 20 somit auf 200 Minuten. Da Sonnenschutzmittel jedoch keinen absoluten Schutz gerade auch vor langfristigen Hautschäden darstellen, sollte die Sonnenschutzzeit immer nur zu 60% ausgeschöpft werden. Somit errechnet sich die Lichtschutzzeit mittels folgender Formel [3]:
- Eigenschutzzeit der Haut × LSF × 60% (Sicherheitsabzug) = Lichtschutzzeit
Im konkreten Beispiel errechnet sich die Zeit für den Eigenschutz folgendermaßen:
- 10 Minuten × 20 × 60% = 120 Minuten
Wichtig ist, dass die absolute Lichtschutzzeit auch durch regelmäßiges Nachcremen, das vor allem nach dem Baden oder bei starkem Schwitzen erforderlich ist, nicht verlängert werden kann. Sie ist in diesem Beispiel nach 120 Minuten mit einem LSF-20-Produkt ausgereizt. Das Erbgut der Hautzellen von Kindern ist besonders empfindlich, weshalb der Sonnenschutz bei ihnen sehr ernst genommen werden sollte. Es gelten die gleichen Richtlinien wie für Erwachsene. Die Eltern von Säuglingen sollten darauf achten, dass ihr Kind der direkten Sonnenstrahlung überhaupt nicht ausgesetzt wird.
Der Einfluss von Solarienbesuchen auf das Hautkrebsrisiko wird kontrovers diskutiert. Einerseits haben sowohl das Scientific Committee on Health, Enviromental and Emerging Risks (SCHEER) der EU-Kommission als auch die WHO Berichte veröffentlicht, aus denen hervorgeht, dass ein bedeutender Anteil der Hautkrebsfälle auf den Besuch von Solarien zurückzuführen sei und dieser keinerlei gesundheitlichen Nutzen habe. Andererseits konnten Metaanalysen keinen klaren Kausalzusammenhang zwischen Solarienbesuch und Melanom-Risiko finden, sodass die SCHEER- und WHO-Empfehlungen durchaus kritisch gesehen werden, was jedoch nicht als Freibrief für exzessiven Solarienbesuch missverstanden werden darf [7]. Nichtsdestotrotz ist die Benutzung von Solarien zu kosmetischen Zwecken gesetzlich verboten.
Ernährung. Verschiedene Berichte in den Medien propagieren einen vorbeugenden Effekt von Nahrungsergänzungsmitteln mit Vitamin A bzw. Beta-Karotin oder Selen gegen Hautkrebs. Für derartige Behauptungen existiert bisher kein wissenschaftlicher Beleg, daher wird in der Leitlinie keine Empfehlung zum Einsatz von Nahrungsergänzungsmittel in der Hautkrebsprävention ausgesprochen [2].
Und was ist mit Vitamin D? Der menschliche Körper braucht die UV-Strahlung, um in der Haut Vitamin D zu synthetisieren. Daher wird diskutiert, ob ein intensiver Sonnenschutz möglicherweise das Risiko eines Vitamin-D-Mangels erhöht. So wurde bei älteren Personen eine inverse Korrelation zwischen Knochenbrüchen und dem Risiko eines nicht melanozytären Hautkrebses festgestellt, woraus man schließen kann, dass beides auf eine niedrige UV-Exposition und damit Vitamin-D-Produktion zurückzuführen ist [8]. Bei organtransplantierten Patienten, die aufgrund ihres durch die Immunsuppression erhöhten Hautkrebsrisikos einen maximalen Sonnenschutz anwendeten, wurde nach 24 Monaten kein Unterschied hinsichtlich des Vitamin-D-Status festgestellt. Dennoch sollte bei Risikopatienten, die die Sonne sehr konsequent meiden, der Vitamin-D-Spiegel kontrolliert und gegebenenfalls eine Supplementation begonnen werden [9].
In Deutschland genügt es in der Regel, für eine ausreichende Vitamin-D-Produktion von April bis September zwei- bis dreimal in der Woche die Hände, Arme und das Gesicht ungeschützt (also auch ohne z. B. eine Tagescreme mit Lichtschutzfaktor!) für zehn bis 15 Minuten der Sonne auszusetzen [4]. Während des restlichen Jahres ist der Einfallswinkel des Sonnenlichts in Mitteleuropa so flach, dass ohnehin nicht ausreichend UV-Strahlung für die Vitamin-D-Produktion durch die Atmosphäre dringt; in dieser Zeit kann eine Vitamin-D-Substitution sinnvoll sein, ebenso natürlich bei einem nachgewiesenen Vitamin-D-Mangel [1].
Die Früherkennung als Sekundärprävention
Gesetzlich Versicherte in Deutschland können ab dem 35. Lebensjahr alle zwei Jahre eine Hautkrebsfrüherkennung in Form eines bundesweiten Hautkrebsscreenings in Anspruch nehmen. Dabei begutachtet ein speziell ausgebildeter Haut- oder Hausarzt die komplette Haut des Körpers zunächst mit dem bloßen Auge und bei Verdacht auf eine Veränderung mit dem Dermatoskop, welches die Betrachtung tieferer Hautschichten ermöglicht. Bei fortbestehendem Verdacht wird ein kleiner Teil der veränderten Hautstelle für eine Gewebeuntersuchung entnommen und unter dem Mikroskop untersucht.
Screening für wen? Alle Erwachsenen über 35 Jahren können teilnehmen, wobei ein besonderes Augenmerk auf Risikogruppen gelegt werden sollte [1]. Dazu zählen Immunsupprimierte oder Patienten mit Hautkrebs in der Anamnese. Auch Personen, die aus beruflichen Gründen ständig einer erhöhten UV-Exposition ausgesetzt sind, haben ein etwa doppelt so hohes Risiko, einen Hautkrebs zu entwickeln. Für diese bestimmten Berufsgruppen wie Straßenarbeiter und Bademeister hat das Bundesministerium für Arbeit und Soziales UV-Licht-induzierten Hautkrebs seit dem 1. Januar 2015 als neue Berufskrankheit (BK 5103) in die sogenannte Berufskrankheitenliste aufgenommen. Der Arbeitgeber muss zur Primärprävention besondere Maßnahmen des Arbeitsschutzes ergreifen [5]. Personen mit erhöhtem Hautkrebsrisiko sollten durch Schulungen hinsichtlich möglicher Veränderungen ihrer Haut sensibilisiert werden. Dabei kann die ABCDE-Regel (siehe Tab. 4) [6] für Pigmentmale hilfreich sein: Bei der gründlichen Untersuchung der eigenen Haut, die zwei- bis dreimal im Jahr erfolgen sollte, muss darauf geschaut werden, wie sich ein Leberfleck hinsichtlich der Asymmetrie (ungleichmäßige Form), Begrenzung (verwischte Kontur), Colour (unterschiedliche Färbungen), Durchmesser oder Elevation (Erhabenheit eines Pigmentmales über das Hautniveau) verhält. Wenn bei mindestens einem der Merkmale eine Auffälligkeit zu beobachten ist, sollte ein Hautarzt aufgesucht werden.
unauffällig |
Kriterium |
auffällig |
|---|---|---|
symmetrisch |
Asymmetrie
|
asymmetrisch |
regelmäßig |
Begrenzung
|
unregelmäßig |
einfarbig |
Color (Farbe)
|
mehrfarbig |
< 6 mm Durchmesser |
Durchmesser
|
> 6 mm Durchmesser |
flach/nicht erhaben |
Erhabenheit
|
rasches mehrräumiges Anwachsen |
Der Vorteil des Screenings ist, dass mehr Krebsfälle in frühen Stadien entdeckt werden, in dem sie noch gut behandelbar sind. Zudem ist die Sekundärprävention schmerzfrei, nicht invasiv, leicht durchzuführen und bietet eine gute Gelegenheit, die Patienten über geeignete Schutzmaßnahmen aufzuklären. Dennoch ist das Screening nicht unumstritten, da es natürlich ebenfalls Kosten verursacht und außerdem zu unnötigen Untersuchungen und Behandlungen führen kann. Statistische Phänomene wie eine erhöhte Fünf-Jahres-Überlebensrate bei malignem Melanom seit Einführung des Screenings können auf einen früheren Diagnosezeitpunkt sowie eine höhere absolute Fallzahl einschließlich derer, die auch unerkannt keine Probleme verursacht hätten, zurückgeführt werden.
Fazit
Alles in allem kann die Bevölkerung viele Maßnahmen selbst ergreifen, um ihr individuelles Hautkrebsrisiko zu senken. Für die Aufklärung und Beratung bezüglich der Hautkrebsprävention bietet die Apotheke eine gute Anlaufstelle. |
Literatur
[1] Gesundheitsleitlinie Prävention von Hautkrebs. Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V., der Deutschen Krebsgesellschaft e. V. und der Stiftung Deutscher Krebshilfe, 1 Auflage, März 2016
[2] Prävention von Hautkrebs. S3-Leitlinie, Leitlinienprogramm Onkologie, AWMF-Registernummer: 032/052OL, Stand April 2014
[3] Optische Strahlung: UV-Strahlung – Sonne – Solarien – Infrarot-Strahlung – Laser. Informationen des Bundesamts für Strahlenschutz, www.bfs.de/DE/themen/opt/opt_node.html
[4] Reichrath J, Markeeva E, Reichrath S, Vogt T. Wie viel Sonne braucht der Mensch? Der Allgemeinarzt. Ausgabe 14, Kirchheim-Verlag 2014
[5] Diepgen TL, Drexler H, Elsner P, Schmitt J. UV-Licht-induzierter Hautkrebs als neue Berufskrankheit. Der Hausarzt. 2015;66(3)
[6] Sterry W, Burgdorf W, Paus R. Checkliste Dermatologie. 6. Auflage, Thieme Verlag
[7] Reichrath J et al. A Critical Appraisal of the Recent Reports on Sunbeds from the European Commission‘s Scientific Committee on Health, Environmental and Emerging Risks and from the World Health Organization. Anticancer Res 2018;38(2):1111-1120
[8] Srikanth V et al. The association between non-melanoma skin cancer and osteoporotic fractures – a population-based record linkage study. Osteoporosis international: a journal established as result of Kooperation between the European Foundation for Osteoporosis and the National Osteoporosis Foundation of the USA 2007;18(5):687-692
[9] Ulrich C et al. Prevention of non-melanoma skin cancer in organ transplant patients by regular use of a sunscreen: a 24 months, prospective, case-control study. The British journal of dermatology 2009;161(3):78-84
[10] Starostzik C. Sonnencremes aus Erdbeeren oder Karotten – Was taugt der natürliche Sonnenschutz? Ärzte Zeitung online 28. Juli 2017
























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.