
- DAZ.online
- DAZ / AZ
- DAZ 7/2017
- Operieren und bestrahlen
Schwerpunkt Schilddrüse
Operieren und bestrahlen
Schilddrüsenkarzinome haben dank Chirurgie und Radioiodtherapie gute Prognose
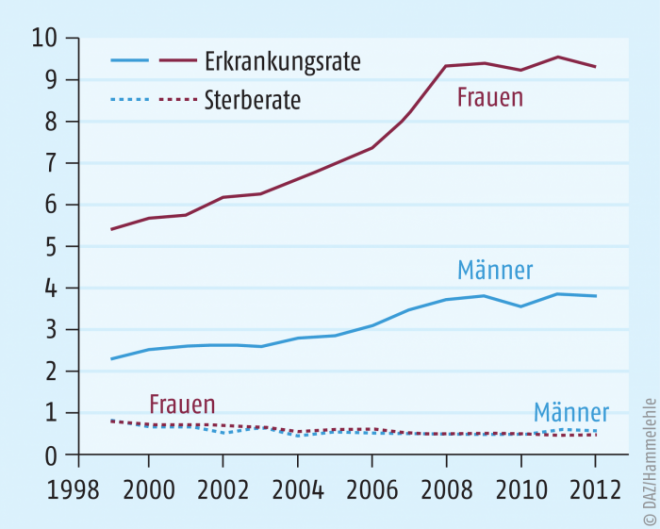
In Deutschland erkranken jährlich etwa 4390 Frauen und 1820 Männer an einem Karzinom der Schilddrüse. Das mittlere Erkrankungsalter beträgt bei Frauen 51 Jahre und bei Männern 56 Jahre, bei Frauen tritt die Erkrankung auch in jüngerem Alter auf. In den letzten zwölf Jahren sind die Sterberaten geringfügig gesunken, die altersstandardisierten Erkrankungsraten aber erheblich gestiegen (s. Abb. 1). Dieser Anstieg ist vor allem auf die prognostisch sehr günstigen papillären Karzinome zurückzuführen, die meist bei jungen Erwachsenen auftreten und deren Diagnostik vermutlich auf verbesserte Untersuchungsmethoden (z. B. Ultraschall bei Untersuchung der Schilddrüse) zurückzuführen ist.
Strahlenexposition erhöht das Erkrankungsrisiko
Der einzige gesicherte Risikofaktor ist eine Strahlenexposition, vor allem, wenn diese im Kindesalter erfolgte. Auch die Aufnahme von radioaktivem Iod, wie etwa nach dem Reaktorunfall in Tschernobyl, erhöht das Risiko für Schilddrüsenkrebs. Des Weiteren begünstigt eine Radiotherapie das Erkrankungsrisiko, wenn die Schilddrüse im Strahlenfeld liegt, was bei Lymphomen der Fall sein kann. Risikofaktoren, die auf die Ernährung oder den Lebensstil zurückzuführen sind, gelten als nicht gesichert. Ferner ist unklar, warum Frauen häufiger betroffen sind als Männer. In der Vorgeschichte vieler Patienten finden sich Iod-Mangel und gutartige Schilddrüsenerkrankungen wie Struma und Adenome. Eine Iod-Unterversorgung kann die Entstehung differenzierter Schilddrüsenkarzinome, insbesondere follikulärer Karzinome, begünstigen. Durch eine verbesserte Iod-Zufuhr wie etwa durch vermehrte Iod-Aufnahme mit der Nahrung, Einnahme von Iod-Tabletten oder durch Iodierung des Speisesalzes konnte ein Rückgang anaplastischer Schilddrüsenkarzinome verzeichnet werden.
Bei einigen Subtypen der Erkrankung werden genetische Ursachen vermutet, so trägt ein Teil der Patienten genetische Veränderungen, die autosomal dominant vererbt werden. Das medulläre Schilddrüsenkarzinom kann auch zusammen mit anderen endokrinen Tumoren auftreten (multiple endokrine Neoplasien Typ 2). Daneben kommen Schilddrüsenkarzinome vermehrt bei verschiedenen anderen hereditären Tumorsyndromen vor.
Histologie und Klassifikation
Schilddrüsenkarzinome unterteilt man in differenzierte und undifferenzierte Tumore. Bei differenzierten Karzinomen, die von den Follikelzellen der Schilddrüse ausgehen, kennt man die Untertypen papillär und follikulär. Undifferenzierte Tumore, das sind die anaplastischen Karzinome und medulläre Formen, gehen von den C-Zellen der Schilddrüse (parafollikuläre Zellen) aus. Die weitere Einteilung folgt der TNM-Klassifikation, bei der Tumorgröße (T), Lymphknotenbefall (N) und das Vorliegen von Metastasen (M) beurteilt werden. Die Prognose eines Schilddrüsenkarzinoms richtet sich nach der zugrundeliegenden Histologie und dem Ausmaß des Wachstums und erstreckt sich je nach Stadium von sehr hohen Überlebensraten bis hin zu einigen Monaten (s. Tab. 1). Bei der Stadieneinteilung (I bis IV) werden Tumortyp und Ausbreitung berücksichtigt. Die Mehrzahl aller Patienten befindet sich bei Diagnosestellung in den prognostisch günstigen Stadien I und II. Bei den prognostisch ungünstigeren Stadien III und IV liegen entweder ein sehr großer Tumor, Lymphknotenmetastasen oder Fernmetastasen vor. Anaplastische Karzinome werden aufgrund der sehr schlechten Prognose generell als Stadium IV eingestuft.
Tumortyp |
Häufigkeit |
Besonderheiten |
|---|---|---|
differenzierte Karzinome |
80 bis 90% |
gute Prognose; Zehn-Jahres-Überlebensraten zwischen 85% und > 90% |
|
– papilläres Karzinom
– follikuläres Karzinom
|
50 bis 80%
20 bis 40%
|
papilläre Karzinome weisen einen Altersgipfel zwischen dem 35. und 60. Lebensjahr, follikuläre zwischen dem 40. und 50. Lebensjahr auf |
undifferenzierte/anaplastische Karzinome |
2 bis 5% |
aggressiver Tumor, hohe Mortalität, schlechtes Therapieansprechen, mittlere Überlebensrate unter sechs Monate
Altersgipfel zwischen dem 70. und 80. Lebensjahr
|
medulläre Karzinome (C-Zell-Karzinome) |
5 bis 10% |
variable Altersverteilung; mittel bis gute Prognose |
|
seltene Formen
z. B. Sarkome, Lymphome, Teratome u. a.
|
5% |
Symptome und Diagnostik
Schilddrüsenkarzinome werden oftmals zufällig festgestellt wie etwa im Rahmen einer Ultraschalluntersuchung oder bei einer Schilddrüsenoperation. Die klinischen Symptome sind unspezifisch. Heiserkeit, Veränderungen der Stimme und neu aufgetretene Schluckbeschwerden können auf ein Karzinom hinweisen. Ab einer bestimmten Größe kann der Tumor am Hals der Patienten als schmerzloser, derber Knoten getastet werden. Eine rasche Größenzunahme des Knotens ist verdächtig. Meist fällt auf, dass sich der oberste Hemd- oder Blusenknopf nicht mehr schließen lässt.
Die Untersuchung umfasst eine genaue Anamnese, einschließlich möglicher Risikofaktoren und Erkrankungen innerhalb der Familie, die klinische Untersuchung, bildgebende Verfahren (unter anderem Sonografie, Schilddrüsenszintigramm, Röntgen, gegebenenfalls CT oder MRT) und die Bestimmung von Laborparametern. Hierunter fallen Tumormarker (Thyreoglobulin, Calcitonin), Schilddrüsenfunktionsparameter (TSH, fT3, fT4, Antithyreoglobulin-Antikörper) und der Pentagastrin-Test (Calcitonin-Bestimmung bei Verdacht auf ein medulläres Karzinom).
Therapiemöglichkeiten
Therapeutische Möglichkeiten sind Operation, Radioiod-Therapie, Strahlentherapie und chemotherapeutische Behandlung, wobei dem chirurgischen Eingriff die größte, der Chemotherapie die geringste Bedeutung zukommt. Die Operation umfasst in der Regel bei allen differenzierten Karzinomen die Entfernung der Schilddrüse (Thyreoidektomie) sowie der umgebenden Halslymphknoten, um das Tumorgewebe vollständig zu entfernen. Bei follikulären und papillären Schilddrüsenkarzinomen folgt nach etwa vier Wochen eine Radioiod-Therapie (s. Kasten), um eventuell verbliebene Reste zu entfernen. Medulläre und anaplastische Schilddrüsenkarzinome weisen keine Iodspeicherung auf und eignen sich daher nicht zur Radioiod-Therapie.
Karzinome mit Szintigramm entdecken
Mithilfe von radioaktiv markiertem Iod oder Natrium-99mTechnetium-Pertechneat (Na99mTcO4) wird ein Szintigramm aufgenommen. Die kurzlebigen Radionuklide senden beim Zerfall Gammastrahlen, die farbig dargestellt werden können. So können Knoten ab etwa einem Zentimeter entdeckt und zwischen kalten und heißen Knoten unterschieden werden.
Bei weit fortgeschrittenen differenzierten Karzinomen, die durch die Operation nicht vollständig entfernt werden konnten, kann zusätzlich eine Strahlentherapie durchgeführt werden, um den Behandlungserfolg zu festigen. Dasselbe gilt für undifferenzierte Schilddrüsentumore, die auf eine Radioiod-Therapie nicht ansprechen.
Chemotherapie
Bei Schilddrüsenkrebs spielt die klassische Chemotherapie nur eine untergeordnete Rolle und wird höchstens beim anaplastischen Karzinom eingesetzt. Eine gewisse Bedeutung haben neuere Wirkstoffe wie Tyrosinkinase-Inhibitoren beim deutlich fortgeschrittenen radioiodrefraktären, differenzierten und beim medullären Schilddrüsenkarzinom. Beim radioiodrefraktären, differenzierten Schilddrüsenkarzinom kann eine Behandlung mit Lenvatinib (Lenvima®) oder Sorafenib (Nexavar®), beim medullären Schilddrüsenkarzinom eine Therapie mit Cabozantinib (Cabometyx®) oder Vandetanib (Caprelsa®) in Betracht gezogen werden. In Studien wird bei einer speziellen Patientengruppe der BRAF-Inhibitor Vemurafenib untersucht.
Radioiod-Therapie
Bei der Radioiod-Therapie wird die Tatsache ausgenutzt, dass Metastasen des papillären und follikulären Schilddrüsenkarzinoms und deren Vorgängerzellen teilweise Iod speichern. Das radioaktive Iod zerstört die Tumorzellen, ohne andere Organe des Körpers wesentlich zu beeinträchtigen. Die Radioiod-Therapie erfolgt innerhalb der ersten vier Wochen nach der Operation. Voraussetzung für eine optimale Aufnahme des radioaktiven Iods in die Schilddrüse ist eine Erhöhung des TSH-Spiegels. Bis vor Kurzem durfte der Patient einige Wochen zuvor keine Schilddrüsenhormone einnehmen, um eine entsprechende TSH-Erhöhung auszulösen. Diese Behandlung ist durch die Stimulation mit rekombinant hergestelltem TSH abgelöst worden. Unter Fortsetzung der Behandlung mit Schilddrüsenhormonen wird TSH an zwei aufeinanderfolgenden Tagen intramuskulär appliziert. Diese Vorbehandlung führt zu einer vergleichbaren Aufnahme des radioaktiven Iods, verursacht aber keine Nebenwirkungen wie das Absetzen der Schilddrüsenhormone (u. a. Müdigkeit, verminderte Leistungsfähigkeit, eventuell Gewichtszunahme).
Die Radioiod-Therapie erfordert aufgrund der Strahlenbelastung einen Aufenthalt von mehreren Tagen auf einer spezialisierten nuklearmedizinischen Station. Der Patient erhält das radioaktive Iod in oraler Form (ß-Strahler 131J); der Behandlungserfolg wird mithilfe der Radioiod-Diagnostik überprüft. Wie oft die Radioiod-Therapie und die Radioiod-Diagnostik erfolgen müssen, hängt von der Art des Tumors und vom Tumorstadium ab.
Hintergrundwissen für die Beratung
Unspezifische Symptome: bei anhaltender Heiserkeit, Stimmveränderungen, Zunahme des Halsumfangs oder Druckgefühl einen Arztbesuch empfehlen
Medikation: lebenslange Levothyroxin-Einnahme
Ernährung: Sind eine Radioioddiagnostik oder eine Radioiod-Therapie geplant, sollte zwei bis drei Wochen zuvor auf eine iodarme Ernährung geachtet werden (cave Iod in Multvitaminpräparaten!).
Literaturtipp: Die blauen Ratgeber Nr. 9. Krebs der Schilddrüse. Stand 2/2016; www.krebshilfe.de/fileadmin/Downloads/PDFs/Blaue_Ratgeber/009_0026.pdf
Selbsthilfegruppe: Bundesverband Schilddrüsenkrebs. Ohne Schilddrüse leben e. V. www.sd-krebs.de
Lebenslange Levothyroxin-Einnahme
Nach der Operation und nachfolgenden Therapien ist eine lebenslange Einnahme von Levothyroxin erforderlich. Damit wird die aus der Therapie resultierende Unterfunktion ausgeglichen und die Produktion des Schilddrüsen-stimulierenden Hormons TSH in der Hirnanhangsdrüse blockiert. Bei differenzierten Karzinomen (d. h. bei follikulären und papillären Tumoren) erfolgt die Einstellung des Serum-TSH in den leicht suppressiven/subnormalen oder bei niedrigem Risikoprofil sowie nach mehrjähriger Vollremission in den unteren Normbereich, um ein TSH-abhängiges Tumorwachstum zu minimieren. Eine langjährige vollsuppressive Stoffwechseleinstellung wird aktuell nur noch bei Risikopatienten empfohlen. Beim medullären Schilddrüsenkarzinom erfolgt die Levothyroxin-Gabe ausschließlich zur Hormonsubstitution, wofür in der Regel eine niedrigere Dosierung ausreichend ist.
Die suppressive Einstellung der Schilddrüsenfunktion führt zu einer Minderung der Knochendichte um rund 3 bis 5%. Zur Prophylaxe können Basismaßnahmen ergriffen werden. Kommt es bei der Schilddrüsenoperation zu einer Beeinträchtigung der Nebenschilddrüse, die für den Calciumstoffwechsel von Bedeutung ist, können Symptome einer Unterfunktion auftreten. Die Unterfunktion kann vorübergehend oder dauerhaft sein. Eine Erholung der Nebenschilddrüsenfunktion ist bis zu einem Jahr nach der Operation möglich. Ausgeprägte Unterfunktionen werden mit Calcium in Kombination mit Vitamin D3 behandelt. |
Literatur
Fagin J et al. Biologic and clinical perspectives on thyroid cancer. N Engl J Med 2016;375:1054-1067
Cabanillas M et al. Thyroid cancer. Lancet 2016;388:2783-2795
Berger, Engelhardt, Mertelsmann: Das Rote Buch. Hämatologie und internistische Onkologie. 5. Aufl. eccomed Medizin 2014
Pezzi, P. A. et al.: Radiation therapy dose is associated with improved survival for unresected anaplastic thyroid carcinoma: Outcomes from the National Cancer Data Base. Cancer, Onlinevorabveröffentlichung am 27. Dezember 2016, DOI: 10.1002/cncr.30493
Brose M et al. Vemurafenib in patients with BRAFV600E-positive metastatic or unresectable papillary thyroid cancer refractory to radioactive iodine: a non-randomised, multicentre, open-label, phase 2 trial. Lancet Oncology 2016;17:1272-1282.
Blum MR, Bauer DC, Collet TH et al. Thyroid Studies Collaboration. Subclinical thyroid dysfunction and fracture risk: a meta-analysis. JAMA 2015;26(313):2055-2065
Krebs in Deutschland 2011/2012. 10. Ausgabe. Robert Koch-Institut (Hrsg.) und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e. V. (Hrsg.). Berlin, 2015, www.krebsdaten.de
Informationen des Robert Koch-Instituts, www.rki.de
Thyroid cancer. Cancer Research UK, www.cancerresearchuk.org
American Thyroid Association (ATA) Professional Guidelines. www.thyroid.org
Schilddrüsenkrebs – Therapie. Informationen der Deutschen Krebsgesellschaft e. V., Schilddrüsenkrebs – Informationen zu Diagnose, Therapie und Nachsorge. Informationen der Genzyme GmbH, www.schilddruesenkrebs.de
Thyroid Hormone Replacement, TSH, Thyroglobulin, and Other Blood Testing. Informationen der Thyroid Cancer Survivors‘ Association, Inc., www.thyca.org






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.