
- DAZ.online
- DAZ / AZ
- DAZ 14/2017
- Zur Kasse bitte
Politik
Zur Kasse bitte
Die gesetzliche Zuzahlung für Arzneimittel wird 40 Jahre alt
Ein Vorbote dieses „Jubiläumsjahres“ ist das Urteil des Europäischen Gerichtshofes vom 19. Oktober 2016, das juristisch und politisch höchst umstritten ist und dessen Folgen für die Patientenversorgung und das deutsche Apothekenwesen nach wie vor unabsehbar bleiben. Im Grunde genommen nutzt der niederländische Arzneimittelversender für seine Marketingstrategie die Tatsache aus, dass im deutschen Gesundheitssystem seit mehreren Jahrzehnten mit der gesetzlichen Zuzahlung ein Steuerungsinstrument herrscht, dessen ursprünglicher Sinn einmal war, Ärzte und Patienten zu einem rationalen Arzneimitteleinsatz zu bewegen. Damit diese gesundheitsökonomische Maßnahme überhaupt greifen konnte, wurden Apotheken ab 1977 verpflichtet, die festgelegte Zuzahlung ohne Rabatte oder kompletten Verzicht von den Versicherten einzuziehen.
Mittlerweile ist das Steuerungsinstrument von einer symbolischen Pflichtgebühr zu einem wichtigen und scheinbar unverzichtbaren Beitrag der Versicherten zur Finanzierung ihrer Behandlungskosten geworden. Den Zweck einer systematischen Kostendämpfung oder Absenkung des Verordnungsvolumens konnte die Zuzahlung allein nie erfüllen. Die Aufwärtsspirale dieses Beitrages wurde bisher auch von keiner Bundesregierung nachhaltig begrenzt. Der Richterspruch am EuGH spielt den Ball nun den Apotheken und Arzneimittelversendern zu: Sie sollen – im Sinne eines europaweiten Wettbewerbs – auf einen Teil ihres Honorars verzichten, um Patienten mit „Rx-Boni“ finanziell zu entlasten. Bei der aktuellen Diskussion sollten daher der historische Kontext und die ökonomischen Zusammenhänge von Selbstbeteiligungen nicht unberücksichtigt bleiben.
Anfang vom Ende des Solidaritätsprinzips und der paritätischen Finanzierung
1977 ist ein erinnerungswürdiges Jahr in der bundesdeutschen Gesundheitspolitik. Es steht für eine abrupte und rigorose Umwälzung des Modells, wie gesetzliche Krankenkassen seit Otto von Bismarcks Zeiten funktioniert hatten. Durch das Krankenversicherungs-Kostendämpfungsgesetz (KVKG) vom 27. Juni 1977 wurden erstmals grundlegende Leistungskürzungen und private Zuzahlungen eingeführt. Damit begann das Prinzip der Solidargemeinschaft allmählich zu kippen: Zusätzlich zu den Beiträgen aller Versicherten, die sich ausschließlich an ihrer finanziellen Leistungsfähigkeit und nicht an Geschlecht, Krankheitsrisiko oder Lebensstil orientieren, wurde von nun an der Erkrankte selbst an den Therapiekosten beteiligt. Die Zuzahlungen waren unabhängig vom individuellen Einkommen, und da die Arbeitgeber diese nicht hälftig mittragen mussten, wurde somit auch die paritätische Finanzierung bewusst umgangen. Für allgemeine Empörung sorgte die Tatsache, dass der Gesetzgeber zwar vorgesehen hatte, „besondere Härtefälle“ von den Regelungen auszunehmen, aber die Definition dieses Personenkreises den Krankenkassen überlassen hatte. So forderte die deutsche Ärzteschaft in einer öffentlichen Stellungnahme unmittelbar nach Inkrafttreten des KVKG eine unbürokratische Anerkennung einkommensschwacher Personen und chronisch Kranker (Abb. 1) [1 – 2].
Ursprünge in der Weimarer Republik
An dieser Stelle muss der Vollständigkeit halber darauf hingewiesen werden, dass es bereits in der Weimarer Republik (1918 – 1933) erste Tendenzen gab, das öffentliche Gesundheitswesen effizienter zu gestalten.
Vom Ende des 19. Jahrhunderts bis in die 1920er-Jahre arbeiteten die gesetzlichen Krankenkassen streng nach solidarischen und paritätischen Prinzipien. Hinweise, dass es Selbstbeteiligungen oder Prämien für nicht in Anspruch genommene Leistungen gab, lassen sich nicht finden. Das Sachleistungsprinzip garantierte für alle Versicherten im Bedarfsfall die gleichen medizinischen Leistungen, ohne dass sie selbst in Vorleistung treten mussten. Hierzu rechneten die Leistungserbringer direkt mit den Krankenkassen ab.
Doch unter dem Eindruck des Ersten Weltkrieges, der Inflation sowie innerer Spannungen wurde die Reichsversicherungsordnung (RVO) – Vorläufer der heutigen Sozialgesetzbücher (SGB) – nach und nach umgeschrieben und Steuerungs- und Kostendämpfungsinstrumente eingebaut, die zum großen Teil noch heute existieren. Plötzlich gab es Vertragsärzte und Arzneimittelhöchstpreise, Apotheker mussten Kassenabschläge leisten, und für alle Leistungserbringer galt das Wirtschaftlichkeitsgebot: Die Gesundheitsversorgung sollte „ausreichend und zweckmäßig sein“ und durfte „das Maß des Notwendigen nicht überschreiten“. Immer wieder versuchten die Krankenkassen, durch die Selbstabgabe von Arznei- und Hilfsmitteln die Apotheken zu umgehen und dadurch Kosten zu sparen. Dies verstieß gegen die damals geltende Verordnung über den Arzneimittelverkehr (Vorläufer des heutigen Arzneimittelgesetzes, AMG) und führte zu massiven Protesten aus der Apothekerschaft. Schließlich boten die Apotheker den Kassen an, weitere Rabatte auf Arzneimittelpreise zu gewähren sowie Hilfsmittel und Verbandstoffe mittels einheitlicher Preise abzurechnen, wenn sie die Versicherten dafür vollumfänglich versorgen durften.
Eine Rezept(blatt)gebühr von 50 Pfennig wurde durch die Reichsregierung 1930 zwingend eingeführt (von den Nationalsozialisten kurzzeitig auf 15 Pfennig abgesenkt) und 1967 durch das Finanzänderungsgesetz auf eine D‑Mark und zwei Jahre später auf anteilig 20% des kompletten Verordnungswertes (maximal 2,50 DM) erhöht. Schwangere, Mütter und minderjährige Familienmitglieder waren in all den Jahren von den meisten Selbstbeteiligungen befreit. Bis 1941 hatten aber z. B. Rentner keinen Anspruch auf eine Mitgliedschaft in der gesetzlichen Krankenversicherung [3].
Asymmetrische Beitragssteigerungen zulasten der Arbeitnehmer
Vom Krankenversicherungs-Kostendämpfungsgesetz im Jahr 1977 ausgehend, wurden Selbstbeteiligungen mit fast jeder Gesundheitsreform in der Bundesrepublik entweder neu eingeführt oder erhöht (Tab. 1). Politisch begründete man die entstehenden Mehrkosten für die Versicherten stets mit dem medizinisch-technischen Fortschritt und dem demografischen Wandel. Aus betriebswirtschaftlicher Sicht soll die einseitige Arbeitnehmerbelastung die Lohnnebenkosten stabilisieren und die Arbeitgeber im internationalen Vergleich wettbewerbsfähig halten sowie Arbeitsplätze und Renten sichern [4].
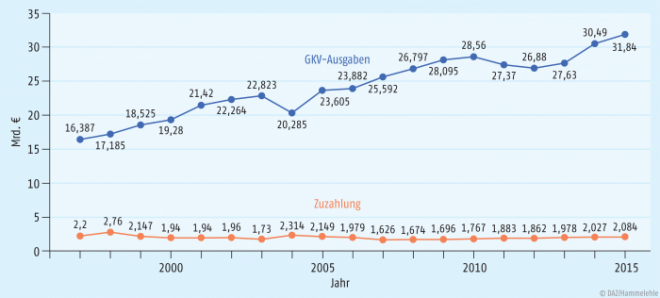
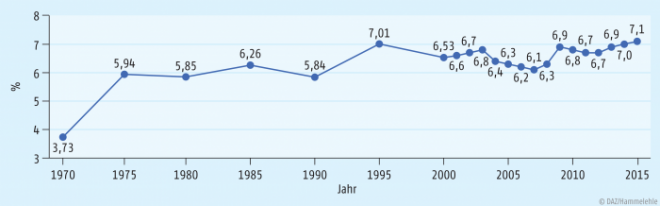
Selbstbeteiligungen bringen ein nicht zu unterschätzendes Finanzvolumen in das System der gesetzlichen Krankenversicherung. Allein die Zuzahlungen für Arzneimittel betragen durchschnittlich zwei Milliarden Euro pro Jahr (Abb. 3) [5]. Dies entspricht seit etwa zehn Jahren sechs bis sieben Prozent der Gesamtausgaben für Arzneimittel (Abb. 4).
Jahr |
Reform |
Koalition |
Zuzahlung |
Sonstige Änderungen |
|---|---|---|---|---|
1967 |
Finanzänderungsgesetz |
CDU/CSU/SPD |
1 DM pro Rezept (zuvor 50 Pfennig, festgelegt in der Reichsversicherungsordnung von 1930) |
|
1969 |
Gesetz über die Fortzahlung des Arbeitsentgelts im Krankheitsfall und über Änderungen des Rechts der gesetzlichen Krankenversicherung |
CDU/CSU/SPD |
20% des Verordnungswertes aber maximal 2,50 DM |
|
1977 |
Krankenversicherungs-Kostendämpfungsgesetz |
SPD/FDP |
1 DM pro Arzneimittel |
Arzneimittel gegen geringfügige Gesundheitsstörungen fallen aus der Leistungspflicht |
1982 |
Kostendämpfungs-Ergänzungsgesetz |
SPD/FDP |
1,50 DM pro Arzneimittel |
|
1983 |
Haushaltsbegleitgesetz |
CDU/CSU/FDP |
2 DM pro Arzneimittel |
Bagatellarzneimittel z. B. gegen Erkältungskrankheiten werden für Erwachsene nicht mehr erstattet |
1989 |
Gesundheitsreformgesetz |
CDU/CSU/FDP |
3 DM pro Arzneimittel ohne Festbetrag |
Einführung von Arzneimittelfestbeträgen, Negativliste mit unwirtschaftlichen Arzneimitteln, Apotheken dürfen Arzneimittel substituieren (Aut-idem-Regelung) |
1993 |
Gesundheitsstrukturgesetz |
CDU/CSU/FDP |
3, 5 oder 7 DM für Arzneimittel bis 30, 50 oder mehr als 50 DM |
Einführung von Arzneimittelbudgets bei Ärzten |
1997 |
Beitragsentlastungsgesetz |
CDU/CSU/FDP |
4, 6 oder 8 DM für kleine, mittlere und große Packungen |
|
1997 |
2. GKV-Neuordnungsgesetz |
CDU/CSU/FDP |
9, 11 oder 13 DM für kleine, mittlere und große Packungen |
Einführung von Verordnungsrichtgrößen |
1999 |
GKV-Solidaritätsstärkungsgesetz |
SPD/Grüne |
8, 9 oder 10 DM für kleine, mittlere und große Packungen |
|
2004 |
GKV-Modernisierungsgesetz |
SPD/Grüne |
10% des Arzneimittelpreises, mindestens 5 € und maximal 10 € |
Rezeptfreie Arzneimittel werden für Erwachsene grundsätzlich nicht mehr erstattet |
2007 |
GKV-Wettbewerbsstärkungsgesetz |
CDU/CSU/SPD |
Wegfall oder Halbierung des Zuzahlungsbetrages möglich |
Einführung der Rabattverträge zwischen Krankenkassen und Herstellern |
Neben den Zuzahlungen für verschreibungspflichtige Arznei-, Verband- und Hilfsmittel existieren Selbstbeteiligungen für Krankenhausaufenthalte, Krankenpflege, Haushaltshilfen, Soziotherapie, Heilmittel, Rehabilitationsmaßnahmen sowie Kuren.
Der Patient wird im Krankheitsfall zur Kasse gebeten, um einen Teil der anfallenden Behandlungskosten durch sein Einkommen mitzutragen. Nimmt er keine Leistungen in Anspruch, hatte er seit dem GKV-Finanzierungsgesetz von 2010 sogar die Möglichkeit, Beitragsrückerstattungen oder Leistungsverbesserungen zu erhalten. Bei den sogenannten Selbstbehalttarifen mussten die Kosten für Arztbesuche und weitere Therapiekosten zunächst selbst übernommen werden. Dies war abermals ein deutlicher Einschnitt in das Solidaritätsprinzip und ähnelte eher einem privatrechtlichen Versicherungsverhältnis.
Mit dem GKV-Finanzstruktur- und Qualitätsweiterentwicklungsgesetz (GKV-FQWG) wurden Prämienausschüttungen zum 1. Januar 2015 wieder abgeschafft. Auch wenn die paritätische Finanzierung mit dem Gesetz kurzzeitig hergestellt wurde, sind die Arbeitgeberbeiträge weiterhin eingefroren, und künftige Kostensteigerungen und kassenindividuelle Zusatzbeiträge müssen allein von den Versicherten getragen werden. Eine Obergrenze für die Zusatzbeiträge sieht das Gesetz nicht vor, wohl aber ein Sonderkündigungsrecht mit der Möglichkeit, die Krankenkasse zu wechseln [6].
Zuzahlungen sollen Verantwortungsbewusstsein steuern
Neben der Finanzierungswirkung sehen Befürworter in den Zuzahlungen allerdings auch indirekte Vorteile für das Gesundheitssystem: So würden bei den Versicherten Anreize für ein gesundheitsbewusstes Verhalten und die verantwortungsvolle Inanspruchnahme von Kassenleistungen geschaffen. Entscheidend für diese Steuerungswirkung ist die Höhe der Selbstbeteiligung. Bei gar keiner oder einer nur geringen finanziellen Belastung kann es zur übermäßigen und sinnlosen Inanspruchnahme der angebotenen Leistungen kommen. Ein moderates Kostenniveau motiviert hingegen zur Adhärenz und schnellen Genesung. Wenn die Zuzahlung aber sehr teuer ausfällt, werden Kranke – vor allem einkommensschwache Personen – die indizierten Leistungen nur wenig und unregelmäßig in Anspruch nehmen, was sich wiederum nachteilig auf ihre Gesundheit auswirkt.
Das Prinzip der Solidargemeinschaft gerät an dieser Stelle also in einen Konflikt: Wie hoch darf die finanzielle Belastung jedes Einzelnen höchstens sein, sodass sie mit den sozialen Zielen der gesetzlichen Krankenversicherung noch vereinbar ist? Wie viel muss sie mindestens betragen, damit Versicherte ihre Leistungsansprüche nicht auf Kosten derer ausleben, die sich zurückhalten oder aktuell keinen Bedarf haben? Gesetzlich festgelegte Selbstbeteiligungen müssen immer wieder den volkswirtschaftlichen und sozioökonomischen Gegebenheiten angepasst werden, damit sie die gewünschten Steuerungswirkungen erzielen können. Nach oben hin bilden die Beitragsbemessungsgrenze sowie die Belastungsgrenze für Selbstbeteiligungen (2% bzw. 1% des jährlichen Bruttoeinkommens) das Kostenniveau ab, das vom Versicherten maximal verlangt werden darf.
Kostenanstieg im sozioökonomischen Rahmen
Die Zuzahlungen für Arznei- und Hilfsmittel sind seit 1977 um fast 1000 Prozent erhöht worden. Diese Entwicklung ist maßgeblich der Inflation, den höheren Löhnen und dem damit verbundenen Wohlstandsgewinn in der Bevölkerung geschuldet. Aber auch die gestiegenen Arbeitslosenzahlen sowie die Abwanderung von Besserverdienenden in die private Krankenversicherung beeinflussen die Beitragsentwicklung nach oben. Arbeitnehmer mussten für die Zuzahlung von einer D‑Mark pro Arzneimittel damals durchschnittlich knapp vier Minuten arbeiten – eine Arbeitszeit, für die es heute auch nur rund einen Euro gibt [7].
Betrachtet man allein die Ausgaben der gesetzlichen Krankenkassen für Arzneimittel, scheinen Zuzahlungen ihre Rolle als Kostendämpfer nicht zu erfüllen (Abb. 3). Einsparungen kamen immer nur dann zustande, wenn Leistungen gänzlich aus dem Leistungskatalog gestrichen wurden oder deren Erstattungsfähigkeit strenger geregelt wurde. Ansonsten ist seit Jahren ein stetiger Aufwärtstrend zu beobachten.
Setzt man jedoch die Gesamtausgaben der Krankenkassen ins Verhältnis mit dem Bruttoinlandsprodukt (BIP), also dem Gesamtwert aller inländischen Waren und Dienstleistungen, stellt man fest, dass von einer „Kostenexplosion“ im Gesundheitswesen keine Rede sein kann. Weder der medizinisch-technische Fortschritt noch der demografische Wandel führte in den letzten Jahrzehnten zu nennenswerten Mehrausgaben der Krankenkassen. Die Schwankungen zwischen sechs und sieben Prozent sind auf die krisenbedingte Verringerung und anschließende Erholung des BIP zurückzuführen (Abb. 4) [8].
Sind Selbstbeteiligungen im System der gesetzlichen Krankenkassen also notwendig, um die Versicherten zu mehr Eigenverantwortung zu bewegen und das Verhältnis zwischen Angebot und Nachfrage zu steuern?
Die Folgen von Vollkasko und Nullrisiko
Diese Frage wird politisch natürlich äußerst kontrovers diskutiert. Fest steht, dass alle bisherigen Bundesregierungen die Selbstbeteiligungen weiterführten und sie den aktuellen Gegebenheiten anpassten. Ökonomen wissen nämlich, dass es zwangsläufig zu einer übermäßigen Nachfrage nach Gesundheitsleistungen käme, wenn die Versicherten nur ihre normalen Beiträge zahlen würden. Außerdem können die Lebensführung ungesünder und das Alltagsverhalten risikoreicher werden, wenn Menschen sich vollumfänglich abgesichert fühlen. Im Versicherungswesen spricht man vom „Moral-Hazard-Problem“, das in diesem Zusammenhang am besten mit „Verhaltensrisiko“ übersetzt wird. Um Steuerungswirkungen zu erzielen und bei Patienten ein Kostenbewusstsein für die erhaltene Leistung hervorzurufen, müssen Selbstbeteiligungen an den richtigen Stellen im System existieren und möglichst alle Preise für Gesundheitsleistungen den Versicherten offengelegt werden.
Die Zuzahlungen für Arzneimittel sollen also bewirken, dass mit diesem „besonderen Gut“ nicht verschwenderisch umgegangen wird. Auch Leistungserbringer wie Ärzte oder Hersteller stehen aufgrund von Budgetierungen und Festbeträgen unter einem künstlich geschaffenen Kostendruck, denn auch sie unterliegen dem „Moral Hazard“ und könnten das System mit seinen nur begrenzt zur Verfügung stehenden Mitteln ausnutzen.
Zuzahlung kontra Prävention?
Kritiker argumentieren, dass die Steuerungswirkung der aktuellen Regelungen zu schwach ist oder gänzlich fehlt. Versicherte hätten keine echte Möglichkeit, zwischen teuren und preisgünstigen Leistungen auszuwählen – weder im Interesse ihrer eigenen Finanzen noch im Sinne der Solidargemeinschaft. Für die meisten Arzneimittel müssen seit dem GKV-Modernisierungsgesetz von 2004 (GMG) fünf Euro aufgewendet werden und bei allen Arzneimitteln, die mehr als 100 Euro kosten, ist die Zuzahlung bei zehn Euro gedeckelt. Nur im Bereich zwischen 50 und 100 Euro wird der Versicherte anteilsmäßig beteiligt und so mit dem wirklichen Preis konfrontiert. Ein Kostenbewusstsein könnte also theoretisch nur in diesem engen Preisbereich erzeugt werden. Doch solch eine Preis-elastische Nachfrage hat auf die Verschreibung von Arzneimitteln in der Realität keinen Einfluss.
Tatsächlich können Patienten bei Arznei- und Hilfsmitteln nur durch Verzicht oder Reduzieren der Anwendungshäufigkeit sparen. Dies würde im schlimmsten Fall zu Komplikationen oder einer Progression ihrer Erkrankung führen, deren Therapie dann wiederum kostenintensiver wäre. Letztendlich kann die finanzielle Mehrbelastung sogar zu einem veränderten Konsumverhalten führen: Wer viel und regelmäßig für Selbstbeteiligungen zahlen muss, hat für gesundheitsfördernde und präventive Maßnahmen dann weniger Geld und Bereitschaft [9].
Empirische Belege wünschenswert aber schwierig
Der Nachweis, dass Zuzahlungen eine Steuerungswirkung haben, ist problematisch. Wurden Selbstbeteiligungen im Rahmen von Gesundheitsreformen eingeführt oder erhöht, waren meist auch andere Maßnahmen, wie Verordnungsausschlüsse, Budgetierungen oder Festbetragsregelungen, für die Folgen mitverantwortlich. Vergleicht man verschiedene Krankenkassensysteme, z. B. gesetzliche und private Versicherung, steht man vor dem Problem, dass Bevölkerungsgruppen gegenübergestellt werden, die sich hinsichtlich ihres Einkommens, Sozialstatus und Krankheitsrisikos deutlich voneinander unterscheiden. Auch beim internationalen Vergleich von Gesundheitssystemen spielen zu viele weitere Faktoren in den jeweiligen Kulturräumen eine Rolle, als dass sich eindeutige Aussagen in Bezug auf Selbstbeteiligungen ableiten lassen. Trotzdem existieren statistische Auswertungen, die – wie nicht anders zu erwarten – zeigen, dass,
- die Erhöhung von Zuzahlungsbeträgen die Häufigkeit von Arztbesuchen signifikant reduziert,
- die Ausgaben bei vollversicherten Patienten höher sind als bei Personen ohne Versicherung bzw. mit Privatversicherungen und
- Gesundheitssysteme in Ländern, die traditionell auf Eigenverantwortung setzen, die Lebenserwartung verbessern und den Steuerzahler, gemessen am BIP, weniger kosten [10].
Die finanzielle Mitwirkung der Versicherten im System gesetzlicher Krankenkassen kann also die Krankheitsprävention, die Wertschätzung gegenüber medizinischen Leistungen sowie die Adhärenz in vielerlei Hinsicht positiv beeinflussen und hat daher einen nicht zu verachtenden ökonomischen Stellenwert. Interessanterweise versuchte vor einigen Jahren eine deutsche Versandapotheke zu belegen, dass Rabatte auf Zuzahlungsbeträge („Rx-Boni“) die Adhärenz von chronisch Kranken erhöhen. Sowohl die wissenschaftlichen als auch betriebswirtschaftlichen Erwartungen an die Studie konnten letztendlich nicht erfüllt werden [11 – 12]. Adhärenz und Vertrauen in die Arzneimitteltherapie beruhen eben auf einer Vielzahl von Faktoren, bei denen der Preisgedanke nur eine untergeordnete Rolle spielt.
Und was bewirken „Rx-Boni“? – ein Fazit
Idealerweise stehen die Finanzierungs- und Steuerungswirkung der Selbstbeteiligungen in einem Gleichgewicht: Nimmt der Versicherte Leistungen (z. B. verordnete Arzneimittel) in Anspruch, trägt er einen Teil der anfallenden Kosten mit. Entscheidet er sich dagegen, weil er das Kosten-Nutzen-Verhältnis als ungünstig erachtet, belastet er die Solidargemeinschaft nicht.
Rabatte oder komplette Nachlässe auf Zuzahlungen („Rx-Boni“) entkräften dieses gesundheitsökonomische Steuerungsinstrument und stellen damit eine wichtige Grundlage des Solidaritätsprinzips infrage. Die möglichen Folgen für das Gesundheitssystem lassen sich zwar zum jetzigen Zeitpunkt nur erahnen, werden aber mit hoher Wahrscheinlichkeit weitreichend sein. Wenn Apotheken die Zuzahlungsbeträge plötzlich senken dürften und sich aus Wettbewerbsgründen dazu verpflichtet fühlten, wären sie wirtschaftlich gefährdet. Deutsche Apotheken gewähren den gesetzlichen Krankenkassen ohnehin bereits gesetzlich festgelegte Rabatte, die sogenannten Kassenabschläge, und bringen damit jährlich über eine Milliarde Euro in die Solidargemeinschaft ein [5]. Auf der anderen Seite ist es denkbar, dass bei einer gelockerten Arzneimittelpreisbindung auch Erhöhungen der Zuzahlungen stattfinden und damit die Patienten in eine finanziell höchst besorgniserregende Situation geraten könnten.
Unabhängig davon, wie die gesetzlich festgelegten Zuzahlungen verändert werden, wäre die ökonomisch beabsichtigte Steuerungswirkung damit hinfällig. Rabatte würden erfahrungsgemäß eine größere Nachfrage generieren; eine kostenbewusste und verantwortungsvolle Inanspruchnahme der Leistung könnte dann nicht mehr erwartet werden. Die Ausgaben der gesetzlichen Krankenkassen würden zwangsläufig steigen.
Schließlich muss auch bedacht werden, dass „Rx-Boni“ nichts anderes darstellen als ein „Beitrags-Sponsoring“ durch (ausländische) Kapitalunternehmen. Versicherte kämen dadurch in ein Abhängigkeitsverhältnis, vor dem sie der Gesetzgeber eigentlich schützen müsste. Der niederländische Arzneimittelversender verspricht sich durch die Prämien höhere Umsätze in seinem übrigen Sortiment. Welche Interessen könnten erst andere Konzerne mit „Rx-Boni“ bei Patienten durchsetzen?
Viel zukunftsweisender und mit den ursprünglichen Werten des Solidaritätsprinzips zu vereinbaren wäre hingegen, wenn gesetzliche Krankenkassen durch vermehrte Kostentransparenz, Wahltarife und sozial verträgliche Selbstbeteiligungen die Eigenverantwortung ihrer Versicherten stärken würden. |
Literatur
[1] Hoffmann W. Kostendämpfungsgesetz: Vieles in der Schwebe. Die Zeit, 5.8.1977; www.zeit.de/1977/32/vieles-in-der-schwebe
[2] Dauerbelastung des sozialen Friedens! Dtsch Arztebl 1977;74(30):A‑1891
[3] Külp B, Stützel W. Beiträge zu einer Theorie der Sozialpolitik. Festschrift für Elisabeth Liefmann-Keil zum 65. Geburtstag. Duncker & Humblot, Berlin 1973
[4] Sozialverband VdK Rheinland-Pfalz e.V. Eigenbeteiligungen, Zuzahlungen und Belastungsgrenzen in der gesetzlichen Krankenversicherung. November 2015
[5] ABDA – Bundesvereinigung Deutscher Apothekerverbände. Die Apotheke: Zahlen Daten Fakten 2016. 27.4.2016
[6] Reform der Krankenkassenbeiträge ab 2015; www.aok-verlag.info/de/news/Reform-der-Krankenkassenbeitraege-ab-2015/79, 27.1.2015
[7] Statistisches Bundesamt. Fachserie 18 Reihe 1.2. Volkswirtschaftliche Gesamtrechnungen, Inlandsproduktberechnung, Vierteljahresergebnisse, 4. Vierteljahr 2016. 23.2.2017
[8] Sozialpolitik aktuell in Deutschland: Beitragssatzentwicklung in der GKV und Anteil der GKV-Ausgaben am BIP 1980 – 2015; www.sozialpolitik-aktuell.de/tl_files/sozialpolitik-aktuell/_Politikfelder/Gesundheitswesen/Datensammlung/PDF-Dateien/abbVI23.pdf
[9] Többicke K. Selbstbeteiligung und ihre Wirkzusammenhänge – eine sinnvolle Strategie im Gesundheitswesen? Bachelorarbeit, Hochschule Neubrandenburg, 16.6.2012
[10] Schreyögg J. Der Trend zur Zuzahlung: Wie viel darf und wie viel soll den Bürger seine Gesundheit kosten? Seminarunterlagen vom 21.11.2008; www.mig.tu-berlin.de/menue/lectures/lectures20080
[11] Braun B, Marstedt G, Holst J. Zuzahlungen, persönliche Gesundheitseinstellungen, Überzeugungen, Behandlungserfahrungen und Therapietreue bei chronisch Kranken im Zeitverlauf (2009-2011) – Ausgewählte Ergebnisse der „Zuzahlungsstudie“ (Arbeitspapier 4/2014). Bremer Institut für Arbeitsschutz und Gesundheitsförderung GmbH, April 2014
[12] Lübke K. Rx-Boni – Rabatt bringt keine Treue; www.apotheke-adhoc.de, 22.7.2014
[13] Gerlinger T. Ausgabenentwicklung in der gesetzlichen Krankenversicherung – Kostenexplosion oder moderater Ausgabenanstieg? Bundeszentrale für politische Bildung, 14.2.2014; www.bpb.de/politik/innenpolitik/gesundheitspolitik/179084/ausgabenentwicklung-in-der-gkv
























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.