
- DAZ.online
- DAZ / AZ
- DAZ 34/2015
- Lang, kurz oder mittel
Arzneimittel und Therapie
Lang, kurz oder mittel
Insuline und Insulinanaloga für jeden Bedarf
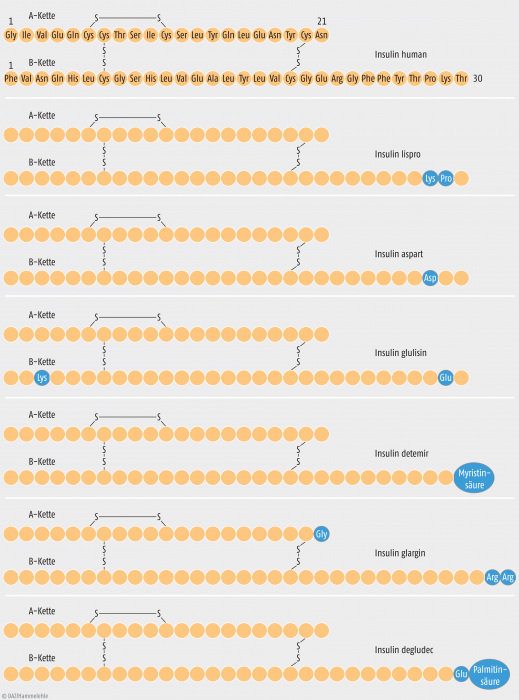
Humaninsulin
Humaninsulin (früher: Altinsulin)wird gentechnisch oder enzymatisch aus Schweineinsulin hergestellt, das sich nur an einer Stelle der B-Kette des Insulinmoleküls (B30: Alanin statt Threonin) vom menschlichen Insulin unterscheidet. Durch Bindung an das Protein Protamin (NPH-Insuline, NPH = Neutral Protamin Hagedorn-Insulin) lässt sich die Resorption verlangsamen. So ergibt sich ein Depoteffekt. Mit entsprechenden lang und intermediär wirkenden Insulinen (siehe Tab.) lässt sich der Grundbedarf decken und mit den schnellwirksamen Normalinsulinen der erhöhte Bedarf zu den Mahlzeiten. Auch fertige Mischungen aus Verzögerungs- und Normalinsulin sind erhältlich (z. B. Huminsulin® Profil III: 30% Normalinsulin und 70% NPH-Insulin). Durch unzureichendes Mischen des als Suspension vorliegenden NPH-Insulins sowie intraindividuelle Resorptionsunterschiede führen diese Präparate jedoch häufig zu schwankenden Wirkprofilen, was zur Entwicklung der besser steuerbaren Insulinanaloga geführt hat.
Präparat |
Wirkung nach subkutaner Injektion (mittlere Dosis) |
|||
|---|---|---|---|---|
Wirkeintritt nach [h] |
Wirkmaximum nach [h] |
Wirkdauer [h] |
||
Humaninsuline | ||||
|
Normalinsulin (z. B. Insuman
® rapid, Huminsulin normal)
|
0,5 |
2 |
4 – 6 |
|
|
NPH-Insulin (Insuman
® basal, Huminsulin basal)
|
1 – 2 |
4 – 6 |
8 – 12 |
|
Insulinanaloga |
Hersteller |
|||
|
Insulin lispro (Humalog
® )
|
0,25 |
1 |
2 – 3 |
Lilly |
|
Insulin aspart (Novorapid
® )
|
0,25 |
1 |
2 – 3 |
Novo Nordisk |
|
Insulin glulisin (Apidra
® )
|
0,25 |
1 |
2 – 3 |
Sanofi |
|
Insulin detemir (Levemir
® )
|
1 – 2 |
8 – 10 |
20 |
Novo Nordisk |
|
Insulin glargin (Lantus
® )*
|
3 – 4 |
8 – 14 |
20 (-40) |
Sanofi |
|
Insulin degludec (Tresiba
® )**
|
6 – 8 |
flaches Profil |
> 40 |
Novo Nordisk |
* Biosimilar Abasaglar
® ** ab 09/2015 nicht mehr verfügbar in Deutschland (modifiziert nach [1])
| ||||
Insulinanaloga
Insulinanaloga haben gegenüber dem Humaninsulin eine veränderte Aminosäuresequenz (siehe Abb.) und dadurch eine veränderte Pharmakokinetik. Insgesamt gelten sie als besser steuerbar. Ihre Herstellung erfolgt ausschließlich gentechnisch. Man kann sie grob unterscheiden in kurz wirkende und lang wirkende Insulinanaloga.
Dazu zählen Insulin lispro, aspartat und glulisin; durch den schnellen Wirkeintritt (Tab.) ist kein bzw. nur ein kurzer Spritz-Essabstand (<15 Min.) notwendig. Auch bei kurzwirksamen Analoginsulinen kann durch Zusatz von Protamin die Wirkdauer verlängert werden. Entsprechende Mischpräparate sind hier ebenso wie bei den Humaninsulinen erhältlich (z. B. NovoMix® 30 : 30% Insulin aspart*/70% Insulin aspart-Protamin-Kristalle; Humalog Mix® 25 : 25% Insulin lispro/ 75% Neutral Protamin lispro).
Lang wirkende Insulinanaloga. Dazu zählen die Basalinsuline glargin, detemir und degludec. Durch die lange Wirkdauer (Tab.) müssen sie weniger häufig verabreicht werden.
Während bislang Insuline meist in der Standardkonzentration 100 I.E./ml eingesetzt wurden, sind in letzter Zeit höher konzentrierte Präparate auf den Markt gekommen, wie Humalog® 200 (Insulin lispro ) oder Toujeo®(300 I.E./ml Insulin glargin). Sie ermöglichen Patienten mit hohem Insulinbedarf, kleinere Volumina zu spritzen. |
Quellen:
[1] Aktories K. et al. Allg. und spez Pharmakolgie und Toxikologie; 11. Auflage; Urban und Fischer München 2013
[2] Fachinformationen der Hersteller




















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.