
- DAZ.online
- DAZ / AZ
- DAZ 23/2015
- Herausforderung Rotbä...
Dermatologie
Herausforderung Rotbäckchen
Bei roten Kindergesichtern ist differenzialdiagnostischer Spürsinn gefragt

Kleine Rothaut vor dem HV-Tisch? Das kann schlicht einen Sonnenbrand bedeuten, Schlafbäckchen, aber auch ein Indiz für einen Lupus erythematodes sein. Kommen Eltern mit ihren Kindern wegen roter Gesichter oder roten Flecken im Gesicht in die Apotheke, ist differenzialdiagnostisches Fingerspitzengefühl erforderlich, um die Eltern richtig zu beraten und gegebenenfalls an einen Kinderarzt oder Dermatologen zu verweisen.
Rund um den Mund
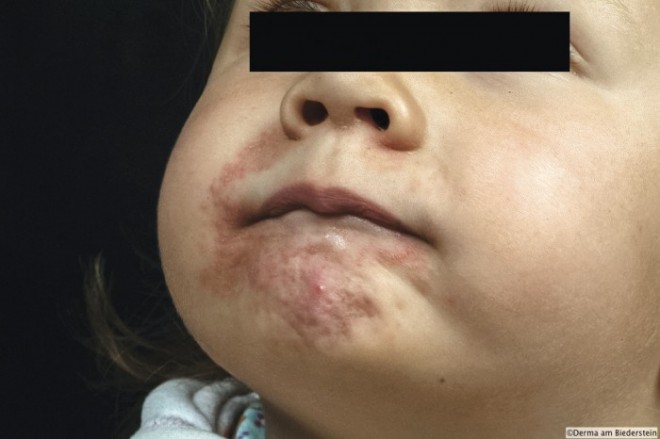
Noch vergleichsweise einfach zu erkennen ist das „Lippenleckekzem“, ein Ekzem um den Mund von meist jüngeren Kindern. Therapeutisch ist es „eine Domäne“ der Calcineurin-Inhibitoren, so Priv.-Doz. Dr. Christina Schnopp von der Klinik und Polyklinik für Dermatologie und Allergologie des Klinikums rechts der Isar in München. Zudem empfehlenswert ist die mehrfach tägliche Applikation einer Schutzcreme sowie zusätzlich abends einer Zinkpaste. Wichtig ist, dass das Kind mit dem „Lippenlecken“ aufhört – gegebenenfalls unterstützt durch eine Verhaltenstherapie. Bei der perioralen Dermatitis, die meist mit einer atopischen Diathese assoziiert ist, finden sich rund um den Mund und in den Nasolabialfalten gelb-rötliche, leicht schuppenden Erytheme, Papeln und Papulopusteln.
Bei der perioralen Dermatitis bleibt eine schmale Zone um die Lippen, die von den Effloreszenzen nicht betroffen ist. So kann es vom Lippenleck-Ekzem unterschieden werden, bei dem die Hautveränderungen direkt an das Lippenrot grenzen.
Typisch ist eine schmale weiße Zone um die Lippen, die von den Hautveränderungen nicht betroffen ist – ein wichtiges diagnostisches Kriterium. Gerade bei Kindern kann es, neben der perioralen Manifestation, auch zu einer größeren Ausbreitung im perinasalen und periokulären Bereich kommen. In der Kindheit liegt der Gipfel der Erkrankung in der präpubertären Altersperiode, allerdings wurden auch schon Fälle bei Säuglingen beschrieben.
Erythem plus Schuppung
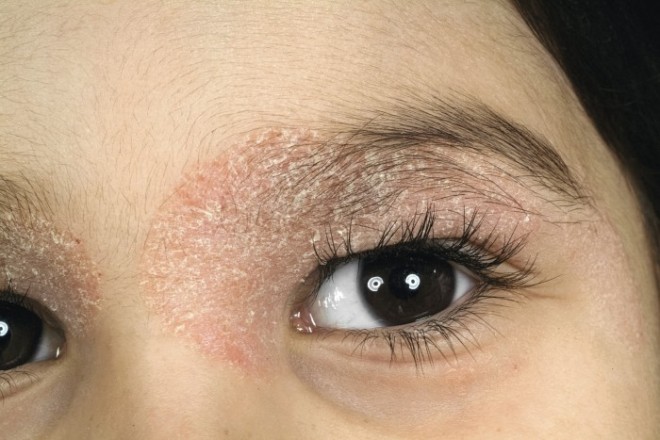
Schuppende Erytheme im Gesicht lassen an eine Psoriasis denken, die sich bei Kindern häufiger als bei Erwachsenen dort manifestiert. Immerhin erkranken 15% der Patienten mit Psoriasis vor dem zehnten, 30% vor dem 16. Lebensjahr. Erhärtet wird der Verdacht, wenn die Frage nach schuppenden Plaques im Genitalbereich des Kindes mit „ja“ beantwortet wird. Wichtig für die Eltern: Um eine Gelenkbeteiligung im Sinne einer Psoriasis-Arthritis (PsA) nicht zu übersehen, sollten die Nägel im Auge behalten werden, denn bei Nagel-Psoriasis ist das Risiko einer Psoriasis-Arthritis erhöht. Treten schuppende Rötungen einseitig auf, liegt der Verdacht auf eine Tinea-corporis-Infektion nahe. Als Erreger kommen Dermatophyten in Betracht. Bei Kindern handelt es sich häufig um zoophile Dermatophyten, übertragen von Haustieren wie Meerschweinchen oder Hasen, mit denen gekuschelt wurde. Typisch sind kreis- oder ringförmige rötliche, schuppende Effloreszenzen, die leicht erhaben sind. Juckreiz ist möglich. Ringelförmige oder girlandenartige Rötungen im Gesicht, später auch auf Schultern, Oberarmen, an den Oberschenkeln um das Gesäß können auf Ringelröteln hinweisen. Für das erkrankte Kind verlaufen sie unproblematisch – ohne Schmerz und Juckreiz. Kritisch ist die Situation allerdings, wenn die Mutter erneut schwanger ist, denn das Ungeborene kann durch das Virus schwer geschädigt werden.
Eine Psoriasis im Gesicht und am Augenlid tritt bei kleinen Kindern häufig auf. Die Flecken sind rot, deutlich abgegrenzt und mit trockenen oder talgigen Schuppen bedeckt, sie wird oft mit seborrhoischer Dermatitis verwechselt.
Auch nach Zeckenstich fragen!
Lohnenswert kann bei roten Bäckchen auch die Frage nach einem Zeckenstich in der jüngeren Vergangenheit sein. Das Erythema migrans, die Wanderröte, typische Erstmanifestation der Borreliose, kann bei Kindern als teigiges Erythem im Gesicht auftreten und muss sich nicht zwingend ringförmig manifestieren. Schnopp betonte die hohe Variabilität der Hautborreliose im Frühstadium der Infektion. Das Erythem kann homogen, flammend rot, zonal aufgebaut oder auch nur nach Erwärmung sichtbar sein. Die Randbegrenzung kann variieren, von migrierend scharf begrenzt über stationär scharf begrenzt bis zu stationär unscharf begrenzt. Und: Das Erythema migrans kann unilokulär und multilokulär auftreten.
Schmetterlingserythem: kutaner Lupus
Ein „Schmetterlingserythem“ charakterisiert den Lupus erythematodes, der auch mit diskoiden Plaques auf der Haut sowie Schleimhautulzera einhergehen kann. Typisch ist auch eine Lichtempfindlichkeit. Da die Gefahr eines systemischen Verlaufs besteht, sollte die Autoimmunerkrankung frühestmöglich erkannt werden. Schnopp verwies auf eine Studie, nach der ein Lupus erythematodes bei fünf von 16 Kindern in einen systemischen Lupus erythematodes übergegangen ist, davon bei vier Kindern mit ausgeprägter Symptomatik wie Nephritis, Karditis oder ZNS-Beteiligung. Wichtig sind bei einem kutanen Lupus erythematodes mindestens einmal jährliche Kontrollen mit Bestimmung von antinukleären Antikörpern, Differenzialblutbild und Urinanalyse.
Acne infantum: von der Neugeborenen-Akne differenzieren
Kleine rötliche Pusteln und Papeln, gepaart mit zahlreichen Komedonen? Das kann ein Indiz für eine Acne infantum sein. Sie muss von der Neugeborenen-Akne abgegrenzt werden, die bereits in den ersten Lebenswochen auftritt und innerhalb einiger Monate spontan abheilt. Die „Kleinkind-Akne“ tritt dagegen später auf, nämlich zwischen dem sechsten und zwölften Lebensmonat, mit einer Krankheitsdauer von sechs bis 40 Monaten; Jungen sind häufiger betroffen als Mädchen, die Familienanamnese für Akne ist meist positiv. Da die Krankheit in bis zu 50% der Fälle Narben verursacht, plädierte Schnopp für eine konsequente Therapie. Sie orientiert sich – wie bei den Erwachsenen – am Schweregrad des Krankheitsbildes und nutzt letztlich dieselben Wirkstoffe, sprich Azelainsäure und Benzoylperoxid (BPO) für die topische Therapie, Antibiotika, im Einzelfall auch Tretinoin für die systemische Therapie. Eine ähnliche Hauterscheinung mit Pusteln und Papeln, allerdings ohne Komedonen (!), zeigt die kindliche Rosazea, die sich zwischen dem vierten und 16. Lebensjahr manifestiert. Typisch ist ein rezidivierendes oder permanentes Erythem, häufig mit einer Beteiligung der Augen, wie etwa Gerstenkörnern, Blepharitis oder Konjunktivitis. Frühere Kinderfotos können auf den richtigen diagnostischen Weg führen, denn die Kids sind meist schon früher als „Rotbäckchen“ aufgefallen. Auch hier wird, unter Beachtung von Kontraindikationen, therapiert wie bei Erwachsenen. Wichtig ist zudem eine Lidrandhygiene zur Reduktion ophthalmologischer Probleme, gegebenenfalls sind Acithromycin Augentropfen indiziert.
Aseptisches Granulom: spontane Abheilung
Ein vermeintlicher „Abszess“ im Bereich der Wangen, der seit Wochen oder gar Monaten besteht, muss an ein idiopathisches faziales aseptisches Granulom denken lassen. Es ist immer auf den Wangen lokalisiert und heilt innerhalb eines Jahres spontan ab und lässt kaum Narben zurück. Meist trifft es Kinder zwischen dem zweiten und sechsten Lebensjahr. Ein chirurgischer Eingriff ist nicht erforderlich. Antibiotika sind umstritten, laut Schnopp bringen sie eher nichts. |
Quelle
AWMF-Leitlinien-Register Nr. 013/002 Tinea der freien Haut
S2 Leitlinie Periorale Dermatitis der Deutschen Dermatologischen Gesellschaft ICD-Nummer L71.0. www.derma.de/fileadmin/derma/pdfs/ll_periorale_dermatitis.pdf
Bundeszentrale für gesundheitliche Aufklärung, www.infektionsschutz.de/erregersteckbriefe/ringelroeteln
Autorin
Dr. Beate Fessler ist Apothekerin und arbeitet als freie Medizinjournalistin unter anderem für die Deutsche Apotheker Zeitung.
Rezeptur bei Ekzemen
Für die Anwendung bei Ekzemen, beispielsweise Wangenekzeme, eignet sich die neue Prednicarbat-Rezeptur im NRF „Hydrophile Prednicarbat-Creme NRF 11.144“ (Ergänzungslieferung 2014/1). Sie erlaubt eine altersgerechte Therapie. Denn neben der normalen Konzentration von 0,25% kann sie, je nach Alter des Kindes, auch in einer Konzentration von 0,08% im ersten Lebenshalbjahr und 0,15% ab dem zweiten Lebenshalbjahr zum Einsatz kommen. Prednicarbat wird bei entzündlichen und pruriginösen Hauterkrankungen lokal angewendet. Bei bakteriell infizierten Ekzemen kann das Steroid mit Octenidin kombiniert werden (NRF 11.145). Perioral kann sie nicht eingesetzt werden, da topische Steroide eine periorale Dermatitis induzieren können.
Literaturtipp
Wohlfühlen ist Hautsache
Raue und schuppige Haut, Akne, Juckreiz oder Couperose: Wenn Probleme unter die Haut gehen, ist die Apotheke oft die erste Anlaufstelle.
Dieses Buch lässt keine Fragen offen und liefert optimale Beratungstipps und Therapievorschläge, zugeschnitten auf jeden Patienten.
- Lernen Sie, wie Hautveränderungen entstehen und wie sie behandelt werden.
- Nutzen Sie den detaillierten Fotoatlas, um schnell zu erkennen, welche Hautkrankheit individuell vorliegen könnte.
- Erfahren Sie alles über die gezielte Vorbeugung typischer Hautveränderungen.
- Begleiten Sie mit Ihren Empfehlungen stadiengerecht die ärztliche Therapie.
- Helfen Sie Ihren Kunden aus der Hautnot – mit den richtigen Reinigungs-, Pflege- und Schutzprodukten.
Steigern Sie Ihre Beratungskompetenz und nehmen Sie Ihren Patienten den Leidensdruck: für ein rundum gutes Hautgefühl!
Yael Adler
Hautkrankheiten
Symptome, Therapie, Patientenberatung
1. Auflage 2011.
ISBN 978-3-8047-2815-8
XII, 311 S., 223 farb. Abb., 37 farb. Tab., 58,00 Euro
Wissenschaftliche Verlagsgesellschaft Stuttgart





















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.