
- DAZ.online
- DAZ / AZ
- DAZ 41/2013
- Keimquellen im ...
Praxis aktuell
Keimquellen im Rezepturlabor
Erfahrungen aus einem Jahr ZL-Hygienemonitoring
Ablauf und Testverfahren
Das ZL-Hygienemonitoring zur Herstellung nichtsteriler Arzneimittel in der Apotheke umfasst Untersuchungen zur Personalhygiene (Hände und Kittel) und zur Raumhygiene (Arbeitsfläche, Waage, Regal/Wand im Herstellungsbereich und Boden). Die Ermittlung der Keimzahlen erfolgt mit Abklatschtests, indem Proben von den zu prüfenden Flächen durch das Andrücken von Agarplatten genommen werden. Die Agarplatten enthalten ein universelles Nährmedium wie Casein-Sojamehl-Pepton, das zur Anzüchtung von anspruchsvollen Bakterien, Hefen und Schimmelpilzen geeignet ist. Sie haben eine leicht gewölbte Oberfläche, die einen besseren Kontakt zur Probenahmestelle ermöglicht, und enthalten sogenannte Enthemmer, die mögliche Rückstände von Desinfektionsmitteln auf den zu testenden Oberflächen inaktivieren. Jede teilnehmende Apotheke erhält etwa eine Woche vor dem Abklatschtesttermin ein gebrauchsfertiges Paket mit allen benötigten Materialien. Enthalten sind zwölf Agarplatten für eine doppelte Probenahme an den sechs zu testenden Stellen sowie eine detaillierte, bebilderte Gebrauchsanweisung. Der gepolsterte Karton kann für den Rückversand wiederverwendet werden.
ungewaschene Hand (> 150 KBE); ...
Der Über-Nacht-Transport mittels Kurierdienst zurück in das ZL ist im Unkostenbeitrag für die Teilnahme am Hygienemonitoring enthalten.
Um ein realistisches Ergebnis zu erhalten, sollte das Rezepturlabor zur Probenahme genauso vorbereitet werden, wie es unter Routinebedingungen vor der ersten Arzneimittelherstellung eines Tages in der Apotheke erfolgt.
Nach dem Eintreffen der Platten im ZL werden diese unter kontrollierten Bedingungen bebrütet, und zwar zum Erfassen
- von Bakterien bei 30–35 °C für 2–3 Tage sowie
- von Hefen und Schimmelpilzen bei 20–25 °C für 5–7 Tage [1].
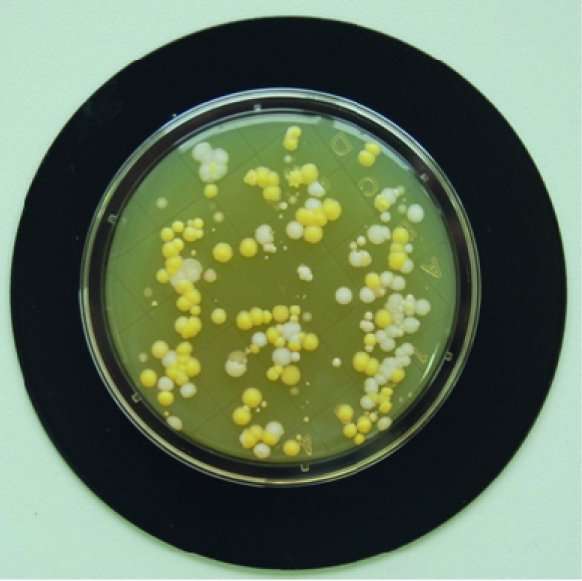
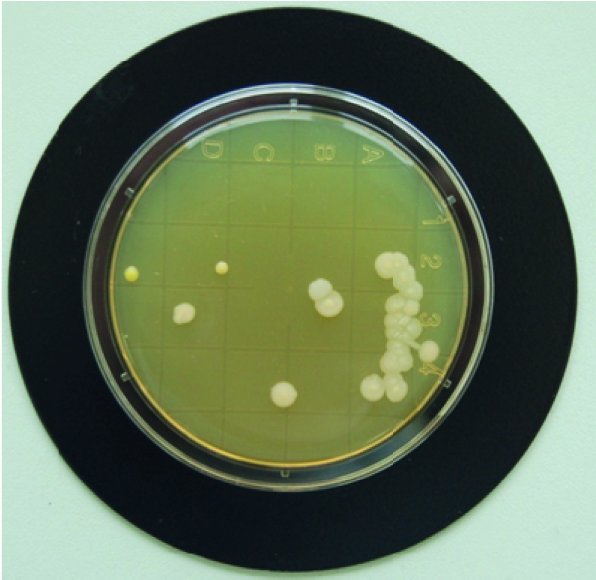
Zur Auswertung werden alle sichtbaren koloniebildenden Einheiten (KBE) pro Platte gezählt (vgl. Abb. 1).
Nach Abschluss der Bewertung erhält jede teilnehmende Apotheke neben Tipps und Vorschlägen für mögliche Verbesserungsmaßnahmen ein individuelles Ergebnisprotokoll und bei Einhaltung der empfohlenen Grenzwerte ein Zertifikat.
Bewertungsmaßstäbe
Im Gegensatz zum Umgebungsmonitoring in Reinräumen (Raumklassen A–D) bei der Sterilherstellung von Arzneimitteln existieren für die Beurteilung von Abklatschtests im nichtsterilen Bereich keine fixen Grenzwerte, doch finden sich in der Literatur Vorschläge für Oberflächenuntersuchungen im nichtsterilen Bereich mit den theoretischen Raumklassen E und F. Die Klasse E steht für die Herstellung von flüssigen und halbfesten Zubereitungen und die Klasse F für feste Arzneiformen [2]. Weiterhin existieren Vorschläge zur Berechnung von Grenzwerten aus vorhandenen Erfahrungswerten [3].
Für die Beurteilung der Oberflächen von Arbeitsfläche, Waage und Regal oder Wand richtet sich das Hygienemonitoring nach den Empfehlungen für die Raumklasse E (maximal 100 KBE/Platte) [2].
Für die Hände sind maximal 35 KBE/Platte zulässig. Typische Erfahrungswerte sind 0–10 KBE/Platte für desinfizierte Hände und ca. 10–35 KBE/Platte für gut gewaschene bzw. nicht vollständig desinfizierte Hände (vgl. Abb. 1).
Für die Prüfung des Kittels (Brust- oder Bauchbereich) werden Werte bis 70 KBE/Platte akzeptiert. Werte darüber können punktuelle Verunreinigungen, aber auch einen allgemein nicht mehr akzeptablen Zustand des Kittels anzeigen.
Der KBE-Wert des Fußbodens wird bei der Zertifikatsvergabe nicht mit einbezogen, da das Kontaminationsrisiko durch den Boden im nichtsterilen Apothekenlabor niedrig ist. Die Einordnung des KBE-Werts erfolgt allein als Hilfestellung zur Überprüfung bzw. Optimierung des Raumreinigungskonzeptes in der Apotheke.
Ergebnisse der bisherigen Tests
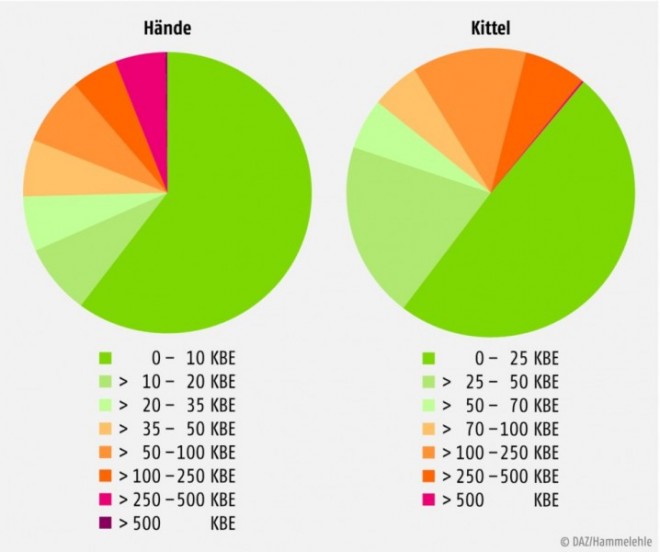
Seit dem Herbst 2012 wurden für über 450 Apotheken die Daten der freiwilligen mikrobiologischen Umgebungskontrolle ausgewertet – mit größtenteils sehr guten Ergebnissen. Beispielsweise liegen über 95% der KBE-Werte für die Prüfpunkte Arbeitsoberfläche und Waage unterhalb des empfohlenen Grenzwertes. Für getestete Regale und Wände liegen die Erfolgsquoten etwas niedriger, was durch ungeeignete Materialien wie unbeschichtetes Holz oder Tapete bedingt sein kann.
Bei der Personalhygiene, die das größere Kontaminationsrisiko in der Rezeptur darstellt, liegen die Bestehensquoten allerdings niedriger als im Bereich der Raumhygiene (Abb. 2).
Häufige Mängel
Bei der Reinigung der Arbeitsflächen spielen die Häufigkeit und die eingesetzten Utensilien eine große Rolle. Mehrfach verwendete, feucht gelagerte Putzlappen können selbst als Keimquelle fungieren und bei einer Wiederverwendung die „gereinigte“ Oberfläche kontaminieren. Weiterhin sollten Regale, wenn möglich, deckenhoch und geschlossen sein, damit sie nicht einstauben.
Für die Testung der Hände ist es den Apotheken freigestellt, den Abklatsch entweder von bloßen Händen oder Händen mit Handschuhen zu nehmen. Eine Überschreitung des Grenzwertes wurde erwartungsgemäß dreimal häufiger bei bloßen Händen als bei behandschuhten Händen festgestellt. Fehlerquellen bei der Händehygiene sind Gemeinschaftshandtücher anstelle von Einmalhandtüchern sowie zu kleine Mengen an Desinfektionsmittel, unzureichende Einwirkzeiten und Einreibetechniken. Insbesondere auch das Nicht-Ablegen von Schmuckstücken während Reinigung und Desinfektion hat häufig erhöhte Keimzahlen zur Folge, wie interne Untersuchungen im ZL bestätigten.
Wenn die Keimzahlen trotz des Tragens von Handschuhen zu hoch sind, sollten in der Apotheke die Anbruchzeit und die Aufbewahrung des Handschuhkartons überprüft werden. Weiterhin ist darauf zu achten, puderfreie Handschuhe zu benutzen. Bei wiederholtem Auftreten erhöhter Keimzahlen, empfiehlt sich ein Produktwechsel, da die Ausgangskeimbelastung nichtsteriler Handschuhe unterschiedlich sein kann. Die Desinfektion der Handschuhe mit einem geeigneten Präparat ist ebenfalls eine Alternative. Übrigens entbindet das Tragen von Handschuhen nicht von einer guten Händehygiene.
Auch der Kittel birgt Risiken. Es muss konsequent darauf geachtet werden, dass der Rezepturkittel nur während der Herstellung getragen wird, nicht im Handverkauf oder beim Verarbeiten von Teedrogen. Die Aufbewahrung sollte in sauberen geschlossenen Regalen oder Schränken erfolgen, getrennt von der Straßenkleidung. Außerdem sollte der Kittel mindestens einmal in der Woche gewechselt werden, vorzugsweise öfter.
Probenahmefehler
Die meisten Apotheken haben das erste Mal an einer Hygieneuntersuchung teilgenommen, sodass Probenahmefehler vorgekommen sein können. Dazu zählen ein vorheriges Öffnen der Agarplatte, zu kurze Probenahmezeiten, Feuchtigkeitsrückstände, falsche Handhabung des Agarplattendeckels und Kontaminationen durch den Probenehmenden.
Wie bei den ZL-Ringversuchen zur Qualitätssicherung von Rezepturen und Blutuntersuchungen dürfte die Sensibilisierung für kritische Punkte die Ergebnisse des Hygienemonitorings verbessern. Weitere Informationen stehen auf der ZL-Homepage
Literatur
[1] Guidance for Industry Sterile Drug Products Produced by Aseptic Processing – Current Good Manufacturing Practice, U.S. Department of Health and Human Services Food and Drug Administration (FDA Aseptic Guidance).
[2] Seyfarth H. Vorschlag für Level für Oberflächenuntersuchungen bei der Herstellung nichtsteriler Zubereitungen nach Seyfarth, Mikrobiologisches Monitoring Teil 6: Monitoring in Betrieben zur Herstellung nichtsteriler Arzneimittel. Pharm Ind 2010; 72(5): 897–904.
[3] Seyfarth H. Mikrobiologisches Monitoring Teil 2: Luft: Anforderungen/Monitoring-Programm. Pharm Ind 2010; 72(1): 141–148.






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.