
- DAZ.online
- DAZ / AZ
- DAZ 14/2012
- Mit dem Zittern leben
Morbus Parkinson
Mit dem Zittern leben

Die meisten Betroffenen erkranken zwischen dem 55. und 79. Lebensjahr, es sind aber auch juvenile Erscheinungsformen eines Morbus Parkinson bekannt. Parkinsonerkrankungen in frühen Jahren führen zu einer medianen Verkürzung der Lebenserwartung um rund zehn Jahre. Wie Prof. Dr. Matthias Maschke, Trier, beim 40. Schwarzwälder Frühjahrskongress am 25. März 2012 in Villingen erläuterte, beginnt die Erkrankung lange vor der Manifestation der typischen Parkinsonsymptome – das sind Bradykinie, Rigor, Tremor sowie posturtale Instabilität - und der Patient leidet bereits zwölf Jahre vorher unter nicht-motorischen Symptomen wie Obstipation, Tagesschläfrigkeit, Schlafstörungen und einer midlife obesity. Nach Einsetzen der motorischen Zeichen dauert es im Durchschnitt nochmals fünfzehn Monate, bis der Patient einen Arzt aufsucht – eine Spanne, in der wertvolle Zeit verloren gehen kann.
Die Genese der Erkrankung ist multifaktoriell und wird zusätzlich von einer genetischen Prädisposition und Umweltfaktoren bestimmt. Derzeit wird auch eine infektiöse oder inflammatorische Komponente diskutiert. Der Einfluss der Ernährung und des Lebensstils wird unterschiedlich eingeschätzt; es gibt Hinweise, denen zufolge eine Flavonoid-reiche Ernährung das Risiko für eine Parkinsonerkrankung senkt, möglicherweise wirken auch Nikotin und Coffein protektiv.
Frühe Therapie modifiziert nach dem Alter
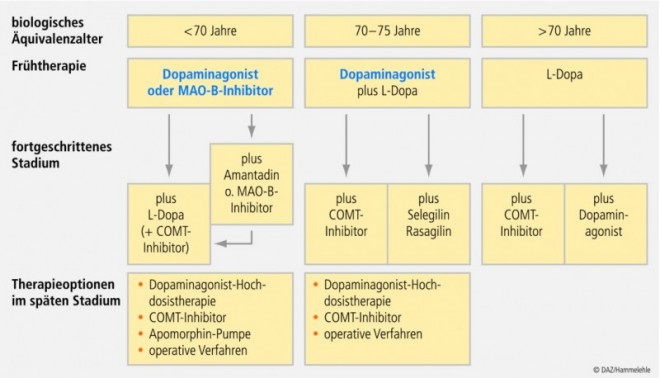
Die Behandlung sollte so früh wie möglich eingeleitet werden. Die symptomatische Therapie richtet sich nach der Schwere der Krankheitszeichen und nach dem Alter des Patienten. Das bekannteste und eines der am besten wirksamen Arzneimittel ist Levodopa, das bevorzugt bei älteren Patienten eingesetzt wird. Bei jüngeren Patienten wird Levodopa zurückhaltend verordnet, da bereits nach zwei Jahren Therapie Dyskinesien auftreten können. Jüngere Betroffene erhalten in der Frühtherapie bevorzugt Dopamin-Antagonisten wie Pramipexol, Ropinirol, Rotigotin oder Piribedil. Welches Mittel eingesetzt wird, hängt von den zu erwartenden Nebenwirkungen ab. Alternativ stehen MAO-B-Inhibitoren wie Rasagilin oder Selegilin oder der Glutamat-Agonist Amantadin zur Verfügung. Für Rasagilin konnte ein krankheitsverzögernder Effekt nachgewiesen werden, der allerdings nur in einer Dosierung von 1 mg, nicht in der höheren Dosierung mit 2 mg auftrat. Ein weiterer Vorteil für Rasagilin ist, dass es nur einmal täglich eingenommen werden muss und dass die Gabe weiterer Medikamente verzögert werden kann.
In späteren Krankheitsstadien sind meist Kombinationstherapien aus einem Dopamin-Agonisten und Levodopa zusammen mit COMT-Inhibitoren wie Entacapon oder Tolcapon erforderlich.
Ein neues Parkinsonmittel ist Safinamid, ein MAO-B-Inhibitor, der auch die Wiederaufnahme von Dopamin unterbindet. Zusätzlich hemmt er die Glutamat-Freisetzung, moduliert die Calciumkanäle und blockiert spannungsabhängige Natriumkanäle. Er wird als Begleittherapie bei Fluktuationen eingesetzt.
Physiotherapeutische und logopädische Maßnahmen ergänzen die Therapie. Durch krankengymnastische Übungen und einige Sportarten können die Gehfähigkeit verbessert und die Sturzhäufigkeit verringert werden.
Behandlung der nicht-motorischen Symptome
Unter den zahlreichen nicht-motorischen Symptomen können Schlafstörungen und die orthostatische Hypotonie für den Patienten besonders belastend sein. Die Schlafstörungen können der Manifestation des Morbus Parkinson vorhergehen. Je länger das abnorme Schlafverhalten anhält, umso wahrscheinlicher ist die Ausbildung eines Parkinsons. Einer Schätzung zufolge liegt die Erkrankungsgefahr nach zehn Jahren bei etwa 40%. Die Schlafstörungen äußern sich unterschiedlich, auffallend sind Verhaltensstörungen im REM-Schlaf, die mit Treten, Schlagen, Boxen, Reden einhergehen und die von bestimmten Trauminhalten (imaginärer Kampf, das Verfolgtsein von Hunden) begleitet sind. Zur Therapie werden unter anderem Melatonin, Memantine oder Clonazepam in niedriger Dosis eingesetzt. Bei der orthostatischen Hypotonie haben sich das Tragen von Kompressionsstrümpfen, eine salzreiche Kost und das Schlafen mit angehobenem Oberkörper in der Nacht bewährt. Als medikamentöse Therapie kann Domperidon, bei dessen Nichtansprechen Midodrin oder Fludrocortison eingesetzt werden.
Welt-Parkinson-TagDie European Parkinsons Disease Association führte 1997 den 11. April, den Geburtstag des englischen Arztes James Parkinson, der 1817 erstmals die Symptome der Krankheit beschrieb, als Aktionstag ein. Ziel ist es, auf diese Erkrankung aufmerksam zu machen, denn noch ist die Versorgung der Patienten oft nicht ausreichend gewährleistet. Es gibt noch zu wenig spezialisierte Behandlungszentren, die sich mit der komplexen Krankheit auskennen. Das Aktionsbündnis "Neurologie direkt", eine gemeinsame Initiative der Deutschen Gesellschaft für Neurologie (DGN), des Berufsverbands Deutscher Neurologen (BDN) und des Berufsverbands Deutscher Nervenärzte (BVDN), unterstützt von der Deutschen Parkinson Gesellschaft (DPG) sowie der Deutschen Parkinson Vereinigung (dPV), weist deutlich darauf hin, dass sich durch fachkundige Behandlung die Lebensqualität der Patienten verbessern lässt. Patienten und ihre Angehörigen benötigen dazu möglichst genaue Informationen über ihre Diagnose und Therapiemöglichkeiten. Aus diesem Grund unterstützt die Initiative "Neurologie direkt" zahlreiche lokale Patientenveranstaltungen in der ganzen Republik, die Liste aller Veranstaltungen ist unter www.dgn.org veröffentlicht. |
Morbus Parkinson – vielschichtige Symptome
Bradykinesie, Akinesie Rigidität Tremor posturale Instabilität Sprechstörung
Seborrhoe Atemstörung orthostatische Hypotonie Magenentleerungsstörungen Obstipation Blasenfunktionsstörungen Thermoregulationsstörungen Tagesmüdigkeit Schlafstörungen Hypersalviation kalte Akren Riechstörungen visuelle Störungen
Bradyphenie Apathie Demenz Depression Angst exogen-psychotische Symptome (einschließlich Halluzinationen) |
Nachgefragt bei Prof. Dr. Matthias Maschke
DAZ: Welches waren die Tops bei der Parkinson-Behandlung bzw. Parkinson-Forschung der vergangenen Jahre?
Maschke: Interessant war der Befund, dass die Erkrankung sich im Gehirn von betroffenen Nervenzellen auf nicht-betroffene, transplantierte fetale Zellen ausbreitet und somit eine entzündliche oder infektiöse Mitverursachung nahelegt. Zudem zeigten neuropathologische Untersuchungen, dass die Erkrankung gar nicht in der Substantia nigra beginnt, sondern im Riechhirn und im unteren Hirnstamm und von dort aus jeweils auf andere Hirnregionen übergeht. Dies erklärt auch, warum nicht-motorische Symptome wie Obstipation, Schlafstörungen, Riechstörungen und Depression teilweise Jahre vor der motorischen Symptomatik auftreten. Medikamentös war die am meisten besprochene Studie die ADAGIO-Studie, die für 1 mg Rasagilin eine krankheitsaufhaltende Wirkung nachweist, nicht aber für die 2-mg-Dosis. Dies führte zu ausführlichen Diskussionen, ob das Medikament möglicherweise eine neuroprotektive Wirkung hat. Darüber hinaus waren die Studien zur tiefen Hirnstimulation als operative Methode in der Parkinsonbehandlung immens wichtig, so dass die Methode heutzutage aus der Therapie der fortgeschrittenen Parkinsonerkrankung nicht wegzudenken ist.
DAZ: Welches waren die Flops bei der Parkinson-Behandlung bzw. Parkinson-Forschung der vergangenen Jahre?
Maschke: Als Flop muss man die Nicht-Zulassung von L-Thyreodops (Droxidopa) durch die FDA bezeichnen, wobei dies aus Sicherheitsbedenken erfolgte. Das Medikament hat eine Zulassung in Japan und wirkt insbesondere gegen Stürze und gegen die orthostatische Hypotonie. Eine andere beachtenswerte Problematik sind die Impulskontrollstörungen unter Dopamin-Agonisten mit Binge-Eating, Spielsucht, Hypersexualität und Punding.
Pharmazeutische Betreuung
Wie kann ein Parkinsonpatient pharmazeutisch betreut werden? Mit dieser Frage befasste sich Sabrina Schröder, Lomma (Schweden), beim 40. Schwarzwälder Frühjahrskongress am 25. März 2012 in Villingen. Die Grundlagen für eine fundierte Beratung und Betreuung wurden im Rahmen einer umfangreicheren Arbeit geschaffen, in der mögliche Probleme bei der medikamentösen Versorgung von Parkinsonpatienten eruiert und Lösungsvorschläge erarbeitet wurden. Die Studie mit der Fragestellung, ob durch eine pharmazeutische Betreuung in Hausapotheken der Gesundheitszustand, die Arzneimitteltherapie und die Lebensqualität von Parkinsonpatienten verbessert werden können, wurde 2006 an der Charité Universitätsmedizin in Berlin durchgeführt.
Pharmazeutische Betreuung führt zu besseren Ergebnissen
113 Parkinson-Patienten wurden in 32 öffentlichen Apotheken während acht Monaten nach den Vorgaben des Hausapothekenkonzepts pharmazeutisch betreut und arzneimittelbezogene Probleme dokumentiert. Von den 331 entdeckten Problemen war knapp die Hälfte auf Parkinsonmedikamente zurückzuführen. Die daraus folgenden Interventionen waren
eine pharmazeutische Beratung des Patienten zur Arzneimitteltherapie;
Interventionen hinsichtlich der Compliance;
Interventionen bei den unerwünschten Arzneimittelwirkungen;
Anpassung des Behandlungsschemas in Kooperation mit dem behandelnden Arzt;
Hinweise auf eine Fehldiagnose (bei vier Patienten lag eine Fehldiagnose vor).
Der Vergleich der 113 pharmazeutisch betreuten Patienten mit 122 konventionell therapierten Betroffenen zeigte nach acht Monaten signifikant bessere Werte für die pharmazeutisch betreuten Patienten im Hinblick auf den Gesundheitszustand, die gesundheitsbezogene Lebensqualität sowie eine Verbesserung der Qualität der Arzneimitteltherapie (ermittelt über die Anzahl der Verstöße gegen die Beers-Liste). Insgesamt wurden 65% der arzneimittelbezogenen Probleme gelöst oder vermieden. Wie dies im Einzelnen aussehen kann, ist anhand einiger Beispiele dargestellt:
Nachgefragt bei Sabrina Schröder
DAZ: Gab es einen konkreten Anlass für die Entwicklung dieser Studie?
Schröder: Bei der pharmazeutischen Betreuung in der öffentlichen Apotheke waren vor allem Parkinsonpatienten sehr betreuungsintensiv. Viele Patienten hatten ihre Medikamente trotz längerer Therapie falsch eingenommen und klagten über zahlreiche Beschwerden, die teilweise auf Nebenwirkungen infolge einer Überdosierung, nicht ausreichende Symptomkontrolle durch Unterdosierung oder fehlende Behandlung der nicht-motorischen Symptome zurückzuführen waren.
DAZ: Wie waren die Reaktionen der behandelnden Ärzte?
Schröder: In der Regel sehr positiv; vor allem niedergelassene Allgemeinmediziner waren über gezielte und fundierte Hinweise der Pharmazeuten zur Therapieoptimierung der Patienten dankbar. Dasselbe gilt für Klinikneurologen, die sonst wenige Rückmeldungen aus dem ambulanten Sektor über das Wohlergehen ihrer Patienten nach der Klinikentlassung erhalten. Niedergelassene Neurologen waren nach genauer Aufklärung über die Studienziele im allgemeinen ebenfalls sehr kooperativ.
DAZ: Wie wirkte sich dieses Projekt auf die Compliance aus?
Schröder: Eine primäre Non-Compliance der in die Studie eingeschlossenen Parkinsonpatienten war sehr selten. Bis auf einige wenige Ausnahmen (z. B. Anwendung des Neupro® Pflasters) konnte die Compliance durch die Beratung und kontinuierliche Betreuung verbessert werden. Vor allem aber wurden Handhabungsprobleme und eine falsche Einnahme der Medikamente durch die pharmazeutische Betreuung signifikant verbessert.
DAZ: Welche Hilfsmittel und Checklisten empfehlen Sie für den Einstieg in die Beratung?
Schröder: Die Leitlinien zur Parkinsontherapie; dann zur Einschätzung der nicht-motorischen Symptome die deutsche Version des Patientenfragebogens zu nicht-motorischen Symptomen bei der Parkinsonkrankheit (veröffentlicht in: Der Nervenarzt 81, Nr. 8, 980 – 985, 2010). Speziell zur pharmazeutischen Betreuung von Parkinsonpatienten gibt es derzeit wenig Literatur. Eine im Vorfeld der Studie erstellte Checkliste (Stand 06) soll in aktualisierter Form Ende des Jahres zur Verfügung stehen.
Arzneimittelbezogene Probleme in der Parkinson-Therapie und mögliche Lösungen | |
Problem |
Beratung |
Übelkeit und Erbrechen (dopaminerge Nebenwirkungen) unter Levodopa |
|
falsche Einnahme von Levodopa; Abstand zu den Mahlzeiten wird nicht eingehalten |
|
Schlafstörungen unter Selegilin |
|
|
Nebenwirkungen unter Amantadin:
|
|
Schlafattacken unter Dopaminagonisten |
|
Nebenwirkungen unter Entacapon (Comtess) |
|
Handhabungsprobleme bei Pflastern (z. B. Neupro®); Pflaster sind relativ groß und unhandlich; teilweise müssen mehrere Pflaster geklebt werden; Hautreaktionen sind möglich |
|
QuelleAWMF-Leitlinie Parkinson-Syndrome. Stand 2008.Diener, H.-C.; Putzki, N.: Leitlinien für Diagnostik und Therapie in der Neurologie. Thieme-Verlag, 4. überarb. Auflage 2008.Gerlach, M.; Reichmann, H.; Riederer, P.: Die Parkinson-Krankheit. Springer Medizin Verlag, 4. Auflage 2007. Schröder S., et al.: Drug-related problems in Parkinson‘s disease: the role of community pharmacists in primary care. International journal of clinical pharmacy 33(4),74 – 82 (2011).Schröder S. et al.: Drug related problems with Antiparkinsonian agents: consumer Internet reports versus published data. Pharmacoepidemiology and drug safety 16(10), 1161 – 1166 (2007).
Apothekerin Dr. Petra Jungmayr























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.