
- DAZ.online
- DAZ / AZ
- DAZ 51/2009
- Nicht nur Karies kann man...
Ernährung aktuell
Nicht nur Karies kann man mit der Ernährung vorbeugen
Zu den Störungen der Zahnentwicklung gehören Schmelzbildungsstörungen. Sie können verschiedene Ursachen haben: Vererbung, Traumata oder systemische Störungen, die durch die Ernährung oder toxische Einflüsse hervorgerufen werden. Charakteristisch für systemische Störungen ist ein symmetrisches Verteilungsmuster der Schmelzstrukturanomalien. Sie können sich morphologisch als Hypoplasien in Form von Grübchen oder Rillen äußern. Auch Flecken können beobachtet werden. Da sich nicht alle Zähne zur selben Zeit im gleichen Entwicklungsstadium befinden, sind nicht alle Zähne gleichsam von den Strukturanomalien betroffen.
Bei Zöliakie-Patienten werden vermehrt grübchenförmige Schmelzhypoplasien diagnostiziert. Allerdings ist die Pathogenese bislang nicht aufgeklärt. Es wird aber vermutet, dass immunologische Vorgänge eine größere Rolle spielen als begleitende Mangelzustände. Auch bei Rachitis konnten früher häufig Strukturanomalien beobachtet werden, durch die systematische Rachitisprophylaxe sind diese heute aber nur noch selten zu beobachten. Allerdings löst ein Vitamin-D-Mangel ähnliche Anomalien aus [1]. Neben einem Vitamin-D-Mangel können auch eine Hypokalzämie, generalisierte Stoffwechselstörungen, Hypoparathyreoidismus, gastrointestinale Störungen sowie Nephrosen und ionisierende Strahlung Schmelz- und Dentindysplasien verursachen. Zu beachten ist, dass diese nur präeruptiv, also vor Durchbruch in die Mundhöhle, entstehen können. Die Art und Form der Dysplasie hängt primär vom Entwicklungsstand der betroffenen Zähne, aber auch vom Zeitpunkt, der Dauer (chronisch oder akut) und der Intensität der Einwirkung ab. Die Art der Einwirkung ist dagegen von geringerer Bedeutung. Diese Art von Defekten kann je nach Schweregrad aufgefüllt oder umfangreich restaurativ versorgt werden, etwa durch eine Überkronung [2].
Dentalfluorose
Wird die täglich empfohlene Fluoridzufuhr während der Schmelzbildungsphase in den ersten acht Lebensjahren chronisch überschritten, kann eine Dentalfluorose durch Schädigung des Ameloblastenstoffwechsels entstehen. Dabei ist eine etwas überhöhte Exposition, z. B. das Doppelte des Richtwertes bereits ausreichend, um die Ultrastruktur des Schmelzes zu beeinflussen [1, 3, 4]. Die Schweregrade der Schmelzveränderungen korrelieren mit der jeweils aufgenommenen Fluoridmenge. Eine Dentalfluorose ist makroskopisch durch unscharf begrenzte, meist weißliche Flecken zu erkennen. Bei einem höheren Schweregrad ist zudem die mechanische Härte des Schmelzes so stark reduziert, dass oberflächliche, hypoplasieartige Defekte auftreten [1, 2]. Die Fluoridprophylaxe wird in der Zahnheilkunde im Bereich der Kariesprävention verbreitet angewendet (vgl. Basiswissen Kinderernährung, Folge 13). In Deutschland sind Tabletten (0,25-1 mg) oder Kochsalz mit einem Zusatz von 250 mg Fluorid pro kg Salz die geläufigen Darreichungsformen. Daneben werden viele Möglichkeiten angeboten, Fluorid direkt auf die Zahnoberfläche zu bringen. Dazu gehören nicht nur Zahnpasten und Mundspüllösungen, sondern auch Gelees, Suspensionen, Fluids, Lacke, Zahnseide etc..
Solange die systemische Fluoridprophylaxe bestimmungsgemäß durchgeführt wird, ist mit keinen unerwünschten Wirkungen zu rechnen. Im Säuglingsalter muss jedoch beachtet werden, dass Früh- und Mangelgeborene erst ab einem Körpergewicht von über 2500 g Fluoridtabletten erhalten sollen, da die Zufuhrempfehlungen mit dem Körpergewicht korrelieren. Außerdem ist für Säuglinge die Kariesprophylaxe nicht über die Salzzufuhr geeignet, da in diesem Alter nur geringe Mengen Salz aufgenommen werden sollen. Einige Säuglingsnahrungen, z. B. einige hypoallergene Produkte, sind fluoridsupplementiert. Säuglingsnahrungen auf Sojabasis weisen zudem auch ohne Fluoridzusatz höhere Werte als andere Milchnahrungen auf. Auch Trinkwasser muss berücksichtigt werden, denn die Dentalfluorose wird gehäuft in Gegenden beobachtet, in denen die Fluoridkonzentration im Trinkwasser über 1 ppm liegt. Mit Ausnahme von Basel, wird im deutschsprachigen Raum jedoch keine künstliche Anreicherung vorgenommen. Erhält ein Säugling fluoridsupplementierte Nahrung, die zudem mit fluoridhaltigem Trinkwasser zubereitet wird, kann die Zufuhrempfehlung unter Umständen überschritten werden. Aber auch Mineralwasser kann eine so hohe Fluoridkonzentration aufweisen, dass in einigen Fällen ein Zusammenhang zu einer Dentalfluorose beobachtet wird. Da nicht nur über die Nahrung, sondern auch über Zahnpasten eine zu hohe Fluoridmenge aufgenommen werden kann, werden für Kinder spezielle Kinderzahnpasten mit reduziertem Fluoridgehalt empfohlen, da Kinder beim Zähneputzen auch unbeabsichtigt Zahnpasta verschlucken und somit größere Fluoridmengen aufnehmen können [1]. Tritt eine Schmelzfluorose auf, wird eine Fluoridisierung empfohlen, da der fluorotisch veränderte Schmelz hypomineralisiert ist [2]. Insgesamt ist die Dentalfluorose nur bis zum achten Lebensjahr von Bedeutung, weil die Schmelzbildung dann im wesentlichen abgeschlossen ist [4].
Erosionen/Säureerosionen
Erosionen können durch häufige Säureeinwirkung auf sauberen Zahnhartsubstanzen, also Schmelz, Dentin und Zement, entstehen. Dabei lösen Säuren die Zahnoberfläche durch Demineralisation auf [2]. Der kritische pH-Wert für die Entstehung von Erosionen liegt zwischen 4,0 und 4,5; unterhalb von diesem Wert sind Erosionen zu erwarten; oberhalb nur in geringem Maß bzw. gar nicht [5]. Neben dem pH-Wert an sich ist die Einwirkzeit entscheidend: Sofern der kritische pH-Wert nur kurz und selten unterschritten wird, können im Speichel gelöste Mineralien die Zahnoberfläche wieder weitgehend remineralisieren. Bei einer längeren und/oder häufigeren Exposition durch starke Säuren, etwa durch Magensäure, aber auch durch mechanische Belastung, beispielsweise Kauen oder Zähneputzen, wird das erweichte Zahnschmelz durch Zahnhartsubstanzverluste irreversibel geschädigt [2]. Bereits Säuren, die in manchen Nahrungsmitteln enthalten sind, können die Zahnhartsubstanzen angreifen. Dazu zählen z. B. Essig, Zitrusfrüchte, säurehaltige Getränke oder Ascorbinsäure, die vielen Lebensmitteln zugesetzt wird [1]. Auch Medikamente können Ursache für säurebedingte Zahnhartsubstanzverluste sein (Tab. 1) [5].
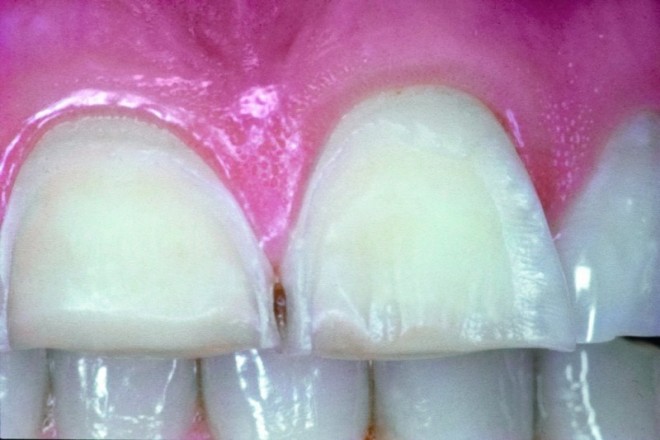
Die Kariesentstehung basiert zwar auch auf der Wirkung von Säuren, diese werden aber erst im Mund von Bakterien aus Kohlenhydraten gebildet. Im Fall einer Säureerosion kommt es jedoch zu anderen Veränderungen [1]. In der Regel sind die Substanzverluste schmerzlos und werden daher häufig erst wahrgenommen, wenn es zu erheblichen Zahnschäden oder zu Farbveränderungen gekommen ist, denn im Schmelz kommt es zu einem langsam von außen nach innen fortschreitenden Abtrag der Zahnoberfläche. Erste Anzeichen für säurebedingte Veränderungen kommen durch einen oberflächlichen Zahnstrukturverlust zustande: der Zahn glänzt nicht mehr, sondern erscheint matt; die Oberfläche bleibt zunächst glatt. Im weiteren Verlauf treten flächige Konkavitäten auf den Glattflächen auf. Im Bereich des Zahnhalses verbleibt oft ein intakter Schmelzrand. Dagegen treten im Seitenzahngebiet auf den Höckerspitzen dellenförmige Vertiefungen auf und das Höcker-Fissuren-Relief wird zunehmend eingeebnet. So können vorhandene Füllungen über das Niveau der umgebenen Zahnhartsubstanz herausragen. Auch der äußere Schmelzmantel nimmt an Dicke ab und das darunter liegende Dentin schimmert gelblich durch – der Zahn verfärbt sich. Bei weiterem Voranschreiten wird oft der Schmelzmantel zerstört und das Dentin wird freigelegt. Es folgen Temperaturempfindlichkeiten sowie Schmerzen bei süßen oder sauren Lebensmitteln. Schließlich kann es im Dentin zu muldenförmigen Defekten kommen, die sich so weit entwickeln, dass der Nervenraum eröffnet und eine Wurzelkanalbehandlung unerlässlich wird.
Zu den Risikogruppen für diese Art von Zahnschädigung zählen Vegetarier und Personen mit chronischen Magen-Darm-Erkrankungen, besonders Patienten mit Essstörungen, vor allem wenn sie selbstinduziert erbrechen. So konnte in Deutschland bei Patienten mit Bulimie eine Prävalenz für Säureerosionen von > 90 Prozent festgestellt werden. Neben Personen mit Bulimia nervosa oder bulimischen Formen der Anorexia nervosa weisen auch über 20 Prozent der Patienten mit restriktiver Magersucht Zahnhartsubstanzschäden auf. Die Lokalisation und Ausprägung der Erosion variiert je nach Art der Essstörung. Bei Patienten mit einer restriktiven Anorexie spielen vor allem exogen zugeführte Säuren eine Rolle: meist sind die Erosionen auf den Außenflächen in Form von muldenförmigen Defekten lokalisiert. Geht die Essstörung mit chronischem Erbrechen einher, befinden sich die Läsionen meist an der Innenseite der Front-, Eck- und der kleinen Backenzähne des Oberkiefers. Ist die Essstörung von bulimischen und restriktiven Anteilen geprägt, zeigen sich oft Kombinationen beider Formen. Bei regelmäßigem Erbrechen können die Erosionen sehr schnell voranschreiten und zu einer Verkürzung der Schneidezähne, besonders im Oberkiefer, führen. Bei einem Zahnhartsubstanzverlust auf den Kauflächen im Seitenzahngebiet verkleinert sich zudem der Abstand zwischen Ober- und Unterkiefer: das untere Gesichtsdrittel verkürzt sich dadurch und die Lippen werden schmaler. Dies kann im Extremfall zu einem gealterten Aussehen führen, was die Patienten zusätzlich belasten kann [5].
Auch muss beachtet werden, dass bei einem langen Krankheitsverlauf die betroffenen Zähne von essgestörten Patienten oft überkront sind, so dass keine genauen Aussagen über den Gesundheitsstatus der jeweiligen Zähne getroffenen werden können. Ähnliche Erosionen können auch bei bei einem gastroösophagealen Reflux beobachtet werden [1].
Therapiert werden können kleinflächige Erosionen noch ohne zahnärztliche Hilfe, indem der Patient seine Ernährungsgewohnheiten anpasst und auf erosiv wirkende Lebensmittel verzichtet (s. Kasten). Bei großflächigen mit fehlender Zahnsubstanz, sind häufig nur noch restaurative Maßnahmen möglich. Bei Fällen von Essstörungen steht die zahnärztliche Therapie nicht primär im Vordergrund. Bei einem Behandlungserfolg kann aber die Wiederherstellung und Funktion der Zähne einen wichtigen Beitrag zum Wohlbefinden des Patienten leisten [2].
Parodontalerkrankungen
Neben den Zähnen kann auch der Zahnhalteapparat erkranken. Dabei können das Zahnfleisch, der Alveolarknochen, die Wurzelhaut und das Wurzelzement betroffen sein [2]. Zu nennen sind die Parodontalerkrankungen Gingivitis und Parodontitis, die durch mikrobielle Plaque verursacht werden. Dabei können verschiedene Vitamindefizite, Proteinmangel und eine kalorische Unterernährung die destruktive Wirkung von Plaque auf das Parodont verstärken. Beispielsweise gilt bei einem ausgeprägten Vitamin-C-Mangel – Skorbut – die Gingivitis als Leitsymptom. Es muss aber darauf hingewiesen werden, dass aus tierexperimentellen Studien bekannt ist, dass ohne die Anwesenheit von Plaque keine entzündlichen Veränderungen auftreten [1]. Daneben können systemisch bedingte Gingivitiden im Zusammenhang mit Diabetes mellitus und Leukämien auftreten. Weiterhin verursachen Antiepileptika wie Diphenylhydantoin und Immunsuppressiva wie Ciclosporin A häufig Vergrößerungen der Gingiva. Auch können sich Viruserkrankungen an der Gingiva manifestieren: Masern, Röteln, Herpesviren (HSV-1, HHV-3, HHV-4, HHV-5) und das Papillomavirus.
Insgesamt sind sowohl Kinder als auch Jugendliche häufig von Veränderungen der Gingiva betroffen, während Erkrankungen des gesamten Zahnhalteapparats deutlich seltener sind. Laut Ergebnissen der vierten Deutschen Mundgesundheitsstudie steht bei bis zu 96 Prozent der untersuchten Kinder eine initiale Gingivitis in Zusammenhang mit einer unzureichenden Mundhygiene. Eine Therapie erfolgt durch bloßes Entfernen der Beläge bei unzureichender Mundhygiene bis hin zur chirurgischen Exzision bei Gingivahypoplasien. Parodontitis resultiert weniger aus einem schlechten Mundgesundheitsverhalten, sondern tritt als Manifestation von sytemischen Erkrankungen wie erworbenene Neutropenien, Agranulozytosen und Leukämien auf. Auch genetische Erkrankungen wie hereditäre und zyklische Neutropenien, Morbus Down, Glykogenspeicherkrankheit, Cohen-Syndrom etc. können eine Parodontitis verursachen. Allerdings leiden Kinder und Jugendliche nur äußerst selten an einer Parodontitis, die sich ohne Zusammenhang zu weiteren Erkrankungen äußert. Mit Einsetzen der Pubertät kann bei diesen Kindern eine verstärkte Antikörperbildung auf die der Parodontose zugrunde liegenden Erkrankung beobachtet werden. Bei frühzeitiger Therapie, also regelmäßigem Reinigen der Zähne ober- und unterhalb des Zahnfleisches kann eine Lockerung oder ein möglicher Zahnverlust verhindert werden. In einigen Fällen ist zudem eine Antibiotikagabe indiziert [2].
Literatur
[1] Biesalski et al. (Hrsg.) (2004): Ernährungsmedizin. Nach dem Curriculum Ernährungsmedizin der Bundesärztekammer ; 303 Tabellen. 3., erw. Aufl. Stuttgart: Thieme, S. 585 – 595.
[2] Feierabend, S.; Stellzig-Eisenhauer, A. (2009): Zahnmedizin/Kieferorthopädie. In: Pädiatrie, S. 909–922.
[3] Pieper, Klaus; Momeni, Anahita (2006): Grundlagen der Kariesprophylaxe bei Kindern. In: Deutsches Ärzteblatt, Jg. 103, H. 15, S. A 1003– A 1009.
[4] Deutsche Gesellschaft für Ernährung; Österreichische Gesellschaft für Ernährung; Schweizerische Gesellschaft für Ernährungsforschung; Schweizerische Vereinigung für Ernährung (2000): Referenzwerte für die Nährstoffzufuhr. 1. Aufl.,. Frankfurt am Main: Umschau, S. 188f.
[5] Schlüter, Nadine; Ganß, Carolina; Klimek, Joachim; Zeeck, Almut (2006/11/12/): Zahnhartsubstanzschäden bei Essstörungen. In: Psychotherapeut, Jg. 51, H. 6, S. 465–474.
Autorin
Katja Aue,
M. Sc. (Ökotrophologie)
katja_aue@web.de
Empfehlungen zur Vermeidung weiterer säurebedingter Zahnschäden
Exogene Noxen meiden:
Mundhygiene:
Quelle: [5]
|
Tab. 1: Ursachen säurebedingter Zahnhartsubstanzschäden | |
Exogene Ursachen |
Endogene Ursachen |
|
Saure Nahrungsmittel
Limonaden
Fruchtsäfte
Sportgetränke
Weine
Obst
Essigprodukte
Medikamente
Eisenpräparate
Acetylsalcylsäurehaltige Präparate
Vitaminzubereitungen (Vitamin C)
|
Magensäure
Erbrechen
Reflux
Regurgitation
|
Quelle: 5 | |






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.