
- DAZ.online
- DAZ / AZ
- DAZ 50/2008
- Arzneimittelsicherheit ...
Sozialpharmazie
Arzneimittelsicherheit bei Pflegebedürftigen
Die Altersgruppe der 80-Jährigen und Älteren – dazu gehören heute in der Bundesrepublik 3,7 Millionen Menschen – wird bis zum Jahr 2050 deutlich wachsen. Sie wird dann fast dreimal so hoch sein wie heute. Zugleich wird die Zahl der Pflegebedürftigen zunehmen [1]. Die Alten- und Pflegeheime und die ambulanten Pflegedienste müssen sich auf diese Herausforderungen einstellen [2, 3].
Das gilt auch für den Umgang mit Arzneimitteln. Mit Unterstützung des Landesinstitutes für den öffentlichen Gesundheitsdienst (jetzt: Landesinstitut für Gesundheit und Arbeit, LIGA) verglichen Amtsapotheker in mehreren Städten und Kreisen Nordrhein-Westfalens im Jahr 2002 in einer nicht repräsentativen Zufallsstichprobe (127 Alten- und Pflegeheime, 381 Heimbewohner) die für die einzelnen Heimbewohner bereitgestellten Arzneimittel mit denen, die im Medikamentenblatt dokumentiert waren. Im Ergebnis ließen etwa 20% der Heime Verbesserungsbedarf erkennen [4].
Die Kommunale Gesundheitskonferenz* der Stadt Hamm nahm sich später erneut dieser Thematik an und beschloss Ende 2004, einen interdisziplinären Arbeitskreis Sozialpharmazie einzurichten, dem Vertreterinnen und Vertreter der ambulanten und stationären Pflege, der Apothekerschaft, der Pflegeplanung und Heimaufsicht sowie des Gesundheitsamts angehören. Im Januar 2005 startete dieser Arbeitskreis zunächst das Projekt "Arzneimittelsicherheit in Alten- und Pflegeheimen" in der Stadt Hamm und dehnte es Ende 2005 auf die "Arzneimittelsicherheit im ambulanten Pflegebereich" aus.
* Seit dem 1.1.1998 wurden in allen Kreisen und kreisfreien Städten Nordrhein-Westfalens Kommunale Gesundheitskonferenzen eingerichtet, in denen Vertreterinnen/Vertreter der maßgeblichen Einrichtungen der gesundheitlichen Versorgung mitwirken. Sie beraten Fragen der gesundheitlichen Versorgung auf örtlicher Ebene, um Maßnahmen zu ihrer Verbesserung zu entwickeln und gemeinsam umzusetzen.
Öffentlicher Gesundheitsdienst in NRW
Zur Sicherstellung einer qualitativen Arzneimittelversorgung ist der Öffentliche Gesundheitsdienst (ÖGD) nicht nur als Kontrollorgan, sondern vor allem als Beratungs- und Serviceeinrichtung gefordert. In Nordrhein-Westfalen überwacht die untere Gesundheitsbehörde (Amtsapotheker) nicht nur den Arzneimittelverkehr auf örtlicher Ebene (§ 20 Abs. 1 ÖGDG NRW [5]), sondern im Rahmen der Sozialpharmazie beobachtet, dokumentiert, analysiert und bewertet sie auch den Medikamentenkonsum und klärt die Bevölkerung über einen verantwortlichen Umgang mit Arzneimitteln auf [5, 6].
Erhebung und Auswertung der Daten
In der Stadt Hamm gab es zu Anfang 2005 17 Heime mit rund 1500 Plätzen und 21 ambulante Pflegedienste, die weit über 1000 Patienten betreuten. Sie alle wurden vorab über das Projekt schriftlich informiert. Die Teilnahme war freiwillig und kostenlos.
Die Amtsapothekerin erschien jeweils unangemeldet während des normalen Geschäftsbetriebes vor Ort. In den Pflegeheimen erhob sie je Wohnbereich die Daten von drei Bewohnern und bei den ambulanten Pflegediensten die Daten von 50% der Patienten, für die die Einrichtung die Arzneimittel lagerte und stellte. Sie wählte die Personen nach einem Zufallsprinzip aus; Voraussetzung war allerdings, dass sie mindestens drei Arzneimittel als Dauermedikation erhielten.
Zudem erfasste die Amtsapothekerin Daten zur Größe der Einrichtungen, zur Qualifikation des stellenden Personals, zum Zeitpunkt und zur Häufigkeit der Arzneimittellieferung durch die Apotheke sowie zur Dokumentation.
Die Prüfung der Medikamentendokumentation beschränkte sich auf feste orale Darreichungsformen (z. B. Kapseln, Tabletten, Dragees), da nur diese sich vorab portionieren lassen. (Flüssige Arzneiformen wie Tropfen oder Säfte müssen aus Gründen der Hygiene und Stabilität unmittelbar vor der Einnahme gestellt werden.) Die Fehler wurden folgendermaßen klassifiziert:
Arzneimittelfehler: Der Patient erhält ein falsches oder ein nicht verordnetes Arzneimittel oder ein Arzneimittel in falscher Applikationsform (z.B. Retardtablette statt schnell freisetzender Zubereitung).
Dosierungsfehler: Das Arzneimittel wird in der falschen Dosierung verabreicht.
Auslassungsfehler: Das Arzneimittel wird verordnet, aber nicht verabreicht.
Applikationsfehler: Die Applikation erfolgt zum falschen Tageszeitpunkt.
Ferner wurden die Anzahl der verordnenden Ärzte je Bewohner und die Anzahl der Arzneimittel dieser Bewohner – differenziert nach Dauer-, Bedarfs- und Selbstmedikation – aufgelistet.
Mündliche und schriftliche Berichte ergingen unmittelbar nach der Erhebung an die jeweilige Einrichtung. Alle Ergebnisse wurden anonym ausgewertet und zusammengefasst. Die Auswertung der Datensätze erfolgte mit dem Programm Excel.
Anzahl der teilnehmenden Heime und Pflegedienste
Alle 17 Heime in Hamm nahmen an dem Projekt "Arzneimittelsicherheit in Alten- und Pflegeheimen" teil. Sie umfassten 62 Wohnbereiche. Da je Wohnbereich drei Bewohner ausgewählt wurden, wurden insgesamt 186 Erhebungen durchgeführt.
Von den 21 ambulanten Pflegediensten stellten sich 13 dieser freiwilligen Qualitätsprüfung; von diesen lagerte ein Pflegedienst keine Arzneimittel, sodass nur zwölf Pflegedienste an der Qualitätsprüfung teilnahmen. Hier wurden 67 Erhebungen durchgeführt.
Weiterhin wurden 27 Datensätze von Patienten, die von acht Pflegediensten zu Hause betreut wurden, in die Auswertung aufgenommen (mit schriftlicher Einverständniserklärung). Im Mittel wurden je Pflegedienst 3,4 Patienten zu Hause besucht.
Ergebnisse in den Alten- und Pflegeheimen
In jedem Alten- und Pflegeheim wurden die Arzneimittel für einen Großteil der Bewohner personenbezogen zentral (zumeist im Dienstzimmer des Pflegepersonals) gelagert. Das Heim übernimmt im Rahmen der Fürsorgepflicht die Verantwortung für die Arzneimittelversorgung seiner Bewohner. Ein sachgerechter Umgang mit Arzneimitteln ist dafür unabdingbar. Alle Heime beauftragten hiermit examinierte Pflegekräfte (Altenpfleger, Pflegefachkräfte), deren Vertretung geregelt war. Hier konnten keine Qualitätsdefizite festgestellt werden.
In 16 Heimen wurden Schulungen durchgeführt. zwölf Heime gaben mehrfach Schulungen an.
Die Schulungen erfolgten durch die Apothekerin/den Apotheker, Heimmitarbeiter und sonstige Einrichtungen (hier wurden überwiegend Schulungen durch die Amtsapothekerin angegeben).
Überwiegend wurden die Arzneimittel nach einer zentralen Medikamentendokumentation gestellt. Zum Teil existierten aber noch zusätzliche Abschriften (häufig separate Tropfenpläne und Insulinschemata) oder Kopien des zentralen Medikamentenblattes, nach denen gestellt wurde. Dies kann eine Fehlerquelle sein, da sich Übertragungsfehler nicht vollkommen ausschließen lassen.
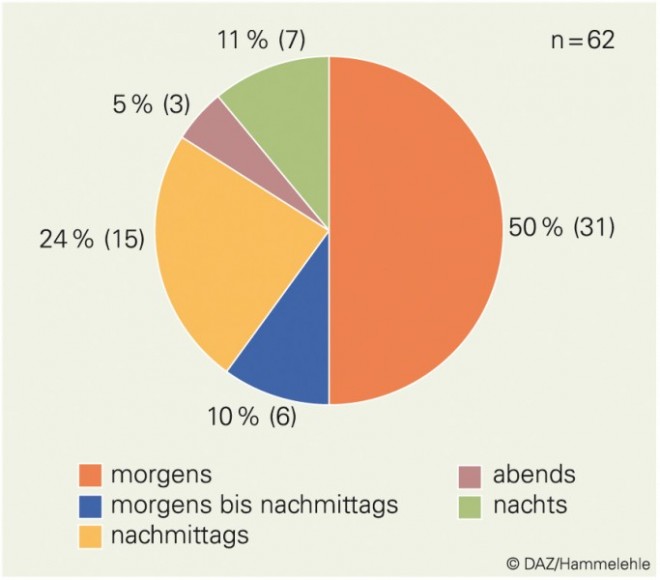
Positiv zu vermerken ist, dass die Arzneimittel überwiegend morgens gestellt wurden. Zu diesem Zeitpunkt ist die größte Konzentrationsfähigkeit zu erwarten und eventuell notwendige Rückfragen können zeitnah erfolgen. In 11% der Wohnbereiche werden die Arzneimittel nachts und in 5% abends gestellt (Abb. 1).
In 16 Heimen wurden Schulungen durchgeführt. zwölf Heime gaben mehrfach Schulungen an.
Die Schulungen erfolgten durch die Apothekerin/den Apotheker, Heimmitarbeiter und sonstige Einrichtungen (hier wurden überwiegend Schulungen durch die Amtsapothekerin angegeben).
Überwiegend wurden die Arzneimittel nach einer zentralen Medikamentendokumentation gestellt. Zum Teil existierten aber noch zusätzliche Abschriften (häufig separate Tropfenpläne und Insulinschemata) oder Kopien des zentralen Medikamentenblattes, nach denen gestellt wurde. Dies kann eine Fehlerquelle sein, da sich Übertragungsfehler nicht vollkommen ausschließen lassen.
Positiv zu vermerken ist, dass die Arzneimittel überwiegend morgens gestellt wurden. Zu diesem Zeitpunkt ist die größte Konzentrationsfähigkeit zu erwarten und eventuell notwendige Rückfragen können zeitnah erfolgen. In 11% der Wohnbereiche werden die Arzneimittel nachts und in 5% abends gestellt (Abb. 1).
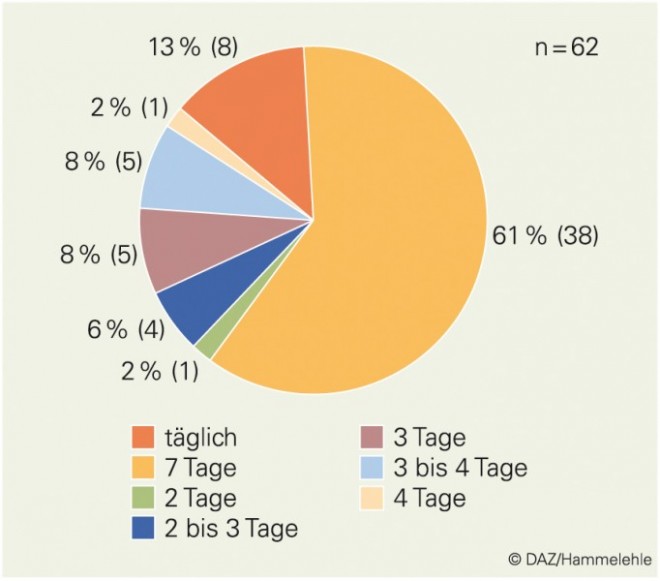
Die Arzneimittel wurden aus organisatorischen Gründen meistens für mehrere Tage – größtenteils für eine Woche im Voraus – gestellt, was bezüglich Sicherheit und bei einer begrenzten Lagerfähigkeit (Umwelteinflüsse wie Licht, Luft und Feuchtigkeit) bedenklich sein kann; tägliches Stellen erfolgte nur in 13% der Wohnbereiche (Abb. 2).
In keinem Heim existierte ein Depot unverbrauchter, nicht einzelnen Bewohnern zuzuordnender Arzneimittel.
Bei 55% der untersuchten Bewohner war nur ein Arzt für die Verordnung der Medikation verantwortlich, bei 34% der Bewohner waren es zwei Ärzte, bei 8% drei Ärzte, bei 2% vier Ärzte und bei 1% sechs Ärzte.
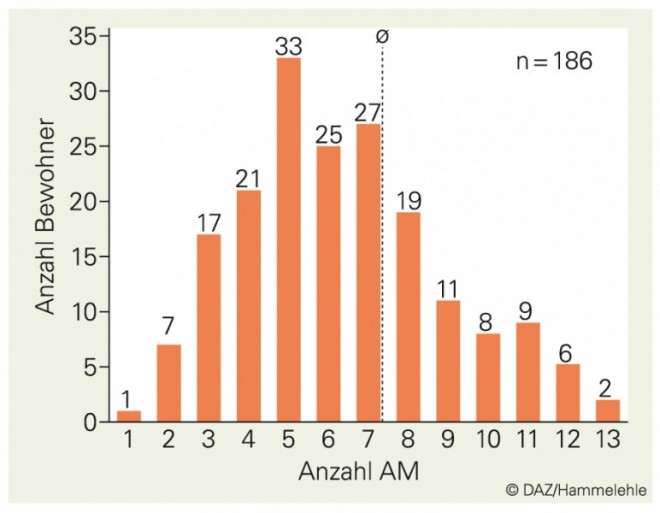
Die Bewohner erhielten Dauermedikationen von zwei bis 14 Arzneimitteln täglich. 137 Bewohner erhielten zusätzlich Bedarfsmedikationen (maximal elf Arzneimittel). Im Durchschnitt erhielten die Bewohner 7,35 Dauermedikationen und 1,66 Bedarfsarzneimittel (Abb. 3). Nur wenige Bewohner nahmen Arzneimittel in Selbstmedikation ein.
In 16 Heimen wurden Schulungen durchgeführt. zwölf Heime gaben mehrfach Schulungen an.
Die Schulungen erfolgten durch die Apothekerin/den Apotheker, Heimmitarbeiter und sonstige Einrichtungen (hier wurden überwiegend Schulungen durch die Amtsapothekerin angegeben).
Überwiegend wurden die Arzneimittel nach einer zentralen Medikamentendokumentation gestellt. Zum Teil existierten aber noch zusätzliche Abschriften (häufig separate Tropfenpläne und Insulinschemata) oder Kopien des zentralen Medikamentenblattes, nach denen gestellt wurde. Dies kann eine Fehlerquelle sein, da sich Übertragungsfehler nicht vollkommen ausschließen lassen.
Positiv zu vermerken ist, dass die Arzneimittel überwiegend morgens gestellt wurden. Zu diesem Zeitpunkt ist die größte Konzentrationsfähigkeit zu erwarten und eventuell notwendige Rückfragen können zeitnah erfolgen. In 11% der Wohnbereiche werden die Arzneimittel nachts und in 5% abends gestellt (Abb. 1).
Die Arzneimittel wurden aus organisatorischen Gründen meistens für mehrere Tage – größtenteils für eine Woche im Voraus – gestellt, was bezüglich Sicherheit und bei einer begrenzten Lagerfähigkeit (Umwelteinflüsse wie Licht, Luft und Feuchtigkeit) bedenklich sein kann; tägliches Stellen erfolgte nur in 13% der Wohnbereiche (Abb. 2).
In keinem Heim existierte ein Depot unverbrauchter, nicht einzelnen Bewohnern zuzuordnender Arzneimittel.
Bei 55% der untersuchten Bewohner war nur ein Arzt für die Verordnung der Medikation verantwortlich, bei 34% der Bewohner waren es zwei Ärzte, bei 8% drei Ärzte, bei 2% vier Ärzte und bei 1% sechs Ärzte.
Die Bewohner erhielten Dauermedikationen von zwei bis 14 Arzneimitteln täglich. 137 Bewohner erhielten zusätzlich Bedarfsmedikationen (maximal elf Arzneimittel). Im Durchschnitt erhielten die Bewohner 7,35 Dauermedikationen und 1,66 Bedarfsarzneimittel (Abb. 3). Nur wenige Bewohner nahmen Arzneimittel in Selbstmedikation ein.
Bei dem Vergleich der Medikamentendokumentation mit den Arzneimitteln im Vorratskästchen wurden des Öfteren Differenzen festgestellt. Es zeigten sich in mehreren Fällen Unklarheiten, die z. T. nur durch Aussagen des Personals nachträglich geklärt werden konnten. Unvollständige Eintragungen führten dazu, dass die Medikamente nicht richtig an die Bewohner vergeben wurden. Häufig waren vorrätige Arzneimittel (z. T. handelte es sich hierbei um bereits abgesetzte Arzneimittel) nicht in der Dokumentation aufgeführt, oder in der Dokumentation aufgeführte Bedarfsarzneimittel waren nicht vorrätig. Die Dokumentationen enthielten häufig keinen Hinweis, dass bestimmte Präparate als Bedarfsmedikation für den Notfall weiter vorrätig gehalten werden sollten. Vereinzelt war die Dosierung der Arzneimittel nicht aus der Dokumentation ersichtlich. Weitere Mängel waren, dass "falsche" Arzneimittel vorrätig gehalten wurden und dass Eintragungen nicht zeitnah erfolgten.
Bestimmte Arzneimittel müssen in gleichen Zeitabständen, vor, zu oder nach den Mahlzeiten, zu von den Mahlzeiten abweichenden Zeiten oder nur an bestimmten Tagen verabreicht werden. Abweichungen von den vorgegebenen Einnahmezeitpunkten wurden insbesondere bei den Präparaten Pantozol®, Euthyrox®, bzw. L-Thyroxin® und Fosamax® 70 festgestellt.
Fehleranalyse
Bei 160 Erhebungen (86%) wurde kein Fehler beim Stellen der Arzneimittel festgestellt. Bei 12% fand sich ein Fehler, und bei 2% ergaben sich zwei Fehler. Eine falsche Dosierung (14-mal) und das Fehlen eines im Medikamentenblatt verzeichneten Arzneimittels (10-mal) waren die häufigsten Fehler. Weitere Fehler waren falsche Medikamente und die Vergabe zu einer falschen Tageszeit (je 3-mal).
Ein Problem war der häufige Wechsel von Generika. Einmal wurden Importe mit "unbekannten" Namen vorgefunden. Manchmal war ein vorrätiges Generikum hinsichtlich seiner Galenik nicht identisch mit dem in der Dokumentation verzeichneten Arzneimittel. Teilweise befanden sich auch verschiedene Generika mit gleichem Wirkstoff im Vorratsbehältnis. Ein ständiger Wechsel der Generika kann zu Handhabungsfehlern beim stellenden Personal führen.
Des Weiteren wurde mehrfach festgestellt, dass – überwiegend aus ökonomischen Gründen – Medikamente mit zu hohem Wirkstoffgehalt verordnet wurden, die dann vom Pflegepersonal vor der Einnahme geteilt werden müssen. Eine präzise Teilung ist oft schwierig, sodass Unter- und Überdosierungen nicht ausgeschlossen werden können. Selbst Tablettenteilhilfen verbessern nicht in jedem Fall die Dosiergenauigkeit der Bruchstücke [7].
Ergebnisse bei den Pflegediensten
Im ambulanten Pflegebereich werden im Regelfall die Medikamente bei dem Patienten aufbewahrt. Nur bei Verdacht einer missbräuchlichen Nutzung wird eine Verwahrung beim Pflegedienst vorgesehen. Vor Ort in den Pflegedienststationen wurden im Durchschnitt für sieben Patienten die Arzneimittel vorrätig gehalten und gestellt. Diese Arzneimittel wurden personenbezogen und unter Verschluss gelagert. Da es offizielle Vorschriften für eine Lagerung beim Pflegedienst nicht gibt, wurde auch der Prozess des Stellens von Arzneimitteln unterschiedlich gehandhabt.
Teilweise konnten vor Ort die gestellten Arzneimittel nicht überprüft werden, da die Medikamentendokumentationen bei den Patienten aufbewahrt wurden oder die Dokumentation vor Ort nur teilweise vorlag oder die Dosetten mit den gestellten Arzneimitteln bei den Patienten aufbewahrt wurden und nur die Arzneimittelpackungen in der Station lagerten. Deshalb stehen nur sehr wenige vollständige Datensätze aus dem ambulanten Bereich zur Verfügung.
Die Arzneimittelversorgung im privaten Bereich kann, wie die Erfahrungen der ambulanten Pflegedienste zeigen, sehr problematisch sein. In Einzelfällen werden die durch den Pflegedienst gestellten Arzneimittel von den Patienten unter "abenteuerlichen" Bedingungen gelagert, "umsortiert" oder nicht bestimmungsgemäß eingenommen.
Trotz aller Schwierigkeiten (Sprachprobleme, großes Misstrauen) haben acht der 13 teilnehmenden ambulanten Pflegedienste eine Erhebung im "privaten" Bereich ermöglicht. Nach Vorlage eines schriftlichen Einverständnisses wurden die Erhebungen in Begleitung des ambulanten Pflegedienstes bei den Patienten zu Hause durchgeführt. Da in der ambulanten Pflege nur ein vergleichsweise kleines Kollektiv erfasst wurde, haben die Ergebnisse eine geringere Aussagekraft. Sie ähneln aber den Ergebnissen in der stationären Pflege.
Elf der 13 Pflegedienste sorgten für regelmäßige Schulungen des Personals. Die Arzneimittel wurden überwiegend von examinierten Pflegekräften gestellt.
Aus organisatorischen Gründen wurden auch hier die Arzneimittel überwiegend für eine Woche im Voraus gestellt, nur von einem Pflegedienst täglich.
Bei 80% (75) der Patienten war ein Arzt für die Verordnung der Medikation verantwortlich, bei 12% (11) waren es zwei Ärzte und bei 1% (1) vier Ärzte.
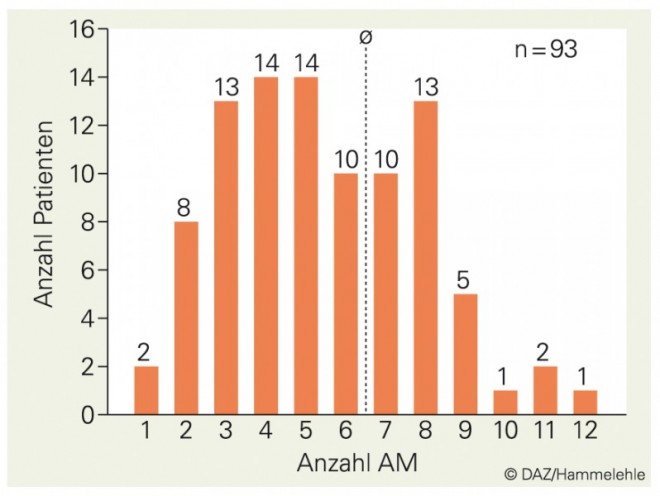
Die Patienten erhielten Dauermedikationen von zwei bis 15 Arzneimittel täglich. Im Durchschnitt nahm jeder Patient 6,5 Arzneimittel (Abb. 4).
91% der Patienten nahmen keine Bedarfsarzneimittel ein. Durchschnittlich erhielten die Patienten 0,4 Bedarfsarzneimittel zusätzlich. 15 Patienten nahmen Arzneimittel in Selbstmedikation ein (soweit bekannt).
In 16 Heimen wurden Schulungen durchgeführt. zwölf Heime gaben mehrfach Schulungen an.
Die Schulungen erfolgten durch die Apothekerin/den Apotheker, Heimmitarbeiter und sonstige Einrichtungen (hier wurden überwiegend Schulungen durch die Amtsapothekerin angegeben).
Überwiegend wurden die Arzneimittel nach einer zentralen Medikamentendokumentation gestellt. Zum Teil existierten aber noch zusätzliche Abschriften (häufig separate Tropfenpläne und Insulinschemata) oder Kopien des zentralen Medikamentenblattes, nach denen gestellt wurde. Dies kann eine Fehlerquelle sein, da sich Übertragungsfehler nicht vollkommen ausschließen lassen.
Positiv zu vermerken ist, dass die Arzneimittel überwiegend morgens gestellt wurden. Zu diesem Zeitpunkt ist die größte Konzentrationsfähigkeit zu erwarten und eventuell notwendige Rückfragen können zeitnah erfolgen. In 11% der Wohnbereiche werden die Arzneimittel nachts und in 5% abends gestellt (Abb. 1).
Die Arzneimittel wurden aus organisatorischen Gründen meistens für mehrere Tage – größtenteils für eine Woche im Voraus – gestellt, was bezüglich Sicherheit und bei einer begrenzten Lagerfähigkeit (Umwelteinflüsse wie Licht, Luft und Feuchtigkeit) bedenklich sein kann; tägliches Stellen erfolgte nur in 13% der Wohnbereiche (Abb. 2).
In keinem Heim existierte ein Depot unverbrauchter, nicht einzelnen Bewohnern zuzuordnender Arzneimittel.
Bei 55% der untersuchten Bewohner war nur ein Arzt für die Verordnung der Medikation verantwortlich, bei 34% der Bewohner waren es zwei Ärzte, bei 8% drei Ärzte, bei 2% vier Ärzte und bei 1% sechs Ärzte.
Die Bewohner erhielten Dauermedikationen von zwei bis 14 Arzneimitteln täglich. 137 Bewohner erhielten zusätzlich Bedarfsmedikationen (maximal elf Arzneimittel). Im Durchschnitt erhielten die Bewohner 7,35 Dauermedikationen und 1,66 Bedarfsarzneimittel (Abb. 3). Nur wenige Bewohner nahmen Arzneimittel in Selbstmedikation ein.
Bei dem Vergleich der Medikamentendokumentation mit den Arzneimitteln im Vorratskästchen wurden des Öfteren Differenzen festgestellt. Es zeigten sich in mehreren Fällen Unklarheiten, die z. T. nur durch Aussagen des Personals nachträglich geklärt werden konnten. Unvollständige Eintragungen führten dazu, dass die Medikamente nicht richtig an die Bewohner vergeben wurden. Häufig waren vorrätige Arzneimittel (z. T. handelte es sich hierbei um bereits abgesetzte Arzneimittel) nicht in der Dokumentation aufgeführt, oder in der Dokumentation aufgeführte Bedarfsarzneimittel waren nicht vorrätig. Die Dokumentationen enthielten häufig keinen Hinweis, dass bestimmte Präparate als Bedarfsmedikation für den Notfall weiter vorrätig gehalten werden sollten. Vereinzelt war die Dosierung der Arzneimittel nicht aus der Dokumentation ersichtlich. Weitere Mängel waren, dass "falsche" Arzneimittel vorrätig gehalten wurden und dass Eintragungen nicht zeitnah erfolgten.
Bestimmte Arzneimittel müssen in gleichen Zeitabständen, vor, zu oder nach den Mahlzeiten, zu von den Mahlzeiten abweichenden Zeiten oder nur an bestimmten Tagen verabreicht werden. Abweichungen von den vorgegebenen Einnahmezeitpunkten wurden insbesondere bei den Präparaten Pantozol®, Euthyrox®, bzw. L-Thyroxin® und Fosamax® 70 festgestellt.
Fehleranalyse
Bei 160 Erhebungen (86%) wurde kein Fehler beim Stellen der Arzneimittel festgestellt. Bei 12% fand sich ein Fehler, und bei 2% ergaben sich zwei Fehler. Eine falsche Dosierung (14-mal) und das Fehlen eines im Medikamentenblatt verzeichneten Arzneimittels (10-mal) waren die häufigsten Fehler. Weitere Fehler waren falsche Medikamente und die Vergabe zu einer falschen Tageszeit (je 3-mal).
Ein Problem war der häufige Wechsel von Generika. Einmal wurden Importe mit "unbekannten" Namen vorgefunden. Manchmal war ein vorrätiges Generikum hinsichtlich seiner Galenik nicht identisch mit dem in der Dokumentation verzeichneten Arzneimittel. Teilweise befanden sich auch verschiedene Generika mit gleichem Wirkstoff im Vorratsbehältnis. Ein ständiger Wechsel der Generika kann zu Handhabungsfehlern beim stellenden Personal führen.
Des Weiteren wurde mehrfach festgestellt, dass – überwiegend aus ökonomischen Gründen – Medikamente mit zu hohem Wirkstoffgehalt verordnet wurden, die dann vom Pflegepersonal vor der Einnahme geteilt werden müssen. Eine präzise Teilung ist oft schwierig, sodass Unter- und Überdosierungen nicht ausgeschlossen werden können. Selbst Tablettenteilhilfen verbessern nicht in jedem Fall die Dosiergenauigkeit der Bruchstücke [7].
Ergebnisse bei den Pflegediensten
Im ambulanten Pflegebereich werden im Regelfall die Medikamente bei dem Patienten aufbewahrt. Nur bei Verdacht einer missbräuchlichen Nutzung wird eine Verwahrung beim Pflegedienst vorgesehen. Vor Ort in den Pflegedienststationen wurden im Durchschnitt für sieben Patienten die Arzneimittel vorrätig gehalten und gestellt. Diese Arzneimittel wurden personenbezogen und unter Verschluss gelagert. Da es offizielle Vorschriften für eine Lagerung beim Pflegedienst nicht gibt, wurde auch der Prozess des Stellens von Arzneimitteln unterschiedlich gehandhabt.
Teilweise konnten vor Ort die gestellten Arzneimittel nicht überprüft werden, da die Medikamentendokumentationen bei den Patienten aufbewahrt wurden oder die Dokumentation vor Ort nur teilweise vorlag oder die Dosetten mit den gestellten Arzneimitteln bei den Patienten aufbewahrt wurden und nur die Arzneimittelpackungen in der Station lagerten. Deshalb stehen nur sehr wenige vollständige Datensätze aus dem ambulanten Bereich zur Verfügung.
Die Arzneimittelversorgung im privaten Bereich kann, wie die Erfahrungen der ambulanten Pflegedienste zeigen, sehr problematisch sein. In Einzelfällen werden die durch den Pflegedienst gestellten Arzneimittel von den Patienten unter "abenteuerlichen" Bedingungen gelagert, "umsortiert" oder nicht bestimmungsgemäß eingenommen.
Trotz aller Schwierigkeiten (Sprachprobleme, großes Misstrauen) haben acht der 13 teilnehmenden ambulanten Pflegedienste eine Erhebung im "privaten" Bereich ermöglicht. Nach Vorlage eines schriftlichen Einverständnisses wurden die Erhebungen in Begleitung des ambulanten Pflegedienstes bei den Patienten zu Hause durchgeführt. Da in der ambulanten Pflege nur ein vergleichsweise kleines Kollektiv erfasst wurde, haben die Ergebnisse eine geringere Aussagekraft. Sie ähneln aber den Ergebnissen in der stationären Pflege.
Elf der 13 Pflegedienste sorgten für regelmäßige Schulungen des Personals. Die Arzneimittel wurden überwiegend von examinierten Pflegekräften gestellt.
Aus organisatorischen Gründen wurden auch hier die Arzneimittel überwiegend für eine Woche im Voraus gestellt, nur von einem Pflegedienst täglich.
Bei 80% (75) der Patienten war ein Arzt für die Verordnung der Medikation verantwortlich, bei 12% (11) waren es zwei Ärzte und bei 1% (1) vier Ärzte.
Die Patienten erhielten Dauermedikationen von zwei bis 15 Arzneimittel täglich. Im Durchschnitt nahm jeder Patient 6,5 Arzneimittel (Abb. 4).
91% der Patienten nahmen keine Bedarfsarzneimittel ein. Durchschnittlich erhielten die Patienten 0,4 Bedarfsarzneimittel zusätzlich. 15 Patienten nahmen Arzneimittel in Selbstmedikation ein (soweit bekannt).
Probleme gab es auch im ambulanten Bereich bei der Medikamentendokumentation. Die Dokumentationen stimmten nicht immer mit den Arzneimitteln im Vorratskästchen überein. So wurden – wie im stationären Bereich – zusätzliche Arzneimittel (überwiegend "Altarzneimittel") vorgefunden, oder es fehlten Arzneimittel, oder die Dokumentation war unzureichend. Zum Teil waren die Eintragungen in der Medikamentendokumentation nicht verständlich oder die Eintragungen erfolgten nicht zeitnah.
Die Erhebung im ambulanten Bereich machte ein Problem deutlich sichtbar: Für Patienten, die nicht mehr in der Lage sind, die Arzneimittel eigenverantwortlich einzunehmen, verordnet der behandelnde Arzt die Einnahme zu den vorgeschriebenen Zeitpunkten mithilfe der Pflegedienste. Die daraus entstehenden Kosten werden jedoch häufig von den Kostenträgern nicht erstattet, sodass die Ausführung der Verordnung unterbleibt. Viele der betroffenen Patienten nehmen ihre Arzneimittel zur falschen Zeit ein, oder sie vergessen oder verweigern die Einnahme. Die oft gut gemeinte Unterstützung von Nachbarn und Angehörigen ist nicht immer eine zuverlässige Hilfe.
Fehleranalyse
Die Fehleranalyse bezieht sich auf 41 Erhebungen vor Ort in den Pflegediensten und auf 26 Erhebungen bei den Patienten zu Hause.
Bei 79% der Patienten (52) stimmte die Medikamentendokumentation mit den gestellten Arzneimitteln überein. Bei 19% (13) wurde ein Fehler aufgedeckt, und bei jeweils 1% (1) zwei bzw. drei Fehler vorgefunden.
Der häufigste Fehler war das Fehlen eines in der Dokumentation verzeichneten Arzneimittels, gefolgt von einem falschen Arzneimittel und der Wahl einer falschen Dosierung. Weitere Fehler waren ein falscher Einnahmezeitpunkt, und in einem Fall wurde eine nicht teilbare Retardtablette halbiert.
Lösung der Probleme
Verschiedene Faktoren haben Einfluss auf die Qualität der Arzneimittelversorgung in Alten- und Pflegeheimen und in der Betreuung durch die Pflegedienste. Dabei handelt es sich zum einen um gesetzliche Vorgaben wie das Arzneimittelgesetz, zum anderen aber auch um Faktoren, die durch individuelles Vorgehen oder durch strukturierte Handlungsabläufe beeinflusst werden können.
Damit jeder Patient das richtige Arzneimittel in der richtigen Dosierung, der richtigen Darreichungsform und zum richtigen Zeitpunkt erhält, sind effektive Strategien zur Lösung der Probleme zu entwickeln. Ziel ist es, die Prävention zu stärken und einen hohen Qualitätsstandard in der Arzneimittelversorgung zu sichern, die Zusammenarbeit aller im System beteiligten Personen zu verbessern, die Koordination untereinander zu steuern und zu begleiten. Der Arbeitskreis Sozialpharmazie sieht als Missstände insbesondere
- die unzureichende Dokumentation der Medikationen,
- den häufigen Wechsel von Generika,
- das Teilen von Arzneimitteln mit zu hohem Wirkstoffgehalt,
- die Nichtbeachtung der richtigen Einnahmezeitpunkte.
Vor Ort zeigten sich viele Unklarheiten im Bereich der Medikationsdokumentation, die dazu führten, dass die Medikamente nicht richtig an die Patienten vergeben wurden. Der Arbeitskreis hat hierzu einen "Organisationsstandard Medikamentendokumentation" entworfen. Dieser wurde vorab mit bereits bestehenden Standards abgeglichen, auf seine Praxistauglichkeit geprüft und allen Pflegediensten sowie Alten- und Pflegeheimen zugesandt.
Der häufige Wechsel von Generika kann zu Handhabungsfehlern beim stellenden Personal führen, und das Teilen von Arzneimitteln mit zu hohem Wirkstoffgehalt kann falsche Dosierungen zur Folge haben. Um zu erreichen, dass jedem Patienten stets Generika des gleichen Herstellers verordnet und geliefert werden und dass Präparate verordnet werden, deren Wirkstoffgehalt der verordneten Dosis entspricht, hat der Arbeitskreis einen Handzettel mit entsprechenden Informationen und Empfehlungen erarbeitet. Doch können diese Empfehlungen nicht mehr umgesetzt werden, weil sie den mittlerweile bestehenden Rabattverträgen mit den Krankenkassen widersprechen.
Bezüglich der richtigen Einnahmezeitpunkte wurde im "Organisationsstandard Medikamentendokumentation" der Grundsatz aufgenommen, dass der Vergabezeitpunkt, wenn er von den üblichen Zeiten abweicht, entsprechend (Textmarker oder durch verschiedenfarbige Unterstreichungen) zu dokumentieren ist. Weiterhin werden die versorgenden Apotheken in Absprache mit den Alten- und Pflegeheimen entsprechende Einnahmehinweise auf der Verpackung gesondert kennzeichnen.
Der Arbeitskreis Sozialpharmazie wird sich zukünftig einmal im Jahr treffen, um Probleme zu diskutieren und die Umsetzung der vorgelegten Empfehlungen zu begleiten und gegebenenfalls weiterzuentwickeln. Zudem wird er einmal jährlich eine Fortbildungsveranstaltung für Pflegekräfte organisieren.
Qualitätsverbesserung durch Apotheken
Insgesamt hat sich die Qualität der Arzneimittelversorgung in den Alten- und Pflegeheimen gegenüber der Prüfung im Jahr 2002 merklich verbessert [4]. Seit 2003 haben Apotheken durch ihren Versorgungsauftrag gemäß § 12a Apothekengesetz einen wichtigen Beitrag dazu geleistet [8]. In Hamm werden alle Heime ortsnah von Apotheken versorgt. Alle Apotheker kommen ihren rechtlichen Verpflichtungen zur halbjährlichen Kontrolle der Arzneimittel nach und führen regelmäßig Informationsveranstaltungen durch.
In den Verhandlungen über die Versorgungsverträge zwischen Apothekern und Heimträgern boten einige Apotheker an bzw. forderten einige Heimträger, Arzneimittel auch patientenindividuell zu stellen und zu verblistern. Inzwischen vertreten jedoch alle Beteiligten die Auffassung, dass das Stellen wie auch Verabreichen der Arzneimittel beim qualifizierten Pflegepersonal verbleiben soll. Die gute Kooperation zwischen Arzt, Pflegepersonal und Apotheker in Hamm trägt zur Qualitätssicherung in der Arzneimittelversorgung der älteren Patienten bei.
Das Wichtigste in Kürze
|
Danksagung: Den im Arbeitskreis Mitwirkenden, den Pflegekräften der teilnehmenden Einrichtungen, den Heim- und Pflegedienstleitungen sowie Frau Melanie Comfère und Herrn Dr. Udo Puteanus, Landesinstitut für Gesundheit und Arbeit (LIGA), sei für die Unterstützung herzlich gedankt.
Literatur [1] Willich S N. Der geriatrische Patient – medizinischer Anspruch und Wirklichkeit. Bundesgesundheitsblatt 2005;48:513 – 514. [2] Eisenmenger M, Pötzsch O, Sommer B. Der Bericht "Bevölkerung Deutschlands bis 2050 – 11. koordinierte Bevölkerungsvorausberechnung". Statistisches Bundesamt, Wiesbaden 2006, S. 23. [3] Rothgang H. Demographischer Wandel und Entwicklung in der Altenpflege. Newsletter zur Gesundheitsförderung Impulse 2006;53(4):10. [4] Bader A, auf dem Keller S, Puteanus U, Wessel T. Erhalten die Bewohner von Pflegeheimen vor Ort die richtigen Arzneimittel? Gesundheitswesen 2003;(4):236 – 242. [5] Gesetz über den öffentlichen Gesundheitsdienst, vom 25. Nov. 1997, GVBl. NRW Nr. 58, S. 431, v. 17. Dez. 1997. [6] Puteanus U. Sozialpharmazie im öffentlichen Gesundheitsdienst. Dtsch Apoth Ztg 2004;144:1205 – 1212. [7] Haefeli WE. Riskante Teilung. Pharm Ztg 2007;152:176. [8] Apothekengesetz – Gesetz über das Apothekenwesen i. d. F. der Bekanntmachung v. 15. Okt. 1980, BGBl. I S. 1993, zuletzt geändert durch Art. 2a d. Gesetzes v. 29. August 2005, BGBl. I S. 2570.
AutorinnenDr. Ute Stapel, Amtsapothekerin, Stapel@stadt.hamm.deGabriele Siemer, Geschäftsstelle Kommunale Gesundheitskonferenz, Siemer@stadt.hamm.deGesundheitsamt Hamm, Heinrich-Reinköster-Str. 8, 59065 Hamm






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.