
- DAZ.online
- DAZ / AZ
- DAZ 23/2022
- Alles dreht sich
Neurobiologie
Alles dreht sich
Neue Therapieoptionen gegen Morbus Menière auf dem Prüfstand
Schwindel gehört zu den häufigen Gesundheitsstörungen. Es handelt sich dabei nicht um ein eigenständiges Krankheitsbild, sondern um ein Symptom, das in unterschiedlicher Ausprägung auftreten und vielfältige Ursachen haben kann. Der Anamnese kommt deshalb bei der diagnostischen Abklärung eine zentrale Bedeutung zu [3].
Symptomatische Trias aus Schwindel, Hörminderung und Tinnitus
Typisch für einen Morbus Menière sind Angaben des Patienten, dass die Schwindelattacken plötzlich und anfallsartig auftreten, minuten- bis stundenlang andauern und als Drehschwindel ähnlich wie die Fahrt auf einem Karussell erlebt werden. Sie gehen zumeist mit einer einseitigen Innenohrschwerhörigkeit, oftmals zunächst als Tieftonschwerhörigkeit sowie mit Ohrdruck und /oder einem Tinnitus einher. Es kann ferner zu vegetativen Symptomen wie Übelkeit, Erbrechen, Blässe und Schwitzen kommen [2, 4].
Die Schwere der Attacken kann unterschiedlich sein und als eher geringe Beeinträchtigung oder auch als schwere Störung mit Orientierungsverlust erlebt werden. Die Lebensqualität ist dadurch oft massiv beeinträchtigt. In schweren Fällen resultiert zudem ein hohes Sturzrisiko mit entsprechendem Frakturrisiko. Es kommt jedoch nicht zur Bewusstlosigkeit [3].
Die Menière-Episoden treten in unterschiedlichen Abständen auf und sind praktisch nicht vorherzusagen. Zwischen zwei Attacken können sogar mehrere Jahre liegen [2]. Der Patient leidet in dieser Zeit nicht unter Drehschwindel, allerdings können der Tinnitus, das Druckgefühl und die Tieftonschwerhörigkeit chronifiziert vorliegen.
Was ist bei der Diagnose zu beachten?
Die Diagnose der Erkrankung stützt sich insbesondere auf die Anamnese und die Audiometriebefunde [3]. Von einem Morbus Menière ist demnach auszugehen bei mindestens zwei spontan aufgetretenen Schwindelattacken von 20-minütiger bis zwölfstündiger Dauer, audiometrisch nachgewiesener Hörminderung für Frequenzen von 30 Dezibel schlechter als auf der Gegenseite, assoziiert mit einem fluktuierenden Tinnitus oder Ohrdruck im betroffenen Ohr und dem Fehlen anderer Ursachen der Störung [3].
Allerdings ist diese Symptomatik unter Umständen anfangs nicht voll ausgeprägt, was die Diagnose erschweren kann [2]. Es kann beispielsweise die Hörminderung fehlen. Treten die Menière-Attacken jedoch regelmäßig auf, so kommt es im weiteren Verlauf in aller Regel zu einer zunehmenden Hörverschlechterung auf der betroffenen Seite. Andererseits zeigen sich Tinnitus, Ohrdruck und die Hörminderung bei einem Teil der Betroffenen bereits vor der Schwindelattacke [2]. Die Ohrsymptomatik tritt meist einseitig auf, in bis zu 30% der Fälle manifestiert sich die Erkrankung jedoch bilateral. Dauert die Schwindelattacke länger als zwölf Stunden, so ist eher von einer vestibulären Migräne auszugehen, wobei jedoch beide Krankheitsbilder auch nebeneinander vorliegen können [3].
Üblicherweise manifestiert sich der Morbus Menière zwischen dem vierten und sechsten Lebensjahrzehnt. Die Lebenszeitprävalenz liegt bei etwa 0,51%. In Europa wird die Zahl der Betroffenen auf rund eine Million geschätzt [2].
Ursache der Schwindelattacken bei Morbus Menière
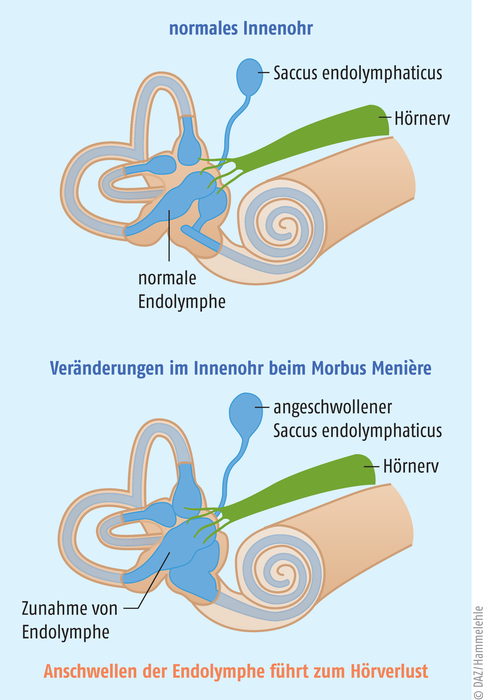
Zum Drehschwindel kommt es durch einen Flüssigkeitsstau innerhalb des Gleichgewichtsorgans im Innenohr infolge einer überschießenden Bildung oder zu geringer Resorption von Innenohrflüssigkeit. Zur Präzisierung der Diagnostik kann somit die Bildgebung mittels Kernspintomografie des Innenohrs und Darstellung des endolymphatischen Hydrops beitragen [3].
Die vermehrte Endolymphe kann zum Überdruck im Innenohr führen und zum Einreißen von Membranen, mit denen die verschiedenen Räume des Innenohrs voneinander abgetrennt sind. Durch die Risse können plötzliche Verlagerungen der Flüssigkeiten im Innenohr auftreten. Sie können quasi als Falschmeldung zum Gehirn weitergeleitet werden, was den Schwindel wie auch die Ohrsymptome bedingt [5].
Die charakteristische Symptomatik wie auch deren Auslöser erklären die synonymen Bezeichnungen des Morbus Menière als endolymphatischer Hydrops oder auch als Hydropische Innenohrerkrankung [2].
Eine Psychotherapie kann hilfreich sein
Der Morbus Menière ist bislang nicht heilbar. Eine kausale Therapie existiert nicht, da die Krankheitsursache nicht ausreichend bekannt ist [2]. Üblicherweise erfolgt die Therapie somit symptomatisch. Während eines Anfalls erhalten die Betroffenen Wirkstoffe wie Dimenhydrinat gegen Übelkeit und Erbrechen. Antivertiginosa sind in der Akutphase entsprechend den aktuellen Leitlinien für nur kurze Zeit (maximal drei Tage) und erst nach Abschluss der Akutdiagnostik indiziert. Nicht verabreicht werden sollten Sedativa, um die Differenzialdiagnostik zentralnervöser Prozesse und den Beginn der vestibulären Kompensation nicht zu behindern [3]. In schweren Fällen kann auch Bettruhe angezeigt sein, um die Sturzgefahr zu minimieren.
Eine adäquate ärztliche Beratung der Patienten fordern in diesem Zusammenhang die HNO-Ärzte. Denn insbesondere rezidivierende Drehschwindelattacken sind für die Betroffenen oftmals eine enorme psychische Belastung und führen zu einem hohen Leidensdruck. Die Beschwerden werden häufig als große Bedrohung erlebt und gehen mit dem Gefühl des hilflosen Ausgeliefertseins bis hin zur Todesangst einher. Die Lebensqualität ist entsprechend stark beeinträchtigt. Daher ist stets begleitend zur Therapie auch eine psychotherapeutische Betreuung zu erwägen [5].
Evidenzbasierte Maßnahmen zur Attackenprophylaxe fehlen
Zur Prophylaxe der Menière-Attacken wird häufig mit Betahistin in hoher Dosierung behandelt. Diese Maßnahme ist allerdings nicht evidenzbasiert, und die Leitlinien sprechen daher keine eindeutige Empfehlung für oder gegen eine solche Therapie aus. Alternativ wird nicht selten mit einer fixen Kombination von Cinnarizin und Dimenhydrinat therapiert. Es wurde in einer randomisierten Doppelblindstudie eine signifikante Verbesserung der Hörschwelle berichtet, allerdings hat sich die Kombinationstherapie einer Monotherapie mit Betahistin nicht als signifikant überlegen erweisen können [3]. Die Nachbeobachtungsdauer betrug zudem nur drei Monate [3]. Auch zu vielfach propagierten Allgemeinmaßnahmen wie etwa einer salzarmem Ernährung sowie einem Kaffee- oder Alkoholverzicht fehlen valide Daten. Dies gilt ebenso für Diuretika [3]. Allerdings kann ein Gleichgewichtstraining sinnvoll sein..
Balance-Training Wer kein luftgefülltes Kissen zu Hause hat, kann auf eine aufgerollte Gymnastikmatte stehen. Schwieriger wird es einbeinig oder mit geschlossenen Augen.
Injektionen ins Mittelohr – weniger Schwindel, aber stärkerer Hörverlust
Sprechen Patienten auf die konservative medikamentöse Therapie nicht an, stellt die transtympanale oder intratympanale Medikamentenapplikation eine weitere Option dar und wird auch explizit bereits in den Leitlinien empfohlen [3]. Bei dieser Therapie werden Medikamente von außen durch das Trommelfell in das Mittelohr injiziert, von wo aus die Resorption ins Innenohr erfolgt. Der Eingriff kann ambulant in lokaler Betäubung durchgeführt werden und ist nicht schmerzhaft. Üblicherweise bedingt er innerhalb weniger Tage in den meisten Fällen eine Reduktion der Schwindelanfälle [6].
Zur Anwendung kommen insbesondere die Corticosteroide Prednisolon und Dexamethason sowie das ototoxische Aminoglykosid-Antibiotikum Gentamicin, das in hoher Konzentration die Sinneszellen des Innenohrs dauerhaft schädigt [2, 3]. „Der therapiebedingte einseitige Teilausfall des Gleichgewichtsorgans kann vom Gehirn teilweise kompensiert werden“, heißt es in einer Pressemitteilung der Deutschen Gesellschaft für Neurologie (DGN) [2]. Allerdings könne es durch die Therapie zu einem zusätzlichen Hörverlust kommen. Nach Angaben der HNO-Ärzte ist der Therapieerfolg der intratympanalen Gabe von Gentamicin schon länger belegt [6]. Allerdings greife Gentamicin die Sinneszellen im Gleichgewichtsorgan und Hörorgan an. Durch das Einhalten von Therapieintervallen sowie durch Verlaufskontrollen können die Gleichgewichtsfunktion und das Hörvermögen erhalten bleiben, ein gewisses Restrisiko bleibt aus Sicht der HNO-Ärzte jedoch bestehen [6]. Vor diesem Hintergrund werden die Effektivität und Therapiesicherheit der intratympanalen Therapien derzeit kontrovers diskutiert [2].
Die Wirksamkeit und Sicherheit einer transtympanalen Gabe von Dexamethason (dreimalige Therapie mit jeweils dreitägigem therapiefreiem Intervall) wurden dabei im Rahmen einer kontrollierten Studie mit der oralen hochdosierten Gabe von Betahistin (144 mg pro Tag) über zwölf Monate verglichen. Hinsichtlich der Hör- und Gleichgewichtsfunktion waren die Ergebnisse in beiden Gruppen nicht signifikant unterschiedlich. Auch in einer Vergleichsstudie von Gentamicin und Methylprednisolon war eine eindeutige Überlegenheit nicht zu sichern, sodass in den Leitlinien keine Empfehlung für die eine oder andere Option ausgesprochen wird [3].
Gentamicin, Steroide oder Placebo?
Vor dem Hintergrund der kontroversen Diskussionen hat aktuell eine Metaanalyse die vorliegenden randomisierten, kontrollierten klinischen Studien zur intratympanalen Gabe von Steroiden versus Gentamicin sowie Placebo unter die Lupe genommen. Zehn Studien mit insgesamt 455 Patienten im Alter von 42 bis 65 Jahren (52,2% Frauen) mit einseitigem Morbus Menière, die zuvor nicht auf konservative Therapien einschließlich Betahistin, salzarmer Diät und Diuretika angesprochen hatten, wurden eingeschlossen [1, 2]. Die Metaanalyse ergab beim Drehschwindel keinen signifikanten Vorteil einer Behandlung mit Gentamicin gegenüber Placebo versus Steroide gegenüber Placebo. So lag die relative Risikoreduktion (RR) für Gentamicin bei 2,56 und für Steroide bei 3,02. Der Unterschied war nicht signifikant. Neben dem Schwindel wurden mittels Tonaudiometrie auch die Effekte auf das Gehör untersucht. Dabei schnitten die Steroide besser ab als Gentamicin, die Änderung in der Tonaudiometrie betrug -6,48 Dezibel unter Gentamicin im Vergleich zu den Steroiden, unter denen sich eine ähnliche Verschlechterung des Hörvermögens wie unter Placebo zeigte. Nebenwirkungen der Therapie waren ferner injektionsassoziierte Schmerzen, Infektionen und eine Trommelfellperforation.
Die Studienleiter merken in der Diskussion der Ergebnisse an, dass bei der Bewertung der Effektivität der Therapie wie auch bei der Planung künftiger Studien Placeboeffekte bei der Therapie des Morbus Menière wie auch die hohe Rate an Spontanremissionen berücksichtigt werden sollten. So komme es bei 60 bis 80% der Patienten im Verlauf von zwei bis acht Jahren zu insgesamt nachlassenden Symptomen und durchaus auch der Möglichkeit einer vollständigen Remission [1]. Es werden daher weitere placebokontrollierte Studien „mit klinisch relevanten Endpunkten und ausreichender Therapie- und Beobachtungsdauer“ gefordert.
Operation als Therapie der letzten Wahl
Bei Non-Respondern hinsichtlich der medikamentösen oralen und wie auch der intratympanalen Therapie nennt die Leitlinie als weitere Option die Operation mit dem Ziel des Funktionserhalts des Hör- und Gleichgewichtsorgans [3].
Auch bei den operativen Verfahren mangelt es an Daten: „Evidenzbelege oder eindeutige Ergebnisse randomisierter Studien zur operativen Therapie des Morbus Menière liegen aktuell nicht vor“, heißt es in der Leitlinie. Als problematisch werden zudem Vergleiche zwischen Therapiestudien bezeichnet. Das liege daran, dass in der Vergangenheit nicht in allen Studien eine einheitliche Klassifikation und Subklassifikation des Krankheitsbildes unter Berücksichtigung von Komorbiditäten erfolgt sei [3]. |
Literatur
[1] Hao W, Yu H, Li H. Effects of intratympanic gentamicin and intratympanic glucocorticoids in Ménière‘s disease: a network meta-analysis. J Neurol 2022;269(1):72-86
[2] Weitere Evidenz für intratympanale Therapie bei Morbus Menière. Pressemitteilung der Deutschen Gesellschaft für Neurologie (DGN). www.dgn.org/presse/pressemitteilungen/weitere-evidenz-fuer-intratympanale-therapie-bei-morbus-meniere/, 10. Februar 2022
[3] Vestibuläre Funktionsstörungen. S2K-Leitlinie, AWMF-Register-Nummer 017/078, www.awmf.org/uploads/tx_szleitlinien/017-078l_S2k_Vestibulaere-Funktionsstoerungen_2021-05.pdf
[4] Lopez-Escamez JA, Carey J, Chung WH et al. Diagnostic criteria for Meniere‘s disease. J Vestib Res 2015;25:1-7
[5] Morbus Menière (Anfallsartiger Drehschwindel). Informationen der HNO-Ärzte im Netz, Berufsverband der Hals-Nasen-Ohrenärzte (BVHNO), www.hno-aerzte-im-netz/krankheiten/schwindel/morbus-meniere.html
[6] Morbus Menière: Schwindelfrei nach schonender Mittelohr-Injektion. Informationen der HNO-Ärzte im Netz, Berufsverband der Hals-Nasen-Ohrenärzte (BVHNO), www.hno-aerzte-im-netz.de/news/hno-news/morbus-meniere-schwindelfrei-nach-schonender-mittelohr-injektion.html
























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.