
- DAZ.online
- DAZ / AZ
- DAZ 45/2019
- Nebenwirkung Durchfall
Beratung
Nebenwirkung Durchfall
Richtig beraten bei Arzneimittel-induzierter Diarrhö
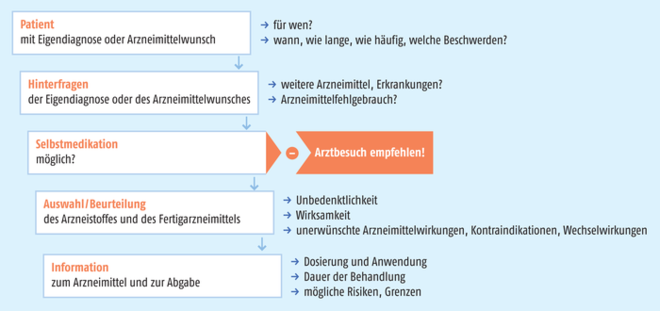
Kommt ein Patient mit dem Wunsch nach einem Antidiarrhoikum in die Apotheke, ist eine umfassende Beratung gefragt. Die Bundesapothekerkammer hat hierfür eine Arbeitshilfe erstellt, die kurzgefasst in der Abbildung 1 gezeigt wird.
Zunächst gilt es abzuklären, für wen das Arzneimittel bestimmt ist und ob tatsächlich Durchfall vorliegt. So sind nicht alle Antidiarrhoika für jede Altersklasse zugelassen, und auch in der Schwangerschaft und Stillzeit gibt es Einschränkungen (s. Tab. 1).
Abb. 1: Struktur für ein Beratungsgespräch im Rahmen der Selbstmedikation (Bundesapothekerkammer, nach Leitlinie zur Qualitätssicherung – Selbstmedikation, www.abda.de [2])
Weiterhin muss festgestellt werden, ob tatsächlich eine Diarrhö vorliegt. Durchfall wird definiert als ein Ungleichgewicht zwischen Sekretion und Resorption im Darm. Beim Gesunden haben die Wasser- und Elektrolytmengen, die mit der Nahrung aufgenommen werden, nur einen geringen Anteil an der Gesamtmenge im Magen-Darm-Trakt. Ein Großteil stammt aus endogenen Quellen wie Speichel, Magen-Darm-, Galle- und Pankreassäften. Kommt es zu einer unzureichenden Wasserreabsorption (Wassergehalt ≥ 75%) und in der Folge zu einem Stuhlgewicht von 250 g oder mehr, spricht man von Durchfall. Auch wenn drei oder mehr ungeformte Stühle innerhalb von 24 Stunden ausgeschieden werden, liegt eine Diarrhö vor. Die Symptomatik dauert nicht länger als 14 Tage.
Wirkstoff/ Bestandteile | Fertigarzneimittel (Beispiele) | zugelassen | Verschreibungspflicht | Schwangerschaft/ Stillzeit |
|---|---|---|---|---|
Loperamid | Imodium® akut Hartkapseln | ab 12 Jahren | Nein |
|
Lopedium® Kapseln, Tabletten, Brausetabletten | ab 8 Jahren | Ja | ||
Loperamid® Stada 2 mg/ml Lösung zum Einnehmen | ab 2 Jahren | Ja | ||
Racecadotril | DiaVerde® 100 mg Hartkapseln, Vaprino® Kapseln | ab 18 Jahren | Nein | Datenlage unzureichend, Einnahme nicht empfohlen |
Tiorfan® 100 mg Hartkapseln | ab 18 Jahren | Ja | ||
Tiorfan® 10 mg bzw. 30 mg Granulat zur Herstellung einer Suspension zum Einnehmen | ab 3 Monaten | Ja | ||
Glucose-Elektrolyt-Lösung | Elotrans® Pulver, Oralpädon® Pulver, Saltadol® Pulver (Lebensmittel) | ab 0 Monaten | Nein | nach Arztrücksprache möglich |
Saccharomyces boulardii | Perenterol® junior Pulver | ab 6 Monaten | Nein | keine Anwendung empfohlen |
Eubiol® Hartkapseln, Perenterol® Kapseln, Perocur® Hartkapseln, Yomogi® Hartkapseln | ab 2 Jahren | Nein | ||
Lactobacillus rhamnosus GG | Infectodiarrstop® LGG® Pulver | ab 0 Monaten | Nein | Anwendung möglich |
Smektit (dioktaedrisch) | Colina® Pulver | ab 2 Jahren | Nein | keine Anwendung empfohlen |
Abgrenzung akuter Durchfall
Oftmals ist es nicht leicht, einen akuten Durchfall von einem Arzneimittel-induzierten oder krankheitsbedingten Durchfall abzugrenzen. Sind jedoch bislang keine Erkrankungen wie Morbus Crohn bekannt und werden keine Arzneimittel eingenommen, ist von einer akuten Gastroenteritis auszugehen. Diese wird meist durch Viren verursacht und kann nur symptomatisch behandelt werden.
Bei akutem Durchfall stehen in jedem Lebensalter die Prävention und Behandlung einer Dehydratation mit Glucose-Elektrolyt-Lösungen im Vordergrund. Zusätzlich sollte bei vollgestillten Säuglingen weiterhin gestillt werden. Ansonsten kann eine stopfende Schonkost wie Tee, Brühe, Banane, Zwieback und Reis zum Einsatz kommen. Für die in Tabelle 1 aufgeführten Probiotika existieren Hinweise, dass diese die Symptomatik um einen Tag verkürzen können, ebenso für das dioktaedrische Smektit. Zur Symptomlinderung ist in den deutschsprachigen Leitlinien Racecadotril bereits ab dem Säuglingsalter empfohlen. Racecadotril ist ein Prodrug, aus dem nach oraler Einnahme der aktive Metabolit Thiorphan entsteht. Thiorphan hemmt den Abbau endogener Enkephaline, welche an Opiatrezeptoren im Darm die Sekretion von Wasser und Elektrolyten hemmen. Der Motilitätshemmer Loperamid wird hingegen nur in der Leitlinie für Erwachsene als therapeutische Möglichkeit genannt. Sowohl Racecadotril als auch Loperamid dürfen bei blutigen Durchfällen und Fieber nicht eingesetzt werden.
Arzneimittel-induzierter Durchfall
In der Beratung gilt es immer auch abzuklären, ob weitere Arzneimittel eingenommen werden. Denn einige Wirkstoffe können ebenso wie manche Erkrankungen selbst eine Diarrhö verursachen. Circa 7% der berichteten unerwünschten Arzneimittelwirkungen (UAW) sind Durchfälle. Mehr als 700 Arzneimittel können als unerwünschte Wirkung eine Diarrhö auslösen – siehe Tabelle 2.
Art des Durchfalls | Wirkstoffe/Wirkstoffgruppen |
|---|---|
wässrige Diarrhö | α-Glucosidase-Inhibitoren (Acarbose) |
Colchicin | |
Digoxin | |
osmotische Laxanzien | |
Prostaglandine (Misoprostol) | |
veränderte Motilität | Metoclopramid |
Cholinergika (Donepezil, Pyridostigmin) | |
Theophyllin | |
Ticlopidin | |
(ACE-Hemmer, Makrolide) | |
Steatorrhö (Fettstuhl) | Biguanide (Metformin) |
antiretrovirale Medikamente | |
inflammatorische Diarrhö | Antibiotika |
Chemotherapeutika | |
Immunsuppressiva | |
selektive Serotonin-Reuptake-Hemmer | |
Tyrosinkinase-Inhibitoren |
Antibiotika-assoziierte Diarrhö
Zu den häufigsten Arzneimittel-induzierten Durchfällen zählt die Antibiotika-assoziierte Diarrhö (AAD). Diese tritt bei 5 bis 25% der Patienten während oder nach einer Therapie meist mit einem Breitspektrum-Antibiotikum auf (z. B. Ampicillin, Amoxicillin, Amoxicillin/Clavulansäure, Cefuroxim, Cefixim, Cefpodoxim, Clindamycin). Die Antibiotika führen zu einer Veränderung der natürlichen Darmflora, sodass die Verdauung der Nahrungsbestandteile gestört ist. Häufig führt die verminderte mikrobielle Fermentation der Kohlenhydrate zu einer osmotischen Diarrhö. Durch die veränderte Darmflora werden weniger kurzkettige Fettsäuren im Dickdarm gebildet, welche eine wichtige Energiequelle für die Enterozyten darstellen. In der Folge kann eine Colitis entstehen, weshalb die Antibiotika in Tabelle 2 unter der inflammatorischen Diarrhö gelistet sind. Zudem kann eine Überwucherung mit pathogenen Keimen wie Clostridium difficile auftreten.
Präventiv und kurativ können bei der Antibiotika-assoziierten Diarrhö Saccharomyces-boulardii-Präparate eingesetzt werden. Diese können parallel zum Antibiotikum eingenommen werden. Wenn die Antibiotika-assoziierten Durchfälle jedoch längere Zeit fortbestehen, sollte eine Stuhldiagnostik auf Clostridium difficile durchgeführt werden. Vor allem Personen über 65 Jahre mit schweren Grunderkrankungen oder immunsuppressiver Therapie sind gefährdet. Bei einem leichten Verlauf einer C.-difficile-Infektion wird Metronidazol (dreimal 500 mg täglich, zehn Tage) gegeben. Handelt es sich jedoch um einen schweren Verlauf, ist Vancomycin (viermal 125 mg täglich, zehn Tage) notwendig. Bei circa einem Fünftel der Patienten kommt es zu einer erneuten Infektion oder einem Rezidiv, weil sich die Darmflora nicht wieder stabilisiert. Probiotika konnten bei C.-difficile-Infektion bislang jedoch keinen positiven Effekt zeigen.
Chemotherapie-induzierte Diarrhö
Eine Chemotherapie-induzierte Diarrhö (CID) belastet nicht nur die Lebensqualität des Patienten, sondern kann auch den Therapieerfolg gefährden. Mit prophylaktischen Maßnahmen und supportiver Therapie gilt es, sie in den Griff zu bekommen. Die Chemotherapie-induzierte Diarrhö wird bei klassischen Zytostatika wie 5-Fluorouracil durch direkte Zerstörung der intestinalen Mukosa verursacht. Der Pathomechanismus zielgerichteter Substanzen wie Antikörper oder Tyrosinkinase-Inhibitoren ist noch nicht ausreichend verstanden. Die Inzidenz ist oftmals vom Therapieregime abhängig und liegt zwischen 6 und 47%. Dennoch ist eine generelle medikamentöse Prophylaxe nicht empfehlenswert.
Bei immunkompetenten Patienten können präventiv jedoch Synbiotika – Kombinationen aus Pro- und Präbiotika – sinnvoll sein. Treten unkomplizierte Diarrhöen unter der Chemotherapie auf, soll die Therapie mit Loperamid erfolgen. Loperamid ist ein Opioid, das lokal im Darm wirkt und zur Verlangsamung der Darmperistaltik und zu verminderter Sekretion führt. Dieses wird bei Chemotherapie-induzierter Diarrhö deutlich höher dosiert als in der Gebrauchsinformation angegeben: initial 4 mg, anschließend alle zwei bis vier Stunden 2 mg. Loperamid ist ein stark wirksames synthetisches Antidiarrhoikum, das an die μ-Opiatrezeptoren in der Darmwand bindet und sich durch einen raschen Wirkungseintritt auszeichnet. Loperamid blockiert die Freisetzung von Acetylcholin und Prostaglandin, sodass die propulsive Peristaltik gehemmt und die intestinale Transitzeit verlängert wird. Bei schweren Diarrhöen wird Loperamid mit Octreotid (Off-Label-Use) kombiniert. Octreotid ist ein kurz-wirksames Somatostatin-Analogon, welches die intestinale Motilität und den Wasser- und Elektrolyttransport verringert. Es ist für die symptomatische Behandlung von Diarrhöen bei endokrin aktiven Tumoren zugelassen, nicht jedoch für Chemotherapie-induzierte Diarrhö im Allgemeinen.
Eine therapierefraktäre Diarrhö erfordert eine Kombinationstherapie. Zusätzlich zu hochdosiertem Loperamid und dem Elektrolyt- und Flüssigkeitsausgleich wird noch eines der folgenden Arzneimittel eingesetzt:
- Octreotid (100 µg bis maximal 500 μg, subkutan, dreimal täglich, Off-Label-Use)
- Codein (15 mg bis 60 mg, maximal viermal täglich, Off-Label-Use)
- Budesonid (9 mg einmal täglich, Off-Label-Use)
- Racecadotril (100 mg dreimal täglich)
- orale Aminoglycoside (Off-Label-Use)
- Tinctura opii (0,6 ml bis 1,2 ml, oral, dreimal täglich)
Am wichtigsten ist jedoch der Ausgleich vom Wasser- und Elektrolytverlust (siehe Kasten „Basismaßnahme orale Rehydratation“). Die Patienten müssen meist stationär aufgenommen und eine intravenöse Rehydrierung muss durchgeführt werden. Bis zum Abklingen der Symptome wird die Chemotherapie ausgesetzt, und bei den folgenden Zyklen sollte die Dosis reduziert werden.
Diarrhö unter Psychopharmaka
Auch einige Psychopharmaka können als unerwünschte Wirkung eine Diarrhö verursachen. Neben Lithium und Carbamazepin sind dies vor allem die selektiven Serotonin-Reuptake-Inhibitoren (SSRI). Durch die Hemmung der Serotonin-Rückaufnahme in die Nervenzellen des Gehirns steht es länger im synaptischen Spalt zur Verfügung. Dies führt nach mehreren Wochen zu einem stimmungsaufhellenden Effekt. Allerdings bleibt die Wirkung der SSRI nicht auf die präsynaptischen 5-HT-Rezeptoren (Serotonin-Rezeptoren) im Gehirn beschränkt. Serotonin ist in besonderem Maße an der Modulation der gastrointestinalen Motilität, Sekretion und Sensibilität beteiligt. Als sehr häufige unerwünschte Arzneimittelwirkung der SSRI (Citalopram, Escitalopram, Fluoxetin, Fluvoxamin, Paroxetin, Sertralin) findet man in der Fachinformation Diarrhö sowie Obstipation. Oftmals handelt es sich hierbei um dosisabhängige UAW, welche beispielsweise erst bei Aufdosierung des SSRI auftreten. Patienten, die unter selektiven Serotonin-Reuptake-Inhibitoren schwere Durchfälle entwickeln, sollen keinesfalls selbstständig die Medikation absetzen. Vielmehr ist eine vorübergehende symptomatische Therapie mit Elektrolytlösungen und Loperamid angezeigt, bis vom Facharzt eine Anpassung der antidepressiven Therapie durchgeführt wird.
Basismaßnahme orale Rehydratation
Prinzipiell ist es bei einer Diarrhö wichtig, einen starken Flüssigkeits- und Elektrolytverlust zu verhindern. Insbesondere Säuglinge und ältere Patienten sind gefährdet. Mit oralen Rehydratationslösungen können Komplikationen wie Exsikkose, Hypotonie, Nierenversagen und somit auch Todesfälle verhindert werden. Die Flüssigkeits- und Elektrolytsubstitution sollte in Form einer oralen Rehydrierung mit einer Glucose-basierten Elektrolytlösung erfolgen. Die Weltgesundheitsorganisation (WHO) empfiehlt eine Salz- und Glucose-Trinklösung (orale Rehydratationslösung, WHO-Trinklösung, WHO-Oral Rehydration Solution, WHO-ORS) mit einer Osmolarität von 245 mOsm/l und folgender Zusammensetzung:
- Glucose 13,5 g/l,
- Natriumchlorid 2,6 g/l,
- Kaliumchlorid 1,5 g/l und
- Natriumcitrat 2,9 g/l.
In dieser oralen Rehydratationslösung (z. B. Saltadol®)ist das Verhältnis von Natrium zu Glucose so optimiert, dass eine maximale Natriumresorption und damit Wasseraufnahme erreicht wird. Daher sollte die Rehydratationslösung in der vorgeschriebenen Verdünnung in Wasser und nicht zusammen mit anderen Getränken (z. B. Milch, Limonade) verabreicht werden. Viele Elektrolytpräparate (z. B. Oralpädon®, Elotrans®) sind in Anlehnung an die Maßgaben der WHO zusammengesetzt und in ihrer Zucker- und Mineralstoffzusammensetzung sehr ausgewogen.
(nach [17])
Diarrhö unter Metformin
Metformin führt bei 10 bis 53% der Patienten zu einer Diarrhö, vermutlich ausgelöst durch serotonerge Effekte oder eine Beeinflussung des Serotonin-Transports. Die Folge kann eine Malabsorption sein. Daher ist es wichtig, dass die Patienten zunächst mit einer niedrigeren Dosis (500 mg bis 850 mg Metformin, zwei- bis dreimal täglich) starten und diese frühestens nach zehn Tagen gesteigert wird. Auch der Hinweis, die Tabletten während oder nach einer Mahlzeit einzunehmen, kann die gastrointestinale Verträglichkeit verbessern. Nicht selten kommt es dennoch vor, dass Patienten zum Beispiel bei der Umstellung auf ein anderes Metformin-Generikum mit Diarrhö reagieren. Generika müssen üblicherweise zu Blutspiegeln zwischen 80 und 125% des Referenzproduktes führen. Es könnte also sein, dass Patienten aus einem Generikum mehr Wirkstoff resorbieren als aus einem anderen Generikum. Auch die Hilfsstoffe können sich unterscheiden und bei empfindlichen Patienten unerwünschte Wirkungen verursachen. Eine symptomatische antidiarrhoische Therapie ist hier wenig zielführend. Oftmals sichert ein Wechsel auf das bisherige Generikum die Adhärenz bei der Metformin-Therapie und beseitigt wirksam die unerwünschte Arzneimittelwirkung.
Hilfsstoffe als Auslöser
Auch Hilfsstoffe kommen als Auslöser für Durchfall infrage. So wird von Menschen mit Lactose-Intoleranz in der Apotheke häufig ein Lactose-freies Präparat verlangt. In Nordeuropa sind 5 bis 20% der Bevölkerung von einer Lactose-Intoleranz betroffen. Bei ihnen ist die Aktivität der Lactase so stark vermindert, dass der Konsum von Lactose-haltigen Produkten zu Durchfall, Übelkeit, Bauchschmerzen und Blähungen führt. Das Disaccharid Lactose wird bei den Betroffenen erst in tieferen Darmabschnitten von Bakterien vergoren, statt im Jejunum von der Lactase gespalten zu werden. Dennoch vertragen viele Menschen mit Lactose-Intoleranz Mengen von 5 bis 12 g Lactose als Einzeldosis. Mit den meisten Arzneimitteln werden nicht mehr als 2 g Lactose pro Tag aufgenommen. Dennoch kann das Wissen um die enthaltene Lactose die Adhärenz der Patienten negativ beeinflussen. Folglich sollte bei empfindlichen Personen auf Lactose-freie Arzneimittel ausgewichen werden, sofern dies möglich ist.
Auch Zuckeralkohol wie Sorbitol, Mannitol oder Maltitol können eine leicht abführende Wirkung haben. Sind solche Zuckeralkohole enthalten, so muss dies gemäß europäischem Arzneibuch auch in der Gebrauchsinformation beispielsweise unter „4.4. Besondere Warnhinweise und Vorsichtsmaßnahmen“ aufgeführt werden. Der Konsum der Zuckeralkohole ist auch für Menschen mit Fructose-Intoleranz problematisch und kann die gastrointestinalen Beschwerden verschlimmern. Besonders bei der Abgabe von Lutschpastillen sollte daher sicherheitshalber darauf hingewiesen werden, wenn diese bei übermäßigem Verzehr abführend wirken können.
Auf einen Blick
- Durchfall ist ein Ungleichgewicht zwischen Sekretion und Resorption im Darm.
- Eine Antibiotika-assoziierte Diarrhö tritt bei bis zu 25% der Patienten während oder nach einer Therapie meist mit einem Breitspektrum-Antibiotikum auf.
- Präventiv und kurativ können bei der Antibiotika-assoziierten Diarrhö Saccharomyces-boulardii-Präparate eingesetzt werden.
- Psychopharmaka, die die Serotonin-Wiederaufnahme hemmen, können als unerwünschte Wirkung eine Diarrhö verursachen, da Serotonin an der Modulation der gastrointestinalen Motilität, Sekretion und Sensibilität beteiligt ist.
- Um eine Diarrhö unter Metformin zu vermeiden, sollte mit einer niedrigeren Dosis begonnen werden, die nur langsam erhöht wird.
- Auch Hilfsstoffe wie Lactose oder Zuckeralkohol (Sorbitol, Mannitol oder Maltitol) können Durchfall auslösen.
- Bei einer Diarrhö sollte ein starker Flüssigkeits- und Elektrolytverlust verhindert werden. Hierfür stehen Glucose-Elektrolyt-Lösungen zur Verfügung.
Diarrhö durch Überdosierung
Überdosierungen können ebenfalls eine Ursache für Durchfall sein. So wurde in einer Studie mit 359 Patienten bei 15 Personen (4,2%) als Grund für eine chronische Diarrhö eine Überdosierung mit Magnesium identifiziert. Magnesium ist ein Cofaktor für mehr als 300 Enzymsysteme und beispielsweise für die Energieproduktion unerlässlich. Magnesium-Mangel kann symptomlos sein oder mit Beschwerden wie Muskelkrämpfen, Zittern, Arrhythmien oder Depressionen assoziiert sein. Bei Magnesium-Präparaten, die als Arzneimittel zugelassen sind, wird eine Supplementierung von bis zu 350 mg Magnesium pro Tag als sicher erachtet. In den Fachinformationen wird darauf hingewiesen, dass es bei hoher Dosis zu weichen Stühlen oder Durchfällen kommen kann, die jedoch durch die Reduktion der Tagesdosis beherrscht werden können. Eine Diarrhö, die unter Magnesium-Präparaten auftritt, ist ein erstes Zeichen für eine Überdosis. Dann sollte auf jeden Fall das Supplement vorübergehend reduziert oder abgesetzt werden.
Ebenso kann die Überdosis eines Laxans zur Diarrhö führen. Gerade ältere Patienten haben häufig Probleme mit Obstipation und greifen dann zu einem Abführmittel. Individuell dosierbare Arzneiformen wie Tropfen mit Natriumpicosulfat werden dann bisweilen überdosiert, in der Erwartung „viel hilft viel“. Oder es werden mehrere Laxanzien miteinander kombiniert. Die dadurch ausgelöste Diarrhö führt dann jedoch zu einer mehrtägigen Stuhlgangpause, bis sich der Enddarm wieder entsprechend gefüllt hat. Häufig fehlt das Verständnis für diese Stuhlgangpause, und die Patienten fühlen sich wieder verstopft. Folglich greifen sie erneut nach dem Laxans. Hier ist Aufklärung notwendig. Zur Regulierung des Stuhlgangs eignen sich hier oftmals besser Präparate, die beispielsweise Flohsamenschalen enthalten. Diese sind auch für Patienten mit Reizdarmsyndrom, die unter wechselnden Durchfällen und Verstopfungen leiden, gut geeignet.
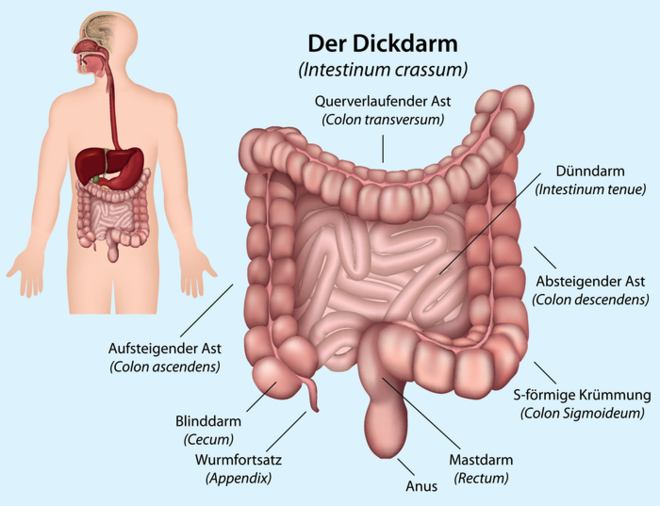
Der Darm als „Tatort“
Der gesamte Darm reicht vom Magen bis zum After. Am Magenausgang beginnt der Dünndarm. Er ist 3 bis 5 Meter lang und besteht aus Zwölffingerdarm (Duodenum), Leerdarm (Jejunum) und Krummdarm (Ileum). In ihm werden mithilfe von Enzymen die Nahrungsbestandteile zerlegt. Der Dünndarm geht in den 1 bis 1,5 Meter langen Dickdarm über, der aus Blinddarm mit Wurmfortsatz (Appendix), Grimmdarm (Colon) und dem Mastdarm (Rektum) besteht und mit dem Analkanal am After endet. Im Dickdarm wird dem flüssigen Nahrungsbrei Wasser entzogen und der Inhalt zu Stuhl eingedickt. Der Stuhl wird durch die Muskulatur durchmischt, in wellenförmigen Bewegungen weitertransportiert und im Enddarm (Mastdarm) vorübergehend gesammelt, bis Dehnungsrezeptoren in der Darmwand dem Gehirn das Bedürfnis zur Ausscheidung melden. Die tägliche Stuhlmenge hängt von der Ernährung ab. Im Durchschnitt scheidet der Mensch 100 bis 200 g Stuhl pro Tag aus. Fasten und ballaststoffarme Ernährung reduzieren die Menge, bei Zellulose-reicher Ernährung kann sie bis 1000 g pro Tag betragen. Wie oft der Darm entleert wird, ist individuell sehr unterschiedlich. Stuhlgang mehrmals am Tag kann ebenso normal sein wie nur einmal alle paar Tage. Durch eine Defäkation wird normalerweise vor allem der Mastdarm entleert. Wenn es jedoch durch übermäßige Laxanzien-Einnahme auch zu einer Entleerung eines Teils vom Dickdarm kommt, dauert es wieder mehrere Tage, bis Stuhl für eine Defäkation im Mastdarm zur Verfügung steht.
Fazit
Diarrhö kann viele Ursachen haben. Neben der oftmals viral bedingten Gastroenteritis kommen auch zahlreiche Arzneimittel als Auslöser infrage. Daher sollte beim Wunsch nach einem Antidiarrhoikum in der Apotheke immer abgeklärt werden, ob Arzneimittel, Nahrungsergänzungsmittel oder bestehende Grunderkrankungen die Ursache für die Diarrhö sein könnten. Nur dann kann die passende Empfehlung gelingen. |
Literatur
[1] Arbeitshilfe: Anwendungsbeispiel Durchfall. Revisionsstand: 2016, Informationen der Bundesapothekerkammer (BAK), www.abda.de/fileadmin/assets/Praktische_Hilfen/Leitlinien/Selbstmedikation/AWB_SM_Durchfall.pdf, Abruf 4. August 2019
[2] Informationen und Materialien (Mousepad) der Bundesapothekerkammer (BAK) für ein Informations- und Beratungsgespräch in der Selbstmedikation, www.abda.de
[3] Fachinformationen der Hersteller
[4] NICE – National Institute for Health and Care Excellence. Diarrhoea and vomiting in children. Clinical guideline 2009;84
[5] Akute infektiöse Gastroenteritis im Säuglings-, Kindes- und Jugendalter. 2Sk-Leitlinie der Gesellschaft für Pädiatrische Gastroenterologie und Ernährung (GPGE), AWMF-Registernummer 068-003, gültig bis 2024
[6] Wanitschke R. Pathophysiologie arzneimittelbedingter Durchfälle. Pharmazie in unserer Zeit 1975;4(2):50-55
[7] Deepak P, Ehrenpreis ED. Diarrhea. Dis Mon 2011;57:490-510
[8] Weis S, Grimm M. Nosokomiale Diarrhö. Coloproctology 2011;33:393-403
[9] Supportive Therapie bei onkologischen Patientinnen – Langversion 1.1 2017. Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe), AWMF-Registernummer: 032/054OL, http://leitlinienprogramm-onkologie.de/Supportive-Therapie.95.0.html
[10] Tebbe JJ, Arnold R. Serotonin und Serotoninrezeptoren: Ziel neuer Therapieoption in der Gastroenterologie. Dtsch Arztebl 2004;101(14):A-936/B-778/C-759
[11] Eudralex Volume 3 Guideline on the investigation of bioavailability and bioequivalence CPMP/EWP/QWP/140/98 Rev. 1, www.gmp-navigator.com/guidelines/gmp-guideline/eudralex-volume-3-guideline-on-the-investigation-of-bioavailability-and-bioequivalence-cpmp-ewp-qwp-140-98-rev-1, Abruf 12. August 2019
[12] Fassio F, Facioni MS, Guagnini F. Lactose maldigestion, malabsorption, and intolerance: a comprehensive review with focus on current management and future perspectives. Nutrients 2018;10(11):pii:E1599
[13] Drug and Therapeutics Bulletin. Medicines, excipients, and dietary intolerances. BMJ 2017;358:j3468
[14] Fine KD, Santa Ana CA, Fordtran JS. Diagnosis of magnesium-induced diarrhea. N Engl J Med 1991;324(15):1012-1017
[15] Schwalfenberg GK, Genuis SJ. The importance of magnesium in clinical healthcare. Scientifica (Cairo) 2017:4179326
[16] Roerig JL, Steffen KJ, Mitchell JE, Zunker C. Laxative abuse: epidemiology, diagnosis and management. Drugs 2010;70(12):1487-1503
[17] Oral Rehydration Salts – Production of the new ORS. Department of Child and Adolescent Health and Development (CAH) World Health Organization. https://apps.who.int/iris/bitstream/handle/10665/69227/WHO_FCH_CAH_06.1.pdf?sequence=1






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.