
- DAZ.online
- DAZ / AZ
- DAZ 40/2019
- Narben – Haut zweiter ...
Beratung
Narben – Haut zweiter Wahl
Bleibende Folgen tiefer gehender Verletzungen oder Operationen
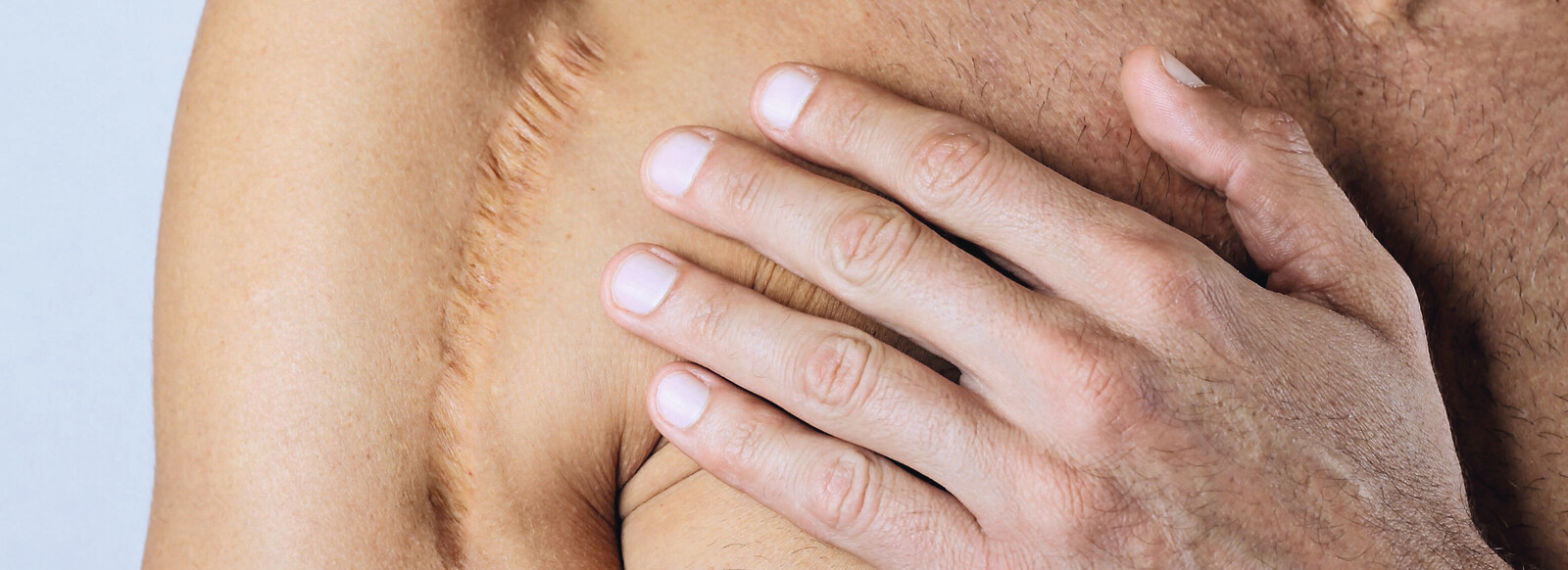
Eine Narbe (lateinisch Cicatrix) entsteht bei der physiologischen Wundheilung, wenn tiefere Hautschichten verletzt werden. Werden beispielsweise durch eine Schürfwunde oder einen kleinen Schnitt nur die oberen Schichten der Epidermis verletzt, kann die unversehrte Basalschicht (Stratum basale) neue Hautzellen produzieren, die den Defekt von unten nach oben auffüllen. Dieses neue Gewebe unterscheidet sich nicht von dem ursprünglichen und erfüllt die gleichen Funktionen. Dringt die Verletzung jedoch bis in die Lederhaut (Dermis) oder tiefer ein, kann die Haut nur noch unter Narbenbildung ausgebessert werden. Dabei werden die zerstörten Hautzellen durch unelastisches Bindegewebe ersetzt. Dieses unterscheidet sich vom umgebenden Zellverband. Bei dieser reparativen Wundheilung gibt es zwei Formen. Sind die Wundränder glatt und liegen dicht aneinander, erfolgt eine primäre Wundheilung, wenn keine Komplikationen wie beispielsweise eine Infektion, Wundheilungsstörungen oder eingedrungene Fremdkörper vorliegen. Die Narbe ist dann strichförmig und oft fast unsichtbar. Eine sekundäre Wundheilung tritt auf, wenn ein Gewebsverlust stattgefunden hat, die Wundränder unregelmäßig sind oder auseinanderklaffen oder Komplikationen auftreten. Hier wird ausgedehntes Narbengewebe gebildet.
Jede Wundheilung verläuft in drei Phasen:
In der Reinigungs- oder Entzündungsphase werden eingedrungene Keime und kleine Fremdkörper durch die Blutung herausgespült. Danach verkleben Thrombozyten die Wunde, und unter Aktivierung des Gerinnungssystems wird ein Fibrinnetz gebildet, das die Wunde mit festem Pfropf verschließt. Das Immunsystem wird aktiviert. Es tötet Mikroorganismen ab und stimuliert den Heilungsprozess.
Nach einigen Tagen beginnt die Granulations- oder Proliferationsphase. Bindegewebszellen füllen die Wunde auf, Kapillaren wachsen ein und versorgen das neue Gewebe mit Sauerstoff und Nährstoffen. Kollagen zur Festigung des Gewebes wird produziert.
In der Epithelisierungsphase bildet sich durch eingewanderte Zellen eine stabile Epithelschicht über dem Wundbereich. Das darunterliegende Gewebe wird nach und nach zu Narbengewebe, das aus Kollagen-haltigen Bindegewebsfasern besteht, umgebaut. Dieser Umbau kann Monate bis Jahre dauern. Eine frische Narbe ist rötlich, ältere Narben sind meist blass, weil die Zahl der Blutgefäße abnimmt. Außerdem fehlen dem Ersatzgewebe Pigmente und Hautanhangsgebilde wie Haare, Talg- und Schweißdrüsen. Während in intakter Haut die Fasern elastisch verflochten sind, sind im Narbengewebe Kollagenfasern parallel angeordnet und daher nicht so beweglich und belastbar. Auch kann Narbengewebe Feuchtigkeit nicht so gut speichern. Vor allem durch sekundäre Wundheilung entstandene Narben sind meist deutlich sichtbar.
Einteilung der Narben
Bei allen Narben handelt es sich um gutartige Vermehrung von Bindegewebe. Behandlungsbedürftig werden sie erst, wenn Symptome wie Juckreiz oder Schmerz auftreten, es zu funktionellen Beeinträchtigungen kommt oder wenn sich der Patient aus ästhetischen Gründen beeinträchtigt fühlt.
Physiologische Narben verursachen nach vollständiger Ausreifung meist keine Beschwerden. In der Phase des Heilungsprozesses spricht man von einer unreifen Narbe. Das Gewebe ist meist gerötet und leicht erhaben, es kann eventuell jucken oder selten schmerzen. Ist die Narbe nach einigen Monaten bis einem Jahr vollständig ausgeheilt, wird sie als reife Narbe bezeichnet. Reife Narben sind weich, flach, blass und schmerzlos. Da sie kein Pigment enthalten, sollten sie grundsätzlich auch nach längerer Zeit gut vor der Sonne geschützt werden.
Hypertrophe Narben sind wulstartig über das umgebende Hautniveau erhaben und rötlich. Sie sind immer auf den Bereich der ursprünglichen Wunde begrenzt. Die Narbe wächst meist in den ersten fünf bis sechs Wochen beschleunigt. Bis zur verzögerten Reifung vergehen ungefähr zwei Jahre. Dann sehen sie häufig einer Kordel ähnlich. In Einzelfällen kann es zu einer spontanen Rückbildung kommen. Oft entstehen hypertrophe Narben bei verzögerter Wundheilung oder durch mangelnde Ruhigstellung in den ersten Phasen der Wundheilung. Bei lang anhaltenden entzündlichen Hauterkrankungen wie schwerer Akne ist das Risiko ebenfalls erhöht. Ebenso in Körperbereichen mit erhöhter Hautspannung: die vordere Brust und der Schulterbereich, einschließlich des oberen Rückens. Auch am Ohr ist wegen der Knorpel die Wahrscheinlichkeit für übermäßiges Narbengewebe hoch.
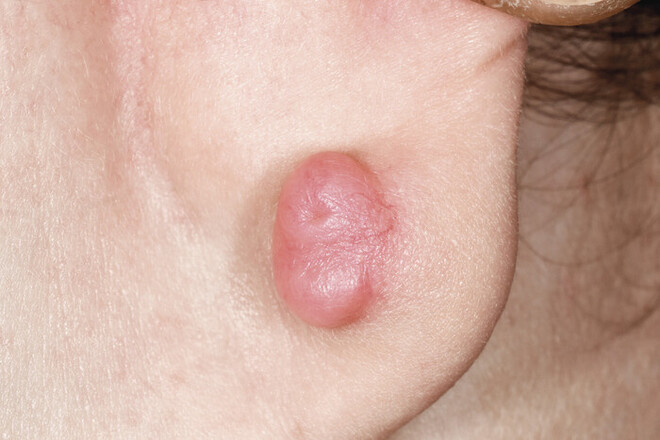
Keloide sind ebenfalls erhöhte Wucherungen, doch sie wachsen über den Rand der Wunde hinaus und bilden oft lippenförmige Stränge. Sie sind blassrot bis tiefrot und hart und verursachen oft Druck- oder Spannungsschmerzen und Juckreiz. Viele Keloide sind berührungsempfindlich. Sie wachsen über mehrere Jahre (Abb. 1). Man nimmt an, dass eine genetische Veranlagung zur Ausbildung von Keloiden besteht. Je stärker die Haut pigmentiert ist, desto größer ist die Wahrscheinlichkeit, dass sich ein Keloid entwickelt. Und auch während der Pubertät und in der Schwangerschaft ist das Risiko erhöht, weswegen man vermutet, dass Hormone einen Einfluss auf das überschießende Wachstum haben.
Abb. 1: Keloide überschreiten die Grenze der ursprünglichen Wunde und wachsen über mehrere Jahre immer weiter. Sie sind derb, wulstig, stark gerötet und verursachen häufig Juckreiz oder Druckschmerzen. Hier eine Narbenbildung nach dem Piercing am Ohr eines 14-jährigen Mädchens.
Die Gründe für das Wuchern von Narbengewebe sind noch nicht vollständig bekannt. Man vermutet, dass es durch verlängerte Entzündungsvorgänge zu einem Ungleichgewicht zwischen proinflammatorischen Faktoren, die Fibroblasten stimulieren (z. B. Transforming Growth Factor β1 (= TGF-β1), TGF-β2), und antiproliferativen Faktoren (z. B. TGF-β3 und Matrix-Metalloproteasen) kommt.
Prävention von hypertrophen Narben und Keloiden
- Eine frische Narbe sollte möglichst wenig Druck, Zug oder Dehnung ausgesetzt sein, im Einzelfall sollte für eine bestimmte Zeit kein Sport getrieben werden, wenn dadurch die Narbe belastet wird.
- Keine einschnürende oder scheuernde Kleidung im Bereich der Wunde tragen.
- Frische Narben dürfen keiner UV-Strahlung ausgesetzt werden, also konsequenter Sonnenschutz durch Abdecken oder Sonnenschutzmittel mit hohem Lichtschutzfaktor, und kein Solariumbesuch.
- Starke Temperaturschwankungen beeinflussen die Vernarbung negativ, daher bei frischen Narben keine Sauna besuchen und große Kälte meiden.
- Wenn das frische Narbengewebe deutlich zu wachsen beginnt, sollte umgehend ein Dermatologe aufgesucht werden.
- Bei Vorliegen einer schwere Akne, beispielsweise Akne papulopustulosa oder Akne conglobata, sollte möglichst bald eine konsequente Therapie durch einen Hautarzt erfolgen, um atrophe Narben zu vermeiden.
- Durch frühzeitige Narbenpflege, sobald die Wunde ganz verschlossen und kein Schorf mehr vorhanden ist oder die Fäden gezogen sind und der Arzt es befürwortet, kann einer unschönen Narbe vorgebeugt werden.
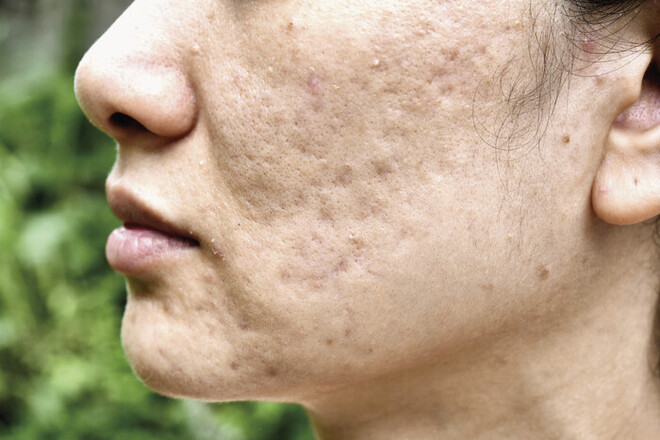
Atrophe Narben: Diese eingesunkenen Narben werden auch als Akne-Narben bezeichnet. Ursache ist eine anhaltende Entzündung in tieferen Hautschichten bei schwerer Akne, die Lederhaut und Unterhautfettgewebe zerstört und zu Substanzverlust führt (Abb. 2). Auch aufgekratzte, entzündete Windpocken-Pusteln können zu atrophen Narben führen.
Abb. 2: Atrophe, eingesunkene Narben entstehen bei länger bestehenden Entzündungsreaktionen in tieferen Schichten der Haut, die zu einem Substanzverlust führen.
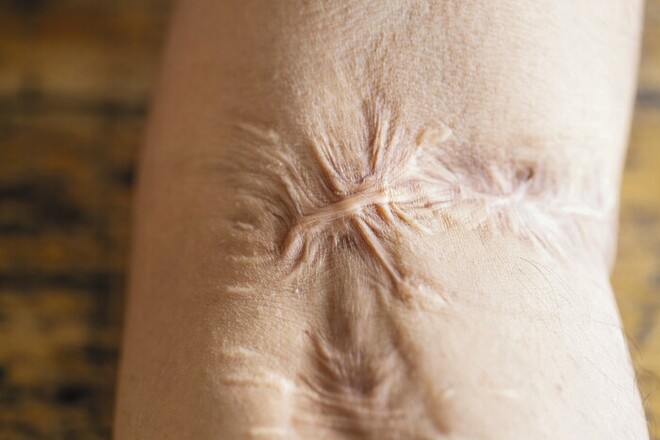
Verbrennungsnarben sind oft relativ großflächig (Abb. 3). Sie sind meist hypertrophe Narben, können aber auch Keloide bilden. Liegt die Narbe im Bereich von Gelenken, können Narbenkontrakturen (zusammengezogenes, verkürztes Narbengewebe) Bewegungseinschränkungen verursachen. Verbrühungen verursachen ähnliche Narben.
Abb. 3: Verbrennungsnarben werden den hypertrophen Narben zugeordnet, können sich aber bei entsprechender Anlage und Lokalisation auch wie Keloide entwickeln.
Von pathologischen Narben spricht man, wenn Narben Schmerzen, Juckreiz, Berührungsempfindlichkeit oder Bewegungseinschränkungen verursachen oder wegen ihres unschönen Aussehens psychische Probleme auftreten. Im Gegensatz zur Behandlung rein ästhetisch störender Narben ist die Therapie pathologischer Narben in bestimmten Fällen eine Kassenleistung.
Präparate zur Narbenbehandlung und -prophylaxe für die Selbstmedikation
Die Leitlinie zur Therapie pathologischer Narben weist darauf hin, dass es derzeit keine Therapie der ersten Wahl zur Narbenbehandlung gibt, da keine der Methoden in allen Fällen Narben reduzieren bzw. die kosmetische Situation verbessern kann. Bei jeder Narbe müssen zahlreiche individuelle Faktoren, wie Alter und Art der Narbe, Lokalisation, genetische Veranlagung, Alter und Gesundheitszustand des Patienten, bei der Auswahl der Therapie berücksichtigt werden, so dass es keine standardisierte Methode gibt. Oft ist eine Kombination verschiedener Therapieoptionen notwendig.
Silikon
Nationale und internationale Leitlinien geben eine Empfehlung für Gele, Folien oder Pflaster mit Silikon zur Vorbeugung von hypertrophen Narben und Keloiden sowie zur Erstlinien-Behandlung von überschießenden Narben und kleinen Keloiden – Beispiele für Produkte, die im Rahmen der Selbstmedikation zur Verfügung stehen, zeigt Tabelle 1. Wahrscheinlich wirken sie durch Okklusion und verringern den transepidermalen Flüssigkeitsverlust, wodurch es zu einer Durchfeuchtung insbesondere des Stratum corneums kommen soll. Dadurch bleibt das Narbengewebe geschmeidig, und Juckreiz wird verringert. Für die Behandlung muss man Geduld mitbringen, die Hersteller empfehlen je nach Produkt drei bis sechs Monate, erste Verbesserungen sind nach drei bis vier Wochen erkennbar. Sollte nach zwei bis drei Monaten keinerlei Besserung eingetreten sein, ist ein Therapiewechsel sinnvoll. Silikon-haltige Produkte sind in der Regel Medizinprodukte, die von den Krankenkassen nicht erstattet werden.
Produkte | weitere Inhaltsstoffe und Anwendungshinweise |
|---|---|
Silikon-Gele | |
Bepanthen® Narben-Gel mit Massage-Roller | zusätzlich Dexpanthenol zweimal täglich, mindestens zwei Monate einen Monat nach Wundverschluss nur das Narben-Gel anwenden, ab dem zweiten Monat den Roller zur Massage |
Dermatix® Ultra Gel | zweimal täglich, mindestens zwei Monate |
Kelo-cote® Silikon Narbengel | zusätzlich Siliciumdioxid zweimal täglich, mindestens 60 bis 90 Tage |
Kelo-cote® UV Silikon Narbengel LSF 30 | zusätzlich Siliciumdioxid und Lichtschutzfaktor zweimal täglich, mindestens 60 bis 90 Tage, 30 Minuten vor Sonnenexposition auftragen |
ScarSil® Silikon Narben-Gel | zusätzlich Ascorbinsäure, Emuöl, Haifischleberöl zwei- bis dreimal täglich, mindestens zwei bis drei Monate |
Silikonspray | |
Kelo-cote® Silikon Narbenspray | zusätzlich Siliciumdioxid zweimal täglich, mindestens 60 bis 90 Tage Achtung: leicht entzündbar |
Silikon-Stift | |
Pro-Sil® Silikondrehstift | zweimal täglich, mindestens zwei bis drei Monate |
Pro-Sil® Sport Narbenpflegestift LSF 15 | zusätzlich Lichtschutzfaktor zweimal täglich, mindestens zwei bis drei Monate |
Prosil® Kinder Narbenpflegestift | zusätzlich Glitzer zweimal täglich, mindestens zwei bis drei Monate |
Silikon-Folie oder -Pflaster | |
Hansaplast® med Narben Reduktion Pflaster | eine Größe, zuschneidbar, für große Narben mehrere Pflaster nebeneinander aufkleben |
Juzo® Scar Pad | verschiedene Größen und Dicken, zuschneidbar, auch in Kombination mit Kompressionsbehandlung |
Juzo® Silon-Tex | medizinische Silikonschicht auf textilem Trägermaterial, wird in entsprechende Kompressionsprodukte eingenäht und sorgt für dauerhafte Okklusion der Narbe, Einsatz am ganzen Körper möglich |
Scar FX® Silikon Pflaster | rechteckige, transparente Pflaster in verschiedenen Größen, spezielle Formen für Narben an der weiblichen Brust |
Scar FX® Textil | textilbeschichtetes Silikonpflaster, zuschneidbar, besonders geeignet zur Anwendung unter Kompressionsbekleidung |
Silikongele werden zwei- bis dreimal täglich sehr dünn aufgetragen. Schwere Nebenwirkungen sind nicht zu erwarten, selten treten leichte Rötungen oder Juckreiz auf. Gele sind gut für Gelenke, ungleichmäßig geformte Körperstellen und kleinere Narben geeignet. Silikongele dürfen nicht auf Schleimhäuten, offenen Wunden oder geschädigter Haut angewendet werden. Bei Kontakt mit den Augen muss mit reichlich Wasser gespült werden. Die Gele können Flecken auf der Kleidung hinterlassen, solange sie noch feucht sind, also unbedingt bis zur Filmbildung trocknen lassen. Sie sind für Kinder geeignet.
Silikonpflaster oder -folien sollten mindestens 12, besser 24 Stunden auf der Haut verbleiben und mindestens alle 24 Stunden gewechselt werden. Varianten mit Textilbeschichtung eignen sich besonders gut für die Kombination mit einer Kompressionstherapie. Pflaster werden in unterschiedlichen Größen und Formen angeboten, beispielsweise gibt es spezielle Formen für Narben an der weiblichen
Brust. Folien und manche Pflaster können entsprechend der Größe der Narbe zugeschnitten werden.
Silikonsprays sind besonders gut für Gelenke, Körperbeugungen, behaarten Bereiche und großflächige sowie berührungsempfindliche Narben, z. B. Verbrennungsnarben, geeignet. Der Film wird besonders dünn und trocknet schnell. Vorteilhaft ist, dass man keine schmierigen und klebrigen Finger bekommt. Allerdings muss sehr gut darauf geachtet werden, dass die Narbe gleichmäßig besprüht wird und keine Lücken entstehen. Anwendung zwei- bis dreimal täglich.
Auch Silikonstifte hinterlassen einen sehr dünnen, schnell trocknenden Film auf der Narbe und ermöglichen eine saubere Anwendung. Man wendet den Stift zwei- bis dreimal täglich an und streicht dabei immer zweimal über die gesamte Narbe.
Zwiebelextrakt
Produkte, die Zwiebelextrakt (Extractum cepae) enthalten, werden ebenfalls von den Leitlinien zur Prophylaxe hypertropher Narben und Keloide und zur Therapie aktiver hypertropher Narben empfohlen, Beispiele siehe Tabelle 2. Extractum cepae wirkt entzündungshemmend, bakterizid und hemmend auf die Fibroblastenproliferation. Einige der Präparate sind als Arzneimittel zugelassen. Die Produkte müssen ein- bis dreimal täglich über drei bis sechs Monate aufgetragen werden, am besten mit leichter Massage des Narbengewebes. Von Contractubex® gibt es zusätzlich ein Intensivpatch für die Nacht, das die Wirkung des Zwiebelextraktes mit dem Okklusionseffekt kombiniert.
Produkt | weitere Inhaltsstoffe und Anwendungshinweise |
|---|---|
Contractubex® Gel |
|
Contractubex® Intensivpatch |
|
Narbengel Dr Mann® |
|
Narbengel Wala® |
|
Tetesept® Narbengel |
|
Kosmetika zur Narbenpflege
Kosmetikprodukte wie Agiskin® Narbenpflege Gel, Care® Narbenpflege Emulsion, Epitheliale A.H. Duo Massage Gel-Öl, Dermasence® BarrioPro Wund- und Narbenpflegeemulsion, Kelofibrase® Sandoz Creme oder Scar Öl Narben Massage® enthalten beispielsweise Hyaluronsäure, Harnstoff, Allantoin, Aloe vera, Junghafer-Extrakt und pflanzliche Öle wie Jojobawachs. Sie sollen die Narbe geschmeidiger machen. Eine Wirkung ist bisher nicht belegt.
Massage
Zusätzlich kann eine regelmäßige, sanfte Massage des Narbengewebes zur Vorbeugung und Behandlung beitragen. Man beginnt frühestens vier Wochen nach dem Wundverschluss. Am besten wird zweimal täglich vor dem Auftragen des Silikonpräparates massiert oder beim Auftragen eines Produktes mit Zwiebelextrakt wird morgens und abends solange massiert, bis das Produkt eingezogen ist. Die Massage wirkt durchblutungsfördernd, sie lockert das Gewebe auf und fördert den Abbau von überschüssigem Kollagen. Bei größeren Wunden oder alten Narben kann ein Physiotherapeut durch Bindegewebsmassage Verklebungen im Narbengewebe lösen und die Durchblutung verbessern.
Therapeutische Maßnahmen zur Behandlung von hypertrophen Narben und Keloiden
Kompressionsbehandlung
Drucktherapie vermindert die Durchblutung in den Kapillaren und beschleunigt die Kollagenreifung. Dadurch wird der Bildung einer überschießenden Narbe vorgebeugt, und bereits wuchernde Narben werden abgeflacht. Besonders häufig wird die Drucktherapie prophylaktisch bei großflächigen Verbrennungsnarben eingesetzt.
Dabei sollte die Druckbehandlung möglichst frühzeitig erfolgen, mit dem Abschluss der Reepithelialisierung oder bei Veranlagung zu pathologischen Narben auch schon präventiv. Die Druckbehandlung kann bei frischen Verbrennungsnarben und bei kleinen Kindern gut wirksam sein. Sie bewirkt, dass das Narbengewebe weicher und glatter wird.
Die Leitlinie empfiehlt die Behandlung großflächiger hypertropher Narben und Keloide durch Bandagen oder maßgefertigte Kompressionsbekleidung. Der erforderliche Druck beträgt 20 bis 30 mmHg (entsprechend Kompressionsklasse II) und sollte über den ganzen Tag aufrechterhalten werden. Beispiele für Produktreihen von Narbenkompressionsbekleidung sind Jobskin® von Triconmed und Juzo® ScarComfort. Nebenwirkungen wie Schwitzen, Schwellungen und Ekzeme treten wie bei jeder Drucktherapie auf. Die Kompressionstherapie kann zur Verbesserung des Ergebnisses mit einer Okklusionsbehandlung mit Silikonpflastern oder -folien kombiniert werden.
Glucocorticoide
Die Injektion von Glucocorticoiden in das Narbengewebe ist eine gut untersuchte Methode, um das überschießende Wachstum zu reduzieren. Am häufigsten wird Triamcinolonacetonid als Kristallsuspension (Volon® A) eingesetzt. Glucocorticoide vermindern die Kollagensynthese und hemmen die Proliferation der Fibroblasten. Zudem wirken sie antiphlogistisch. Entsprechend ist die Wirkung am besten bei aktiven, also noch hellroten Narben und dem Auftreten von Juckreiz und Schmerzen. Die Leitlinien empfehlen auch eine Kombination von intraläsionalen Injektionen mit Kryotherapie. Ein Nachteil sind die schmerzhaften Injektionen. Eine topische Behandlung mit Glucocorticoiden ist dagegen nicht wirksam.
Kryotherapie
Bei der Vereisung mit flüssigem Stickstoff werden Zellen des Narbengewebes abgetötet. Die Therapie eignet sich vor allem für kleinflächige Narben. Im Anschluss an die Behandlung ist die Narbe gerötet, und es entsteht ein Ödem, etwas verzögert kann sich eine Blase bilden. Die Wunde schmerzt häufig, und es dauert einige Wochen bis zur Abheilung. Die Therapie wird einige Wochen nach vollständiger Abheilung bis zum gewünschten Ergebnis wiederholt. Um das relativ häufige Wiederauftreten von Wucherungen zu vermeiden, können nach der Vereisung Glucocorticoide in das Narbengewebe gespritzt werden.
Chirurgische Narbenkorrektur
Ein chirurgischer Eingriff sollte, wenn keine Funktionseinschränkungen vorliegen, erst durchgeführt werden, wenn die Narbe mindestens zwölf Monate alt ist. Eine Operation ist unbedingt nötig, wenn eine Narbe unter Zugspannung steht oder eine Narbenkontraktur mit Bewegungseinschränkungen vorliegt. Auch wenn kleine hypertrophe Narben durch gestörte Wundheilung entstanden sind, wird eine Operation empfohlen. In anderen Fällen sollte zunächst eine konservative Therapie versucht werden, da die frische Operationsnarbe oft wieder wächst. Gegen das Auftreten von Rezidiven kann im Anschluss an die Operation eines Keloids mit anderen Verfahren wie der Injektion von Glucocorticoiden, Druckbehandlung, Bestrahlung oder Kryotherapie behandelt werden.
Lasertherapie
Nicht mehr aktives hypertrophes Narbengewebe kann mithilfe von Lasern (CO2-Laser oder Erbium Yttrium-Aluminium-Granat-Laser, Er:YAG-Laser) abgetragen werden (Ablation). Nach der Therapie dauert die Abheilung unter Bildung von Krusten, nässenden Stellen und Erythemen einige Zeit. Bei Keloiden ist das Risiko für Rezidive deutlich erhöht, weswegen die Leitlinie zur Therapie pathologischer Narben eine Monotherapie nicht empfiehlt, in Einzelfällen ist eine Kombination mit Anschlusstherapie (Glucocorticoid-Injektion, Druckbehandlung, Bestrahlung oder Kryotherapie) möglich.
Ein Farbstofflaser kann zur Erythemreduktion bei noch frischen, stark durchbluteten Narben eingesetzt werden. Hierbei werden selektiv Kapillaren im Narbengewebe zerstört und damit die Durchblutung reduziert.
Bestrahlung
Durch Bestrahlung pathologischer Narben wird zum einen die Zellneubildung gehemmt, zum anderen wirkt ionisierende Strahlung antientzündlich. So kann eine adäquate Strahlendosis zu einem Gleichgewicht zwischen Narbenbildung und exzessivem Zellwachstum führen, ohne die Wundheilung zu verzögern. Daher wird Bestrahlung als Anschlusstherapie nach operativer Entfernung von Keloiden eingesetzt.
Weitere Therapieoptionen
Für die Therapie mit Botulinumtoxin, 5-Fluorouracil, Bleomycin oder Interferon gibt es bisher keine ausreichenden Belege zur Wirksamkeit. |
Literatur
Gauglitz GG. Management of keloids and hypertrophic scars: current and emerging options. Clin Cosmet Investig Dermatol 2013;6:103-114, doi: 10.2147/CCID.S35252
Gold MH, Berman B et al. Updated international clinical recommendations on scar management: part 1- evaluating the evidence. Dermatol Surg 2014;40(8):817-824, doi: 10.1111/dsu.0000000000000049
Gold MH, Berman B et al. Updated international clinical recommendations on scar management: part 2 - algorithms for scar prevention and treatment. Dermatol Surg 2014;40(8):825-831, doi: 10.1111/dsu.0000000000000050
Meseci E. Assessment of topical corticosteroid ointment on postcesarean scars prevention: A prospective clinical trial. Pak J Med Sci 2019;35(2):309-314, doi: 10.12669/pjms.35.2.553
Mikolaszek B, Jamrógiewicz M. Physical and Mechanical Evaluation of Silicone-Based Double-Layer Adhesive Patch Intended for Keloids and Scar Treatment Therapy. Polymers (Basel) 2016;22;8(11):398, doi: 10.3390/polym8110398
Nast A, Eming S et al. Therapie pathologischer Narben (hypertrophe Narben und Keloide). S1-Leitlinie der Deutschen Dermatologischen Gesellschaft (DDG), Stand April 2012, Gültigkeit verlängert bis 29. April 2017
Poetschke J, Gauglitz GG. Aktuelle Optionen zur Behandlung pathologischer Narben. J Dtsch Dermatol Ges 2016;14(5):467-478, doi.org/10.1111/ddg.13027_g
Produktinformationen der Hersteller, Stand August 2019
Rudzicka T. Narbenbehandlung. Klinik und Poliklinik für Dermatologie und Allergologie der LMU München, www.klinikum.uni-muenchen.de, Stand September 2019






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.