
- DAZ.online
- DAZ / AZ
- DAZ 1/2018
- Zerrieben zwischen ...
Schwerpunkt Digitalisierung
Zerrieben zwischen Digitalisierung und medizinischem Fortschritt?
Wie sich die Apotheker für eine digitale Zukunft rüsten können und sollten

Über die Zukunft der Arbeit im Kontext der Digitalisierung ist in letzter Zeit viel geschrieben und diskutiert worden. Begriffe wie „Industrie 4.0“ schwirren schemenhaft und oft ohne genauere Beschreibung durch den Raum. Der mittelfristige Wegfall von Millionen Arbeitsplätzen wird drohend zur Gewissheit erhoben. Einige Prognosen stellen gar den Wegfall von beinahe der Hälfte aller Stellen in den nächsten Jahrzehnten in Aussicht. Die Erfahrung mit all solchen Vorhersagen zeigt aber: Am Ende kommt es doch ganz anders.
Dennoch wäre es ein Fehler, auf alte Gewissheiten und Sicherheiten zu sehr zu vertrauen, gemäß dem Motto: „Es ist bisher noch immer gut gegangen.“ Eine dieser Gewissheiten war, dass vor allem Arbeitsplätze niedriger Qualifikationsstufen wegfallen bzw. der Automation anheimfallen. In der Apotheke waren dies Helferinnentätigkeiten im Zuge der Einführung von Kommissionierautomaten. Mit dem Fortschreiten der digitalen Möglichkeiten, insbesondere aber dem exponentiellen Anwachsen der Rechenkapazitäten im Zugriff von quasi Jedermann ändern sich hier jedoch die Dinge grundlegend.
Während z. B. die Automation bzw. Roboterisierung eines Friseur-, Elektriker- oder selbst Möbelpacker-Jobs keineswegs trivial, wenn nicht gar unmöglich ist, sieht das bei den sogenannten „Wissensberufen“ und „white-collar-jobs“ völlig anders aus: Bei Wissen, Logik und der Verknüpfung von Informationen – gerade in diesen kognitiven Bereichen – machen die zudem noch vernetzten Rechnersysteme enorme Fortschritte. Gleichzeitig sind „Wissensberufe“ vergleichsweise hoch bezahlt. Es lohnt also dort, über Rationalisierung nachzudenken, während insoweit Friseure oder Handwerker angesichts karger Stundenlöhne eher auf der sicheren Seite stehen. Die am schwierigsten durch künstliche Systeme ersetzbaren Tätigkeiten werden nämlich diejenigen sein, die anspruchsvolle (fein-)motorische Tätigkeiten mit intellektuellen und kreativen Fähigkeiten verknüpfen, oder eben solche, die stark auf kommunikative Kompetenzen sowie echte Führungsverantwortung setzen. Handwerk hat insoweit tatsächlich goldenen Boden, dergleichen anspruchsvolle „face-to-face“-Berufe, motivierende und entscheidungsstarke Top-Führungskräfte sowie hochkreative Fachkräfte.
Für viele heute noch in Lohn und Brot stehende Akademiker, gerne auf teuren, mittleren Managementebenen oder gar typischem Sachbearbeiter-Level, sieht das ganz anders aus – und möglicherweise auch für Apotheker, PTA und Co. Machen wir uns nichts vor: Erhebliche Teile des „Brot-und-Butter-Geschäftes“ der Apotheke sind bereits automatisierbar: Kommissionierautomat plus „Frontend“ zur Kundenkommunikation heißt die Formel, ggf. durch eine Versandlogistik unterstützt. So etwas ist bereits seit den Tagen des Visavia-Automaten technische Realität. Nicht ohne Grund werden solche Gerätschaften vom Berufsstand aus vollem Herzen bekämpft. Die eigene Entbehrlichkeit und Ersetzbarkeit in diesem Zusammenhang sind den meisten Kollegen zumindest untergründig bewusst. Zeit also, sehr ernsthaft darüber nachzudenken, wie aus der Digitalisierungs- und Automationsfalle eine Zukunftschance werden kann. Berufliches Ansehen, Einstellungen und Perspektiven sind ja durchaus ambivalent.
Was sind Apotheken und Apotheker(innen) aus Sicht der Gesellschaft im Zeitalter der Digitalisierung? | |
Pro |
Contra |
|---|---|
„Universalgelehrte im praktischen Gesundheitswesen“ |
„Beruf der verpassten Chancen“ |
„Enormes brachliegendes akademisches und volkswirtschaftliches Potenzial“ |
„Automatisierbare Schubladenzieher“ |
„Hohe Bedeutung in der Primärversorgung“ |
„Angstgetriebene Skeptiker und Verhinderungsexperten“ |
„Psychologische Wärmestube im Gesundheitsdschungel“ |
„Stete Kämpfer um Anerkennung“ |
Heilen statt lindern: Was sind die medizinischen und ökonomischen Herausforderungen?
Unsere bisherigen Therapieansätze stoßen trotz oder gerade wegen vieler Fortschritte an Grenzen, und zwar vorrangig, aber keinesfalls ausschließlich ökonomischer Art. Nicht nur, dass sie sich bislang mit wenigen Ausnahmen vor allem an den Symptomen orientieren und insoweit keine Heilung erbringen, was sich regelhaft in der Erfordernis teils lebenslanger Dauertherapien zeigt.
Für die pharmazeutischen Hersteller und die nachgelagerten Stufen wie die Apotheken ist es eine reizvolle Aussicht, lebenslang „Rente“ aus den vielen Chronikern zu ziehen. Es verwundert daher nicht, dass beispielsweise das Modell „Krebs als chronische, gut therapierbare Dauererkrankung“ (analog z. B. zur HIV-Therapie) in der Pharmaindustrie glühende Befürworter findet.
Aus Sicht der Patienten und erst recht der Krankenkassen stellt sich die Situation jedoch anders dar: Die meisten Therapien sind trotz aller Verbesserungen der Verträglichkeit nach wie vor kein „Zuckerschlecken“, zudem schwebt das Damoklesschwert des Therapieversagens oder von Resistenzentwicklungen über allen Köpfen.
Nehmen wir das prominenteste und höchst herausfordernde Beispiel einer onkologischen Erkrankung. Etwa 40 bis 50 Prozent aller Menschen werden im Laufe ihres Lebens mit einer Krebsdiagnose konfrontiert, die meisten in höherem Lebensalter. Sechsstellige Gesamttherapiekosten trotz von im Schnitt nur wenigen Monaten zusätzlich gewonnener Lebenszeit sind die Regel – mit allerdings starken individuellen Unterschieden, was die Diskussion nochmals komplizierter macht. „Krebs als chronische Erkrankung“ mit fünf- bis sechsstelligen Jahrestherapiekosten über dann viele Jahre hinweg würde die Kosten für das Gesundheitssystem allein hierzulande jedoch um zwei-, wenn nicht gar längerfristig dreistellige Milliardenbeträge explodieren lassen. Der Grund: 500.000 Neuerkrankungen pro Jahr – im Gegensatz zu überschaubaren etwa 3000 HIV-Neuinfektionen, wo die teure Dauertherapie lange etabliert ist. Nebenbei: Der durchschnittliche „Kassenpatient“ kostet aus heutiger Sicht im Laufe seines gesamten Lebens etwa 250.000 Euro. Wenn dann jeder Zweite einen hohen sechsstelligen, womöglich gar siebenstelligen Betrag auf der „Lebens-Kostenuhr“ stehen hat, erkennt man schnell die Dimensionen. Und es gibt nicht nur Krebs, sondern viele andere Erkrankungen bis hin zu den teils extrem teuren „Orphan Diseases“, die heute zumeist nicht kausal-heilend, sondern „stand by“ behandelt werden.
Diese Erläuterungen zeigen, dass sich im Gesundheitssystem etwas grundlegend ändern muss, entweder durch schlichte Methoden der Rationierung und Priorisierung (was für die Zukunft der Apotheken noch am überschaubarsten wäre), durch massive Produktivitätsfortschritte und Kostenreduktionen in der Industrie (vergleiche z. B. die Computerbranche) oder eben durch völlig neue Ansätze der Diagnostik und Therapie. Letzteres beinhaltet durchaus die Aussicht, dass sich das „Zeitalter der Packungen“ dem Ende entgegen neigt, zumindest aber nach jahrzehntelanger Expansion in den Rückwärtsgang schaltet.
Die Umrisse zeichnen sich seit einigen Jahren ab: So macht die Früherkennung nicht zuletzt durch eine florierende Biomarker-Forschung große Fortschritte – trotz aller Herausforderungen im Detail, denn so trivial ist z. B. eine wirklich zuverlässige Krebsfrüherkennung mittels Blutparametern dann doch nicht. Doch gerade hier hilft die Digitalisierung mit den enorm steigenden Rechenkapazitäten sogar in jeder Hosentasche. Im Jahre 2030 könnte es also Standard sein, durch Fingertipp auf dem Smartphone die ersten Krebszellen oder frühzeitigen Marker für Alzheimer oder Multiple Sklerose angezeigt zu bekommen. „Predictive Analytics“ ist das moderne Zauberwort dafür.
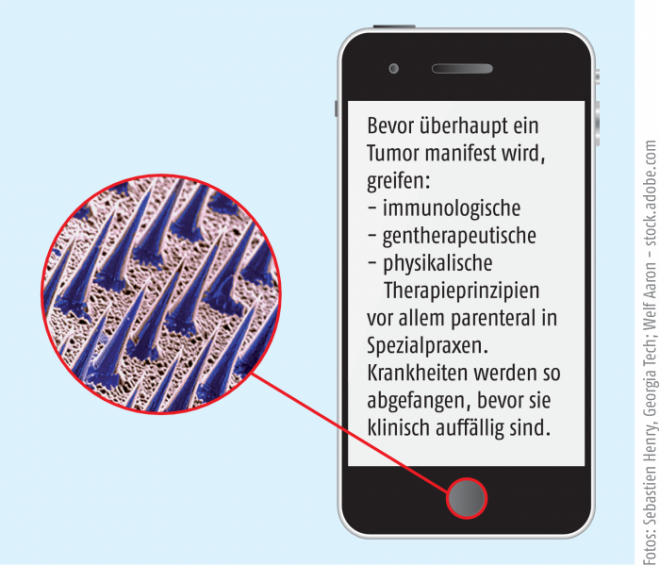
Es wäre natürlich nur Stückwerk, wenn es dann nicht auch passende Strategien gäbe, darauf therapeutisch zu reagieren. Hier zeichnen sich verschiedene Ansätze ab, die auf immunologischen, gentherapeutischen oder schlicht physikalischen Prinzipien beruhen. Krankheiten werden so abgefangen, bevor sie klinisch auffällig sind – ein Traum! Nur: Die klassische Arzneimittelpackung aus der Apotheke kommt in diesen Drehbüchern immer seltener vor. Gleichwohl könnten diese Ansätze eine Lösung des Fortschrittskosten-Dilemmas bedeuten und gleichzeitig den Menschen sehr viel Leid ersparen. Man kann als Patient also durchaus optimistisch in die Zukunft schauen, aber auch als Apotheker(in)?
Dieses Jahr wird beispielsweise ein neuartiges Blutzuckermessgerät auf den Markt kommen (CoG Kombi-Glucometer des israelischen Start-ups Cnoga Medical), welches nicht-invasiv den Blutzuckerspiegel mittels NIR-Technologie bestimmt. Weitere Versionen messen zudem eine Reihe weiterer Parameter aus Blutgasen über den Blutdruck bis hin zum Hämatokrit. Schlechte Zeiten für den Vertrieb von Teststäbchen, spätestens wenn der Gerätepreis (geplant ca. 1500 Euro) deutlich fällt. Doch gehen solche Innovationen in der heutigen Zeit leider immer seltener den Weg über die Apotheke. Warum eigentlich?
Der informierte Patient als Herausforderung
„Knowledge at your fingertip“ ist eine weitere Erscheinung der Digitalisierung. Kunden oder Patienten können sich heute mit wenig Aufwand immer besser und an jedem Ort vorinformieren, ob über Krankheiten, Therapien oder schlicht Preise. Zudem gibt es immer weiter verfeinerte und individualisierbare Bewertungsmechanismen im Internet, welche die Spreu vom Weizen unter den Anbietern trennen. Das „Herrschaftswissen“ und der deutliche Wissensvorsprung der etablierten Händler, Dienstleister und Heilberufler schmelzen dahin.
Doch es gibt immer noch eine Menge persönliche Erfahrung, kombiniert mit Empathie und Persönlichkeit, bei der das Internet nicht mithalten kann – und das wird so bleiben. Die Kommunikationsmethoden und -möglichkeiten werden sich aber ändern: Partnerschaftlich auf Augenhöhe unter Akzeptanz der vielfältigen Informationskanäle. Eine neue Rolle für die Apotheken könnte darauf aufsetzend die des Lotsen durch den immer unübersichtlicheren Informationsdschungel, des Gesundheits-Coach bzw. Partners bei der Prävention oder einer lebendigen und haptischen Präsentationsbühne im Digitalzeitalter werden.
Medikationsmanagement: Zukunft oder Irrweg?
Einst wurden – und werden teils noch – große Hoffnungen auf das Thema Medikationsmanagement und Arzneimittel-Therapiesicherheit (AMTS) gesetzt.
Angesichts hoher vierstelliger – manche Experten sprechen von fünfstelligen – Opferzahlen hierzulande infolge unerwünschter Arzneimittelwirkungen und -interaktionen jedes Jahr ist dieses Thema ohne Zweifel von großer, wenn auch bisweilen volkswirtschaftlich überschätzter Bedeutung, was insoweit die Honorare deckeln wird. Dieser Themenkomplex dürfte jedoch ein Musterbeispiel dafür werden, wie die Digitalisierung Probleme zu lösen vermag (siehe Kasten „Medikationsmanagement durch die IT-Brille“) und sich Menschen aus Fleisch und Blut sehr anstrengen müssen, um mit diesen Systemen mitzuhalten. Allerdings: Irgendwo wird sich auch dieses IT-basierte Wissen künftig konzentrieren, zumal sich mitnichten alle Patienten und selbst viele Ärzte nicht in der nötigen Detailtiefe dafür interessieren werden. Selbst wenn wir hier die Apotheken in einer präferierten Rolle sehen, sind hochspezialisierte Dienstleister, gar im Ausland über Datenleitungen angebunden, durchaus möglich.
Medikationsmanagement durch die IT-Brille
Die Welt kennt etwa 5000 Wirkstoffe, die an nicht einmal 1000 „Targets“ mit bekannter Lokalisation angreifen. Zu jedem Arzneistoff gibt es eine überschaubare Zahl an klinisch relevanten Wirkstoffparametern. Dazu gesellen sich Realdaten und Zusammenhänge aus klinischen Studien sowie die Praxiserfahrungen der Heilberufler. All dies ist mit individuellen Patientendaten zu verknüpfen - aus reiner IT-Sicht also eine beherrschbare Datenbank- und Rechenaufgabe, wenngleich nicht für „kleines Geld“ zu haben.
Die Vision: Ein hervorragend visualisiertes Programm, in welchem man seine Kunden mit allen eingenommenen Arzneimitteln quasi am Bildschirm „füttert“ und welches erwünschte Hauptwirkungen an den einzelnen Organsystemen bildlich darstellt, Blutspiegelkurven, Neben- und Wechselwirkungen individuell errechnet und ggf. einen pharmakogenetischen Wirksamkeitsabgleich vornimmt. Intelligenterweise kann ein solches System Wirkstoffkombinationen optimieren und Alternativen vorschlagen. In der Endstufe werden Diagnosebefunde und angestrebte Zielgrößen eingespielt, ggf. sogar mit Kostenvorgaben.
Ein Stück weit sind wir auf diesem Weg bereits vorangekommen (z. B. ABDA-Datenbank, Scholz-Datenbank), doch gibt es noch viel zu tun. Tatsache ist: Ein Medikationsmanagement würde ebenfalls bei den Ärzten stehen, in vereinfachter Form vielleicht als „App“ auf dem Kunden-Smartphone zu haben sein. Viel vom Zukunftsthema „Medikationsmanagement“ wäre damit bereits technisch gelöst. Wissensvorsprünge der Apotheken wären sozialisiert. Mit dieser Perspektive gilt es klug umzugehen. Abschotten und abwarten reichen nicht, ebenso könnten die Hoffnungen auf Gesetzgeber und Krankenkassen trügerisch sein.
Wie verläuft die Zeitachse?
Während die Richtung der sich abzeichnenden Trends ziemlich sicher sein dürfte (ähnlich wie das Vordringen regenerativer Energien oder die Automation der Verkehrssysteme), fällt es weitaus schwerer, die Zeitachse der Veränderungen halbwegs korrekt zu beziffern. So prognostizierte man bereits in den 1960er-Jahren das autonome Fahren für die letzte Jahrtausendwende; um diesen Zeitpunkt, also 2000 herum, sollten die meisten Rohstoffe der Erde erschöpft (Club of Rome um 1970) und unsere Wälder weitestgehend verschwunden sein (Diskussionen über das „Waldsterben“ in der 1980er-Jahren).
Bei der Digitalisierung erweisen sich die weitere Geschwindigkeit der Leistungssteigerung der Mikrochips, die Beherrschbarkeit des Internets (mit im Grunde grotesken strukturellen Mängeln, Breakdowns krisenhaften Ausmaßes sind durchaus möglich) sowie Grenzen der Miniaturisierung im Halbleiterbereich (aufkommende Alternative: Quantenrechner) als möglicherweise richtungsändernde Weggabelungen. Daher fällt es schwer, die Möglichkeiten der Rechner für 2030 oder gar 2040 heute exakt vorherzusagen. Steigert sich die Rechnerleistung weiter laut Mooreschem Gesetz (Leistungsverdoppelung etwa alle eineinhalb Jahre), wird sich die Rechenpower von Smartphones, Notebooks und Co. im Jahre 2030 – unser Zieldatum des Perspektivpapiers! – deutlich mehr als verhundertfacht haben. Je nach dann herrschenden Übertragungsraten im Internet wird die Auswertung eines ganzen Genoms in Sekundenschnelle möglich sein. Patientenakten entsprechen dann vielleicht schon bioinformatischen Datenbanken. Tatsächlich könnten um 2030 oder etwas später etliche der oben skizzierten diagnostischen und therapeutischen Revolutionen bereits Realität sein.
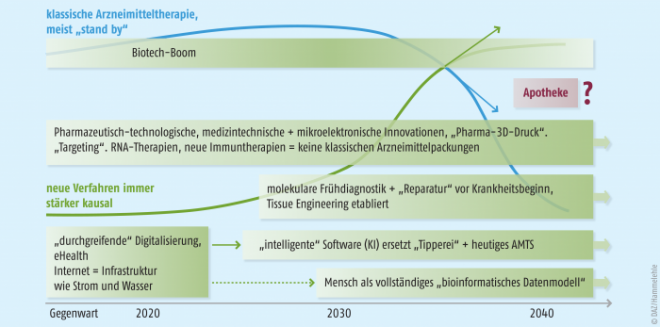
Zu bedenken ist dabei stets, dass es sich hier um kontinuierlich fortschreitende Prozesse und keine naturkatastrophenähnliche Umbrüche oder Crash-Situationen handelt. Rom ist nicht an einem Tag erbaut worden, die „Predictive Analytics“ wird nicht von heute auf morgen alle wichtigen Krankheiten auf dem Schirm haben, und die Gentechnologen sowie RNA-Schnipsel- und Immunologie-Experten werden nicht alle Geißeln der Menschheit auf einen Schlag auslöschen können. Einen möglichen Fahrplan in die therapeutisch-pharmazeutische Zukunft zeigt der Zeitstrahl (Grafik) – mit allen Unsicherheiten.
Die Zukunft der Apotheken
In der Tat dürften die Apotheken in den nächsten ein bis zwei Jahrzehnten größere Umbrüche erleben als in den Jahrhunderten zuvor – wie viele andere Branchen im Übrigen auch. Lobbyismus und Abschottungsaktivitäten können diese Prozesse allenfalls einige Jahre hinauszögern. Deshalb gilt es bereits heute, sich Gedanken zu machen, wie Apotheken inmitten „künstlicher Intelligenz“, neuer Diagnosen und Therapien und viel besser informierter Kunden und Patienten bestehen wollen.
Die Stärken der Apotheken sind dabei heute wie morgen die Ortsnähe, die Vertrautheit mit den örtlichen Gegebenheiten und Menschen, die niedrigschwellige Erreichbarkeit und die überwiegend sehr persönlich geprägte Kommunikation. Diese wird man einbetten müssen in eine erstklassige IT-Umgebung, wobei der heutige Fokus auf Warenbewirtschaftung und Logistik sich mehr zum Kunden, zur Produktpräsentation, zu virtuellen Räumen hin verschieben wird. Diese „virtuellen Räume“, heute mit der Bildschirm-Sichtwahl ganz am Anfang stehend, werden die Kunden hoffentlich sowohl hinsichtlich Verkauf, aber auch pharmazeutisch-therapeutisch (vgl. Kasten „Medikationsmanagement durch die IT-Brille“) zu begeistern vermögen. Möglicherweise wird der heutige, die Apotheken prägende Teil der Logistik und Warenbewirtschaftung sogar weitgehend ausgelagert sein.
Somit liegt eine mögliche Zukunftsoption für die Apotheken in der Wandlung zu einem modernen „Life Science Center“ neben den Ärzten: zentrale Ansprechpartner-Funktion bei Gesundheitsfragen, mit mehr Kompetenzen ausgestattet (Abgabebefugnisse bei verschreibungspflichtigen Arzneimitteln, Impfen, Monitoring-Aufgaben, erweiterte „kleine Diagnostik“ und Werteerfassung oder möglicherweise auch Arzt-Sprechstunden in der Apotheke). Vieles kann schneller und sogar preiswerter als in ärztlichen Praxen erfolgen, zumal diese eher Ent- als zusätzliche Belastung brauchen. Ein Blick ins Ausland zeigt hier die Perspektiven auf.
Daneben werden es jedoch vor allem überraschend „weiche Faktoren“ sein, die als „Rettungsanker“ fungieren sollten: Die Apotheke als „psychologische Wärmestube“ in einem Gesundheitswesen, welches ein undurchsichtiger „Gesundheitsdschungel“ geworden ist. Gewinnt die Apotheke den Kampf um die Herzen der Kunden, ist sie deren Anwalt, Vertreter und echter Partner im Dickicht der Gesundheitsbürokratie, sollte ihr um die Zukunft nicht bange sein.
So kurios es zum Abschluss eines Themenschwerpunktes über Digitalisierung klingt: Möglicherweise sind an die Apotheke angeschlossene, gemütlich bewirtete Begegnungsräume zukunftssichernder als so manche hochkomplexe und abgehobene Pharmazie. Das heißt ausdrücklich nicht, sich der Technisierung zu verweigern und von der wissenschaftlichen Kompetenz zu verabschieden. Nur wird man gerade letztere im Zuge der wachsenden Möglichkeiten der Technik und IT neu gewichten und bewerten müssen; insbesondere die Kunden und Kostenträger werden das tun. Die Begegnung zwischen Menschen wird jedoch bleiben, „face-to-face“ wird möglicherweise im Wert stark steigen, eben weil sehr viele heutige Standardprozesse und Informationssysteme automatisiert werden und die persönliche Betreuung ein rares Gut geworden sein wird. Fragt sich nur, wer dafür bezahlt. Wahrscheinlich mehr denn je die Patienten und Kunden selbst. Und das sogar mit Freude – falls die Zukunft der Apotheken auch deren Herzenssache wird. |































0 Kommentare
Das Kommentieren ist aktuell nicht möglich.