
- DAZ.online
- DAZ / AZ
- DAZ 52/2017
- Haut im Blick
Therapien im Gespräch
Haut im Blick
Pflege und Therapie unseres größten Organs
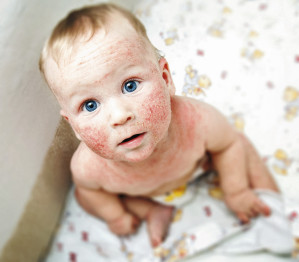
Neurodermitis – Kinder sind am meisten betroffen
Die Zeit heilt alle Wunden – dieses alte Sprichwort trifft teilweise auch auf die Neurodermitis (auch: atopisches Ekzem; atopische Dermatitis) zu: In Deutschland sind rund 23 Prozent der Säuglinge und Kleinkinder, acht Prozent der Schulkinder und zwei bis vier Prozent der Erwachsenen betroffen. Bei Kindern ist sie damit die häufigste chronische Erkrankung überhaupt, die sich zudem sehr früh manifestiert: bei etwa der Hälfte der Patienten in den ersten sechs Lebensmonaten, in 60 Prozent der Fälle im ersten Lebensjahr und in über 70 bis 85 Prozent der Fälle vor dem fünften Lebensjahr. Bis zum frühen Erwachsenenalter sind etwa 60 Prozent der erkrankten Kinder symptomfrei. Doch bis dahin kann die Lebensqualität der Betroffenen sowie ihrer Eltern, Geschwister und weiterer Betreuungspersonen stark beeinträchtigt sein. Hauptgrund dafür ist das Leitsymptom der Erkrankung, der quälende Juckreiz.
Die Behandlung der Neurodermitis hängt von dem Stadium ab und erfolgt nach einem vierstufigen Therapieschema. Dabei ist zwischen der Basistherapie und der Therapie des akuten Schubes zu unterscheiden. Begleitend kommen Hautpflegepräparate zum Einsatz. In den letzten Jahren wurden neue Strategien entwickelt mit denen es gelingen könnte, die Therapie dieser belastenden Erkrankung zu verbessern. Als neues Arzneimittel wurde der monoklonale Antikörper Dupilumab (Dupixent®) Anfang Dezember in Europa zugelassen.
Eine Neurodermitis-Behandlung muss an das Alter des Patienten, an das Stadium sowie auch an äußere Faktoren wie die Jahreszeit angepasst sein. Außerdem ist die Reduktion bzw. Vermeidung individueller Provokationsfaktoren von großer Bedeutung.
Die orale Einnahme von Probiotika (z. B. Laktobazillen) wird gelegentlich präventiv oder therapeutisch empfohlen. Sowohl die deutsche Neurodermitis-Leitlinie als auch internationale Gremien raten jedoch derzeit davon ab, da die Evidenz aus Studien nicht ausreicht.
Ein ganz neuer Therapieansatz zielt darauf ab, das bei der Neurodermitis gestörte Hautmikrobiom durch die Applikation apathogener Bakterien zu regenerieren. Dadurch sollen Keime wie Staphylococcus aureus, die für Exazerbationen der atopischen Dermatitis sorgen, unterdrückt werden. In einer Untersuchung gelang es, mit einem Lysat von Vitreoscilla filiformis bei Patienten die S.-aureus-Kolonisierung, den Schweregrad der Erkrankung und den Juckreiz signifikant zu verringern. (DAZ 19, S. 46)
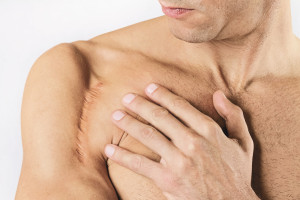
Narben – nicht größer und hässlicher als nötig
Narben sind das permanent verbleibende Zeichen tieferer Verletzungen der Haut und entstehen im Rahmen der physiologischen Wundheilung. In Abhängigkeit von Lokalisation, Ursache, Heilungsverlauf und individueller Disposition kann es jedoch zu einer pathologisch veränderten Wundheilung mit exzessiver Bildung von Narbengewebe kommen. Da überschießende Narben neben kosmetisch störenden Faktoren häufig mit Symptomen wie Schmerzen, Juckreiz und Bewegungseinschränkungen einhergehen, wünschen Patienten häufig eine Behandlung. Die Prävention und Behandlung dieser überschießenden Narben stellt trotz langjähriger Erfahrung nach wie vor eine therapeutische Herausforderung für den behandelnden Arzt dar.
Silikonpflaster und Silikongele können die Rötung der Narben zum Teil deutlich verringern. Es wird vermutet, dass sie durch Okklusion und Hydratation des Stratum corneum die Kollagenase stimulieren. Bei Risikopatienten wird deshalb eine vorbeugende Behandlung mit Silikonpräparaten empfohlen, und zwar frühestens ab dem 14. postoperativen Tag für mindestens drei Monate.
Mithilfe von Lasern lässt sich die Narbenheilung signifikant verbessern. Die längsten Erfahrungen existieren mit einem Farbstofflaser. Neuere Daten unterstützen den Einsatz von fraktionierten Lasern. In den meisten Fällen sind ein bis drei Behandlungen notwendig, die bereits kurz nach dem Wundverschluss durchgeführt werden.
Seit 1989 wird 5-Fluorouracil (5-FU) besonders in den USA zur Behandlung von hypertrophen Narben und Keloiden eingesetzt. Die klassische Anwendung erfolgt einmal wöchentlich in einer Konzentration von 50 mg/ml und einer Gesamtdosis von maximal 50 bis 150 mg pro Behandlung. Die Ansprechraten belaufen sich auf ca. 50 Prozent. (DAZ 28, S. 56)
Sonnenschutz ist Gesundheitsschutz
Sichtbares Licht und nahes Infrarot bilden dieselben schädlichen Radikale in unserer Haut wie die „böse“ UV-B-Strahlung – wenngleich in viel geringerem Umfang. Diese Erkenntnis dürfte zu neuen Sonnenschutzmitteln führen, denn Mikro- und Nanopigmente sind in der Lage, Schadwirkungen im gesamten Spektralbereich von unserer Haut fernzuhalten. Ein dritter wesentlicher Baustein in modernen Sonnenschutzprodukten sind Antioxidanzien. Die Begrenzung der Anteile chemischer UV-Filter hätte den Vorteil, dass endokrine Nebenwirkungen, die manchen Substanzen eigen sind, wegfallen.
Das gesamte Spektrum des Sonnenlichts, dessen Wellenlängen von 280 nm (UV-B) bis 1600 nm (nahes Infrarot, NIR) reichen, bildet in der Haut reaktive Sauerstoffspezies oder -radikale (ROS). Auch die im sichtbaren und IR-Bereich gebildeten ROS können zu frühzeitiger Hautalterung führen und Hautkrebs begünstigen. ROS aktivieren Matrix-Metalloproteinasen, die das strukturgebende Kollagen in der extrazellulären Matrix abbauen. ROS setzen außerdem über die Bildung proinflammatorischer Zytokine eine Entzündungsreaktion in Gang, die ebenfalls zur Hautalterung beiträgt. Die Erkenntnis, dass alle Spektren des Sonnenlichts zur Bildung der immer gleichen, im Überschuss hautschädlichen Radikale führen, verändert die Risikobetrachtungen zur Lichteinwirkung.
Filtersubstanzen im Vergleich
Nicht wenige chemische UV-Filter stehen im Verdacht, im Körper hormonartige Effekte zu entfalten und somit als endokrine Disruptoren zu wirken. Darunter versteht man Chemikalien oder Mischungen, welche im gesunden Organismus die natürliche biochemische Wirkweise von Hormonen stören und dadurch schädliche Effekte hervorrufen, z. B. die Störung von Wachstum und Entwicklung, die negative Beeinflussung der Fortpflanzung oder eine erhöhte Anfälligkeit für spezielle Erkrankungen wie Krebs.
Partikel von Titandioxid (TiO2) und Zinkoxid (ZnO) werden in Sonnenschutzprodukten eingesetzt, weil sie das Licht reflektieren und streuen, teils auch absorbieren. Beide Pigmente in Kombination decken ein breites Spektrum ab, das sich sogar über den UV-Bereich hinaus auf das sichtbare Licht und den IR-Bereich erstreckt. Ein weiterer Vorteil ist, dass sie nicht allergisierend und nicht endokrin wirksam sind.
Eine dritte wichtige Inhaltsstoffgruppe in Sonnenschutzmitteln sind Antioxidanzien. Stehen sie in der obersten Hautschicht zur Verfügung, können sie dort unter Lichteinfluss gebildete reaktive Sauerstoffspezies (ROS) sofort neutralisieren. Sie unterbrechen radikalische Kettenreaktionen, indem sie Elektronen aufnehmen oder abgeben. (DAZ 30, S. 36) |




















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.