
- DAZ.online
- DAZ / AZ
- DAZ 35/2015
- All-in-one-Lösung für ...
Arzneimittel und Therapie
All-in-one-Lösung für Diabetiker?
Pflaster setzt Glucose-abhängig Insulin frei
Momentan verfügbare Alternativen zum klassischen „Messen – Spritzen“ optimieren entweder die Glucose-Messung (z. B. „Klebe-Tattoo misst Blutzuckerspiegel“, DAZ 2015, Nr. 13, S. 6) oder die Insulin-Applikation (z. B. Insulin-Pumpen). Das Ziel wäre, ein geschlossenes System herzustellen, das Insulin in Abhängigkeit des Blutzuckerspiegels abgeben kann. So wurden z. B. bereits subkutane Glucose-Mess-Sensoren mit externen Insulinpumpen gekoppelt. Diese Sensoren müssen allerdings mehrmals am Tag kalibriert werden, um eine adäquate Insulin-Abgabe zu garantieren.
Einschluss von Insulin in Glucose-sensitive Vesikel
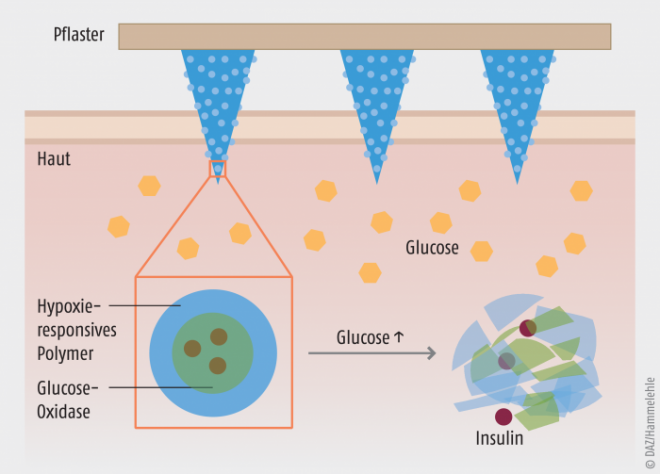
Um solche invasiven und schwer zu steuernden Systeme zu umgehen, haben Forscher aus North Carolina nun Glucose-sensitive Vesikel entwickelt. Diese besitzen eine Hülle aus Nitroimidazol-funktionalisierter Hyaluronsäure, in die Insulin und Glucose-Oxidase eingeschlossen sind. Um diese Vesikel auf der Haut applizieren zu können, werden sie in eine Form mit nadelförmigen Ausbuchtungen gegeben, die mit einer stabilisierenden Matrix ausgegossen wird. Das resultierende nadeltragende Pflaster besitzt eine Fläche von 6 mm2.
Hypoxisches Milieu triggert Insulin-Freisetzung
Dieses Pflaster ist in der Lage, die Funktionsweise der Beta-Zellen zu imitieren. Klebt es auf der Haut, kann Glucose aus der interstitiellen Flüssigkeit in die Vesikel gelangen. Dort triggert sie eine Kaskade, die im letzten Schritt in einer Abgabe von Insulin resultiert: Die Oxidase oxidiert Glucose unter Sauerstoffverbrauch zu Gluconsäure. Dies erzeugt ein hypoxisches Milieu. Aufgrund der Hypoxie reagiert das in der Vesikelhülle enthaltene Nitroimidazol, was letztendlich zur Auflösung der Vesikel und somit zur Freisetzung von Insulin führt.
In-vitro- und in-vivo-Studien
In-vitro-Studien zeigten zum einen, dass die Kinetik der Insulin-Freisetzung von der Glucose-Konzentration abhängig war. Zudem setzten Vesikel, die weniger Glucose-Oxidase enthielten, bei gleicher Glucose-Konzentration weniger Insulin frei. Dies lässt darauf schließen, dass die Insulin-Abgabe durch die Enzymmenge steuerbar ist. In-vivo-Studien in der Maus ergaben, dass die Pflaster auch bei Anstieg der Blutglucose-Spiegel schnell und effizient Insulin freisetzten. Zudem gaben die Pflaster kein weiteres Insulin mehr ab, nachdem normale Glucose-Spiegel erreicht waren, so dass keine Hypoglykämien eintraten.
Effizientes System
Die Effizienz dieses Systems basiert vor allem darauf, dass die Insulin-Freisetzung in Abhängigkeit der Hypoxie erfolgt. Frühere Versuche, Glucose-sensitive Materialien zu entwickeln, basierten zwar auch auf der Oxidase-Reaktion, verwendeten jedoch den pH-Wert als Trigger. Auf diese Weise ließ sich im gepufferten physiologischen Milieu eine wirksame Antwort nur schwer erreichen.
Ob und wann Diabetiker Lanzetten und Insulinpens gegen All-in-One-Pflaster tauschen können, ist noch nicht absehbar. |
Quelle
Yu J et al. Proc. Natl. Acad. Sci. 2015;112:8260–8265




















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.