
- DAZ.online
- DAZ / AZ
- DAZ 11/2009
- Übergewicht – schon ...
Ernährung aktuell
Übergewicht – schon bei Kindern ein schweres Problem
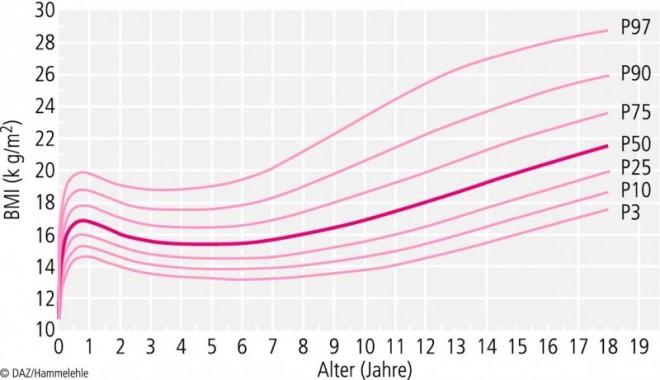
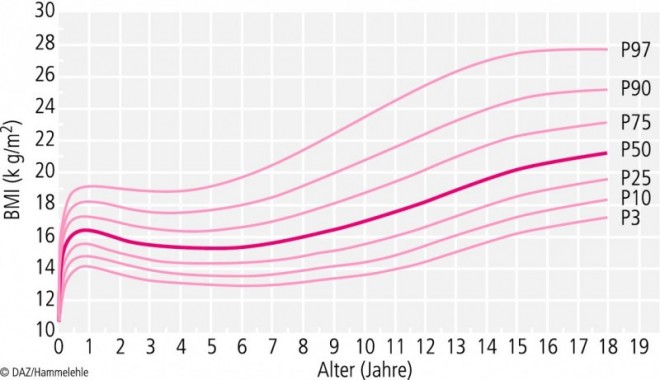
Für Kinder und Jugendliche gibt es verschiedene Definitionen für Übergewicht und Adipositas. In den vergangenen Jahren hat sich in Deutschland die Verwendung des Body-Mass-Index (BMI = Gewicht in kg dividiert durch das Quadrat der Körperlänge in Metern) zur Abschätzung des Übergewichts bei Erwachsenen durchgesetzt und wird auch bei Kindern angewendet. Allerdings ändert sich der BMI im Kindes- und Jugendalter entsprechend der prozentualen Körperfettmasse, die einerseits durch das Alter und andererseits durch das Geschlecht beeinflusst wird. Daher müssen diese beiden Aspekte bei der Bewertung des BMI berücksichtigt werden. Mithilfe von populationsspezifischen Referenzwerten für das Kindes- und Jugendalter in Form von alters- und geschlechtsspezifischen Perzentilenkurven können die individuellen BMI-Werte eingeschätzt werden (Abb. 1 und 2).
Um in Deutschland mit einheitlichen Definitionen arbeiten zu können, hat sich die Arbeitsgemeinschaft Adipositas im Kindes- und Jugendalter darauf geeinigt, dass Übergewicht über die 90. und Adipositas über die 97. Perzentile definiert wird. Als Referenz werden Werte aus einer gemeinsamen Analyse verschiedener Datensätze, die nach 1985 erhoben wurden, verwendet [4]. Postnatal kommt es bis zu einem Alter von sechs bis zwölf Monaten zu einem raschen Anstieg des BMI. Danach sinkt er bis zu einem Alter von vier bis sechs Jahren auf ein Lebenszeitminimum ab. Der Zeitpunkt, zu dem der BMI wieder ansteigt, wird als BMI-Rebound bezeichnet und schwankt interindividuell. Dabei steht ein frühes Alter für den BMI-Rebound mit einem höheren Risiko für späteres Übergewicht in Verbindung. Nach dem Rebound steigt der BMI langsam an, bis er schließlich im frühen Erwachsenenalter ein Plateau erreicht.
Insgesamt muss die Wertigkeit des BMI eingeschränkt werden, da dieses Maß allein noch nicht das Ausmaß von metabolischen Konsequenzen sowie Gesundheitsrisiken vorhersagt. Beispielsweise können Bevölkerungsgruppen verschiedener ethnischer Herkunft große Unterschiede im relativen Risiko für die Entwicklung von Typ-2-Diabetes und kardiovaskuläre Erkrankungen aufweisen. Auch das Geburtsgewicht ist von Bedeutung: Personen, die mit einem niedrigen Gewicht zur Welt kommen, haben im späteren Alter bei gleichem BMI im Mittel einen höheren Anteil an Fettmasse und somit ein höheres Risiko für die Entstehung einer Insulinresistenz als Personen, die ein normales Gewicht zum Zeitpunkt der Geburt hatten. Weiterhin ist nicht nur der Körperfettmasseanteil von Interesse, sondern auch, wo das Fett jeweils gespeichert wird. Vor allem die viszerale Fettmasse ist ein wesentlicher Risikofaktor für metabolische und kardiovaskuläre Folgen von Übergewicht. Anders als in der Erwachsenenmedizin gibt es bezüglich der Fettverteilung für das Kindes- und Jugendalter bislang allerdings noch keine allgemein akzeptierten Richtwerte [1].
Epidemiologie
Mit der Durchführung des ersten bundesweiten Kinder- und Jugendgesundheitssurveys (KiGGS) wurden erstmals für Deutschland repräsentative altersspezifische Aussagen zur Verbreitung von Übergewicht und Adipositas bei Kindern möglich. Im Rahmen der Untersuchung wurden die Studienteilnehmer standardisiert gemessen und gewogen. Als Definition für Übergewicht und Adipositas wurden die Referenzdaten von Kromeyer-Hauschild et al. [5; 6] zur Verteilung des BMI zugrunde gelegt.
Laut KiGGS haben 15% der 3- bis 17-Jährigen in Deutschland einen BMI oberhalb der 90. Perzentile und sind damit übergewichtig. Bei 6,3% aller 3- bis 17-Jährigen liegt der BMI oberhalb der 97. Perzentile, sie sind somit von Adipositas betroffen. Der Anteil der Übergewichtigen steigt mit zunehmendem Alter: demnach sind 9% der 3- bis 6-Jährigen, 15% der 7- bis 10-Jährigen und 17% der 14- bis 17-Jährigen übergewichtig. Adipositas ist bei 2,9% der 3- bis 6-Jährigen, 6,4% der 7- bis 10-Jährigen und 8,5% der 14- bis 17-Jährigen verbreitet. Ein klarer Unterschied zwischen Jungen und Mädchen konnte dabei nicht festgestellt werden. Unterschiede gibt es dagegen bezüglich des Sozialstatus: Kinder aus Familien mit niedrigem Sozialstatus, Migrationshintergrund und Kinder, deren Mütter bereits übergewichtig waren, wiesen in der KiGGS-Studie ein höheres Risiko für Übergewicht und Adipositas auf.
Insgesamt stellen Übergewicht und Adipositas bei Kindern und Jugendlichen in Deutschland ein wachsendes Problem dar. Und nicht nur hierzulande: 2004 berichtete die Weltgesundheitsorganisation über einen rapiden Anstieg von Übergewicht und Adipositas im Kindes- und Jugendalter in Europa. So sind in Europa derzeit etwa 14 Millionen Kinder übergewichtig, drei Millionen davon sogar adipös. Prozentual ausgedrückt sind dies 24% aller Kinder. Der Wert überschreitet die Prognosen aus den 1980er Jahren um fünf Prozentpunkte [5]. Und auch in anderen Teilen der Erde haben Übergewicht und Adipositas stark zugenommen. Weltweit wird die Prävalenz von Übergewicht unter Einschluss von Adipositas mit etwa 10% angegeben. In den USA liegt sie bei ca. 30%, in Europa und im mittleren Osten bei ca. 20% und in der AsienPazifik-Region bei 5 bis 10% [1].
Ursachen für Übergewicht und Adipositas
Für die Entstehung von Übergewicht und Adipositas kommen verschiedene Ursachen in Frage, die im Folgenden näher erläutert werden sollen.
Monogenetische und endokrine Erkrankungen
Auch wenn monogenetische und endokrine Erkrankungen nur in wenigen Fällen für Übergewicht und Adipositas verantwortlich zeichnen, müssen sie vom Arzt bei jedem übergewichtigen Kind ausgeschlossen werden. Mögliche endokrine Ursachen sind das Cushing-Syndrom, eine Hypothyreose und der primäre Hyperinsulinismus (s. Kasten). Eine seltene Ursache ist das erworbene hypothalamische Syndrom, das z. B. durch eine Infektion, einen Tumor oder eine Gefäßmissbildung ausgelöst werden kann. Weiterhin sind genetische Syndrome wie das Prader-Willi-Syndrom, Trisomie 21 und das Bardet-Biedl-Syndrom mit Übergewicht und Adipositas assoziiert. Es gibt einige monogenetische Erkrankungen, die als seltene Ursache für schwere frühkindliche Adipositas gefunden wurden. So konnte bei einzelnen Kindern ein genetischer Defekt für das Hormon Leptin identifiziert werden, der vom frühen Kindesalter an zu extremer Hyperphagie und massiver Adipositas führt. Leptin wird durch das sog. ob-Gen kodiert und vom Fettgewebe produziert und sezerniert. Allerdings wird es auch von metabolischen Faktoren, etwa der Insulinsekretion und der Nahrungsaufnahme beeinflusst. Kindern, die einen genetischen Defekt aufweisen, kann mit einer Substitution von Leptin geholfen werden, so dass sich sowohl ihr Essverhalten als auch das Körpergewicht normalisieren kann. Ein ähnliches Erscheinungsbild kann auch bei Kindern beobachtet werden, die einen angeborenen Defekt im Leptinrezeptor haben. Daneben wurden Erkrankungen mit Defekten im Proopiomelanokortin und der Prohormonkonvertase 1 beschrieben. Bei einem Defekt des Melanokortin-4-Rezeptors kommt es zu einem schweren dominant vererbten Adipositassyndrom. Davon sind etwa 5% aller Patienten mit schwerster frühkindlicher Adipositas betroffen. Insgesamt sind monogenetische Störungen jedoch nur bei sehr wenigen Kindern mit sehr früher und schwerer kindlicher Adipositas die Ursache [1].
Veranlagung zu Übergewicht
Genetische Anlagen sind dagegen von großer Bedeutung für das Risiko, Übergewicht zu entwickeln. Dies konnte bereits in den 1970er Jahren mithilfe von Zwillingsstudien gezeigt werden. Dabei wurden eineiige Zwillinge, die von unterschiedlichen Familien adoptiert wurden und getrennt voneinander aufwuchsen, untersucht. Das spätere Gewicht dieser Kinder stand in keinem Zusammenhang mit dem Gewicht der Adoptiveltern, mit denen die Umgebungsfaktoren geteilt worden waren. Allerdings konnte ein signifikanter Zusammenhang mit den biologischen Eltern ermittelt werden. Offensichtlich waren die biologischen Anlagen von größerer Bedeutung für die Entstehung von Übergewicht als die familiären Lebensbedingungen. Diese Annahme wird von der Beobachtung gestützt, dass das kindliche Risiko für Übergewicht verdoppelt ist, wenn auch die Eltern übergewichtig sind, so dass genetische und andere biologische Faktoren von großer Bedeutung zu sein scheinen [1].
Intrauterine und postnatale Prägung
Mithilfe von tierexperimentellen Untersuchungen konnte beobachtet werden, dass hormonelle und nutritive Faktoren, die in der intrauterinen und postnatalen Phase wirksam werden, auch die weitere Gewichtsentwicklung beeinflussen. Barker et al. zeigten anhand von epidemiologischen und klinischen Daten, dass prägende intrauterine Faktoren die spätere Entwicklung von sog. Zivilisationskrankheiten wie koronare Herzkrankheit, Schlaganfall, Diabetes mellitus Typ 2 und Bluthochdruck entscheidend beeinflussen (Barker-Hypothese). Die Hypothese besagt, dass es im Fall einer intrauterinen Mangelernährung zu einer Adaption physiologischer und metabolischer Regelsysteme kommt. Dadurch ist der Organismus an ein limitiertes Nahrungsangebot angepasst. Intrauterin verzögert sich dadurch das fetale Wachstum. Derart Neugeborene werden als "small for gestational age" (SGA) bezeichnet. In der postnatalen Phase steht diesen Kindern dann die normale, wenn nicht sogar eine übermäßige Menge an Energie zur Verfügung, so dass es zu einem kompensatorischen Aufholwachstum und einer übermäßigen Gewichtszunahme (catch-up growth) kommt. Dabei werden nicht nur die metabolischen Regelkreise beeinflusst, sondern neueren Daten zufolge kommt es auch zu einer Programmierung des Hunger- und Sättigungsempfindens bzw. zu einer Leptin- und Insulinsensitivität u. a. durch eine veränderte Entwicklung der entsprechenden Nervenfasern im Hypothalamus [4]. Möglicherweise hat auch die Säuglingsernährung einen Einfluss auf die Gewichtsentwicklung [1]. So konnte in einer Untersuchung gezeigt werden, dass Stillen signifikant vor der Entwicklung von Übergewicht schützt. Daher empfehlen pädiatrische Fachgesellschaften, dass Säuglinge in den ersten vier bis sechs Lebensmonaten ausschließlich gestillt werden [4]. Um die Frage jedoch eindeutig zu beantworten, sollten prospektvie Interventionsstudien durchgeführt werden. Ein Beispiel dafür ist die European Childhood Obesity Study, bei der Säuglinge nach der Geburt unterschiedliche Nahrungen erhielten und prospektiv bis zum Schulalter verfolgt werden [1].
Adipogene Umwelt
In Deutschland wächst ein Großteil der Kinder in einer Adipositas-fördernden Umgebung auf (Tab. 1). Der Anstieg der Adipositas-Prävalenz ist ein Ergebnis von veränderten Lebensbedingungen, die zum Teil nicht individuell kontrolliert werden können. Als problematisch erweist sich die Zunahme der verzehrten fettreichen und energiedichten Lebensmittel bei gleichzeitig sinkender körperlicher Aktivität. Je nach individueller bzw. biologischer Veranlagung wirken sich diese Faktoren verschieden stark aus, so dass es zu einer entsprechenden Änderung des Körpergewichts kommt [4]. Die Annahme, dass Übergewicht auf einen anlagebedingten niedrigeren Energieumsatz zurückzuführen ist, kann nicht bestätigt werden. Dies zeigte eine Untersuchung des Grundumsatzes unter Berücksichtigung der Körperzusammensetzung sowie Alter und Geschlecht von normal- und übergewichtigen Kindern. Dagegen konnte eine signifikante Korrelation zwischen der Zeitdauer mit sitzender Aktivität und der Körperfettmasse beobachtet werden [7].
Wichtige sekundäre Adipositasformen
Quelle: [7] |
Folgen von Übergewicht und Adipositas
Kindliches Übergewicht, insbesondere Adipositas, ist nicht nur kurz- und mittelfristig mit gesundheitlichen und psychosozialen Problemen verbunden, sondern hat auch langfristige Folgen für die Gesundheit, das Wohlbefinden und die Leistungsfähigkeit. Insgesamt ist die Morbidität und Mortalität von adipösen Kindern deutlich erhöht. Kinder mit Übergewicht weisen ein schnelleres Längenwachstum auf, das in einer überdurchschnittlichen Körpergröße resultiert [1]. Daher sind sie oft größer als ihre Altersgenossen und werden deshalb als älter eingestuft. Oft werden dann an diese Kinder höhere Anforderungen gestellt, mit denen sie überfordert sind. Jungen mit Übergewicht weisen häufig eine ausgeprägte Pseudogynäkomastie auf. Oft bleibt die Genitalentwicklung zurück, so dass eine Vorstellung beim pädiatrischen Endokrinologen erforderlich wird. Mädchen mit Übergewicht haben dagegen ein erhöhtes Risiko für polyzystische Ovarien und für teilweise ausgeprägten Hirsutismus [4]. Auch die kardiovaskulären Risikofaktoren wie Dyslipidämie, Insulinresistenz und Glucoseintoleranz sowie arterielle Hypertension und der Antioxidanzienstatus werden durch Übergewicht im Kindes- und Jugendalter beeinflusst. Bei Adipositas liegt oft eine ausgeprägte Dyslipidämie mit erhöhten Plasmakonzentrationen an Triglyzeriden sowie reduziertem HDL-Cholesterin vor. Es wird angenommen, dass die kardiovaskulären Konsequenzen durch die meist begleitende Reduktion der Plasmakonzentration an Antioxidanzien wie Vitamin E verstärkt werden. Weiterhin führen Übergewicht und Adipositas zu einer reduzierten Insulinsensitivität, pathologischer Glucosetoleranz und erhöhten Blutzuckerwerten. Bei sehr starker Adipositas kann sich der üblicherweise erst im Alter auftretende Typ-2-Diabetes schon bei Kindern und Jugendlichen manifestieren [1]. Vor allem der erhöhte Körperfettanteil, insbesondere abdominell und innerhalb der Muskelzellen, ist mit einer herabgesetzten Insulinsensitivität und einer verminderten Glucosetoleranz assoziiert. Zudem führt Adipositas über einen erhöhten Anteil an freien Fettsäuren zur Insulinresistenz und scheint eine genetische Prädisposition zu demaskieren [8].
Weitere gesundheitliche Risiken sind u. a. nichtalkoholisch induzierte Steatohepatitis (NASH), die bis zur Zirrhose führen kann, Cholelithiasis, Pseudotumor cerebri, Schlafapnoe-Syndrom mit einem Risiko assoziierter neurokognitiver Defizite und Hyperurikämie (s. Tab. 2). Außerdem treten muskuloskeletale Dysfunktionen und orthopädische Komplikationen auf, die mit einem langfristig deutlich erhöhten Arthroserisiko einhergehen. Schließlich haben bisherige Erfahrungen gezeigt, dass Übergewicht in dieser Altersgruppe ohne effektive Behandlung eine hohe Persistenz aufweist: rund zwei Drittel aller übergewichtigen Kinder und Jugendlichen werden übergewichtige Erwachsene. Das Risiko für eine Adipositas-Persistenz nimmt mit zunehmendem Alter, einer höheren BMI-Perzentile und dem Vorhandensein einer Adipositas bei den Eltern zu [1].
Auch psychosoziale Folgen und Begleiterscheinungen können gravierend sein und die gesunde Entwicklung von Kindern und Jugendlichen beeinträchtigen. Übergewichtige Kinder werden heute wesentlich negativer beurteilt als noch vor 40 Jahren. Die Stigmatisierung hat in den vergangenen Jahren parallel zur Entwicklung eines überschlanken Schönheitsideals zugenommen [9]. Übergewichtige Jugendliche werden im Vergleich zu Gleichaltrigen auch hinsichtlich der erzielten Ausbildungsabschlüsse, des späteren Einkommens und langfristig stabiler Partnerbeziehungen benachteiligt [1]. Weiterhin kann Übergewicht die emotionale Entwicklung einschränken und sich negativ auf das Selbstbild des Kindes sowie beim Aufbau von sozialen Kontakten auswirken. So werden Übergewichtige oft gehänselt und ausgegrenzt, wodurch das Selbstwertgefühl empfindlich beeinträchtigt werden kann. In der Freizeit kommt es zu Einschränkungen, etwa aus Scham im Schwimmbad oder aus Angst, beim Sport nicht mithalten zu können. Zusätzlich scheinen bei adipösen Kindern affektive Störungen wie Ängste und Verhaltensstörungen, z. B. das Aufmerksamkeitsdefizit-Hyperaktivitäts-Syndrom ADHS, gehäuft aufzutreten. Diese negativen psychosozialen Folgen des Übergewichts können sich mit zunehmendem Alter verschärfen. Zudem lassen sich Verhaltensmuster wie Fernsehkonsum und Bewegungsverhalten, die sich als relevant für die Entstehung und Aufrechterhaltung des Übergewichts erwiesen haben, nur noch schwer verändern [9].
Schließlich gibt es Hinweise, dass bei adipösen Jugendlichen Essstörungen vermehrt auftreten können. Dabei wird vor allem das Vorliegen einer Binge Eating Disorder, d. h. Heißhungerattacken ohne gewichtskontrollierende Gegenregulation wie Erbrechen, diskutiert, die bei 3 bis 5% aller adipösen Jugendlichen auftritt [2].
Literatur
[1] Rauh-Pfeiffer, A.; Koletzko, B. (2007); Monatsschr Kinderheilkd 155: 469 – 483.
[2] Warschburger, P.; Petermann, F.; Fromme, C. (2005): Adipositas –Training mit Kindern und Jugendlichen. 2. Auflage. BeltzPVU, Weinheim.
[3] Elmadfa, I, Leitzmann, C (2004): Ernährung des Menschen. Verlag Eugen Ulmer, Stuttgart, 4. Auflage.
[4] Wabitsch, M (2006); Internist. 47: 130 –140.
[5] Kurth, B-M; Schaffrath-Rosario, A. (2007); Bundesgesundheitsblatt, Band 50, Heft 5/6, S. 736 –743.
[6] Kromeyer-Hauschild, K; Wabitsch, M. et al. (2001); Monatsschr. Kinderheilkd 149:807– 818.
[7] Biesalski H.-K.; Fürst, P; Kasper, H.; Kluthe, R.; Pölert, W.; Puchstein, C.; Stähelin, B. (Hrsg.) (2004): Ernährungsmedizin. Thieme, Stuttgart 3. Auflage.
[8] Widhalm, K.; Weghuber, D. (2006); Diabetologe 3: 250 – 255.
[9] de Vries, U.; Koletzko, B.; Petermann, F. (2008); Monatsschr Kinderheilkd 156: 177–186.
[10] www.dge.de
[11] Wabitsch, M (2004); Bundesgesundheitsblatt, Band 47, Heft 3, S. 251– 255.
Autorin
Katja Aue, M. Sc. (Ökotrophologie)
katja_aue@web.de
Tab. 1: Ursache für die Zunahme von Übergewicht bei Kindern und Jugendlichen in den Bereichen Familie, Sport- und Freizeit, Ernährung und Erziehung/Aufklärung |
Adipositas-fördernde Lebensbedingungen ("obesogenic environment") |
|
I. Familie
|
|
II. Sport und Freizeit
|
|
III. Ernährung (Überernährung, kalorien- und fettreich)
|
|
IV: Erziehung und Aufklärung
|
Tab. 2: Folgestörungen der Adipositas im Kindes- und Jugendalter | |
Bewegungsapparat |
|
Endokrin |
|
Gastrointestinal |
|
Kardiovaskulär |
|
Neurologisch und psychiatrisch |
|
Psychosozial |
|
Pulmonologisch |
|
Renal |
|


















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.