
- DAZ.online
- DAZ / AZ
- DAZ 26/2022
- Kopf hoch
Beratung
Kopf hoch!
Die topische, proaktive Langzeit-Therapie der Psoriasis
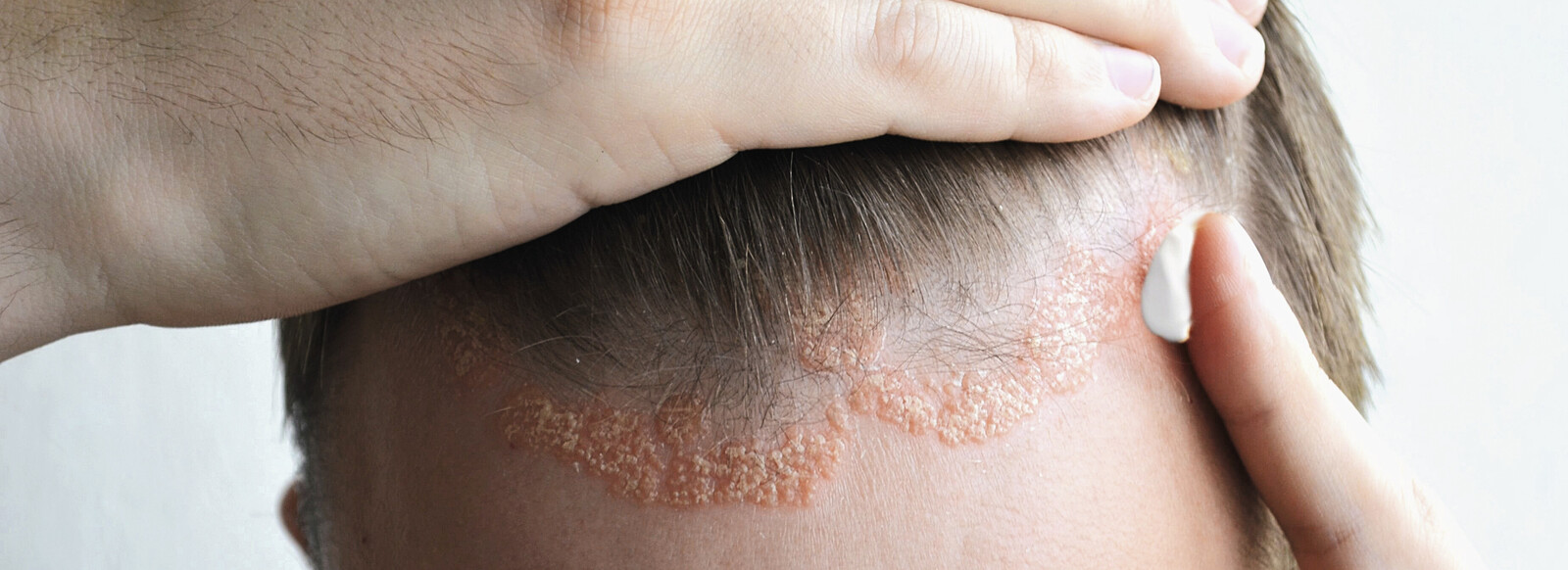
Rund zwei Millionen Menschen in Deutschland leiden unter Psoriasis vulgaris, der Schuppenflechte. Charakteristisch sind entzündlich rote, scharf begrenzte, silbrig-glänzende, schuppende, erhabene Plaques. Zur Krankheitsentstehung trägt vor allem eine T-Zell-vermittelte Autoimmunreaktion bei. Am Entzündungsgeschehen sind mehrere proinflammatorische Zytokine beteiligt, darunter spielen der Tumornekrosefaktor (TNF) alpha sowie die Interleukine 12, 17 und 23 eine Schlüsselrolle. Sie führen zur Entstehung entzündlicher Läsionen und zur Plaquebildung, indem sie die Keratinozyten zu stark gesteigertem Wachstum anregen. Die Erneuerung der Haut läuft auf Hochtouren. Braucht eine gesunde Epidermis etwa vier Wochen, um sich neu zu bilden, so sind es bei Psoriasis nur drei bis vier Tage. Da die entstehenden Keratinozyten noch nicht ausdifferenziert sind, wird der geordnete Aufbau der Epidermisschichten gestört.
Schweregrad bestimmt Behandlung
Eine Psoriasis verläuft chronisch, sie währt lebenslang und ist zurzeit noch nicht vollständig heilbar, aber meist sehr gut behandelbar. Allerdings stellen das Auftreten der Schuppenflechte in einem frühen Lebensalter und der chronische Verlauf Arzt und Patienten vor besondere Herausforderungen. Denn sie erfordern eine langfristige Behandlung sowie entsprechende Motivation und Adhärenz.
Die Therapieauswahl richtet sich primär nach der Schwere der Erkrankung. Unterschieden wird in drei Schweregrade: leicht, moderat und schwer. Eine leichte Psoriasis liegt vor, wenn die befallene Körperoberfläche (Body Surface Area, BSA) weniger als zehn Handinnenflächen einnimmt, der Schweregrad (Psoriasis Area and Severity Index, PASI) < 10 ist und der Lebensqualitätsmarker-Fragebogen (Dermatology Life Quality Index, DLQI) ebenfalls einen Wert < 10 ergibt [Nast A et al.]. In der Regel wird bei dieser eher milden Ausprägung rein topisch therapiert. Eine systemische Behandlung erfolgt nur, wenn die lokale Therapie keine ausreichende Krankheitskontrolle erzielt oder wenn besondere Kriterien für hohen Leidensdruck des Patienten vorliegen. Dazu zählen der Befall sichtbarer Areale, der Kopfhaut, der Genitalregion, der Handflächen und Fußsohlen, der Nägel oder sehr starker Juckreiz.
Topische Initialtherapie
Etwa 80% der Patienten sind Kandidaten für Lokaltherapeutika. Der Goldstandard der topischen Initialbehandlung ist die einmal tägliche Applikation einer Fixkombination aus Calcipotriol 50 μg/g und Betamethason-Dipropionat 0,5 mg/g über vier bis acht Wochen. Als Darreichungsformen stehen Salbe, Gel oder Sprühschaum zur Verfügung, wobei der Schaum in mehreren Studien und auch im Versorgungsalltag eine verbesserte Wirksamkeit zeigte. Dieser Effekt beruht vermutlich darauf, dass die Wirkstoffe im Treibmittel des Sprühschaums komplett gelöst vorliegen und es zu keiner Kristallbildung der Einzelsubstanzen kommt. Das ermöglicht eine höhere Hautpenetration und Bioverfügbarkeit in der Haut im Vergleich zu Salbe oder Gel. Zudem wird der Schaum meist besser von den Patienten akzeptiert, was die Adhärenz fördert.
Nur scheinbar abgeheilt: Läsionales Gedächtnis
Bei der topischen Therapie der Psoriasis wurde bisher oft nur reaktiv behandelt, das heißt während eines akuten Krankheitsschubs. Mit Ende eines Schubs wird die Therapie meist abgesetzt. Doch auch bei sichtbar unauffälliger Haut besteht eine subklinische kutane Entzündung in der Remissionsphase weiter. Neuere Studien ergaben, dass nach Verschwinden der Plaques gewebsansässige Gedächtniszellen in der Haut vorhanden sind. Sie initiieren Entzündungskaskaden über die Produktion der proinflammatorischen Interleukine 17 und 22 und lösen ein Rezidiv im vermeintlich vollständig abgeheilten Körperareal aus. Das frustriert die Patienten und mindert ihr Vertrauen in eine effektive Therapie [Owczarczyk-Saczonek A et al.].
Proaktiv statt reaktiv
Zur langfristigen Krankheitskontrolle empfiehlt es sich, nach erfolgreicher Abheilung der Hautläsionen eine reduzierte Erhaltungstherapie durchzuführen, und zwar an den Stellen, an denen zuvor eine Plaque aufgetreten war. Damit wird nun auch bei der Psoriasis eingesetzt, was sich bei atopischer Dermatitis schon seit Jahrzehnten bewährt hat: ein proaktives Management der Haut. Dieses Behandlungskonzept verringert die Anzahl an Exazerbationen, beugt Schüben vor und verlängert die symptomfreie Zeit. Gegenüber den topischen Calcineurin-Inhibitoren bei der Neurodermitis eignet sich bei der Schuppenflechte in erster Linie die zweimal wöchentliche Anwendung einer Fixkombination aus Calcipotriol und Betamethason-Dipropionat. Das vermeidet einen Rückfall, indem proinflammatorische Zytokine reduziert werden, die Aktivierung dendritischer Zellen ausbleibt sowie die T-Helferzellen(Th)1- und -17-Differenzierung vermindert werden. Für die proaktive Erhaltungstherapie zugelassen ist aktuell nur Enstilar® Sprühschaum. Alternativ kann jedoch ein Vitamin-D3-Analogon als Monopräparat einmal täglich auch über einen längeren Zeitraum appliziert werden, bei Bedarf ergänzt um ein topisches Cortison (TCS) der Klasse III an zwei Tagen pro Woche. Ebenso können topische Corticoide allein zweimal pro Woche eingesetzt werden – bevorzugt Substanzen der Klassen II und III mit einem hohen therapeutischen Index, also einem guten Wirkungs-Nebenwirkungs-Verhältnis [Körber A et al.].
Nicht vergessen: Die Basistherapie
Die Basispflege ist ein wichtiger Bestandteil der Psoriasis-Therapie. Neben den Plaques sollte auch die übrige trockene Haut ein- bis zweimal täglich eingecremt werden und das ausreichend dick. Die regelmäßige Pflege kann die Schuppen reduzieren, zugleich lässt der Juckreiz nach. Zudem beugt eine konsequente Anwendung im erscheinungsfreien Intervall effektiv Hautschüben vor. Die Auswahl der Präparate erfolgt individuell, dabei sind der Hautzustand, die Jahreszeit und die Vorlieben des Patienten zu beachten. Es gilt: Je trockener die Haut ist, umso reichhaltiger sollte die Pflege sein. Im Sommer sind eher feuchtigkeitsspendende Präparate angesagt, im Winter eher rückfettende Externa. Insgesamt sollten die Pflegeprodukte einen angenehmen Geruch haben sowie leicht verstreichbar und hautschonend sein (Duft- und Konservierungsstoffe sind tabu). Damit der Patient vorab die Verträglichkeit testen kann, empfiehlt sich in der Apotheke die Abgabe von Produktproben.
Geeignet für die Pflege der trockenen, schuppenden Haut sind vor allem Präparate mit Juckreiz-linderndem Polidocanol (z. B. Eucerin® Atopicontrol Anti-Juckreiz Spray, Optiderm®) und keratolytisch wirkendem, feuchtigkeitsbindendem Harnstoff (z. B. Basodexan®, Excipial® U Lipolotio). Aber Achtung: Bei akuten Entzündungen kann Harnstoff auf der Haut brennen!
Zu weiteren Spezialprodukten für die Psoriasis-Haut zählen z. B. Ducray Kertyol P.S.O. Balsam, Dermasence Adtop Pfegecreme sowie Linola® Forte Hautmilch. Darüber hinaus ermöglichen medizinische Ölbäder (z. B. La Roche Posay Lipikar Dusch- und Badeöl AP+, Balneum Hermal® Plus) eine zusätzliche intensive Rückfettung der trockenen Haut nach dem Baden.
Proaktiv sein lohnt sich
Bisher gab es nur wenige Daten zur längerfristigen Wirksamkeit und Sicherheit von Calcipotriol und Betamethason-Dipropionat-Salbe oder -Gel. Die Phase-III-Studie PSO-LONG war die erste Studie, welche die Langzeitwirksamkeit und -sicherheit eines entsprechenden Wirkstoff-Schaums (Enstilar®) untersuchte und mit einem Vehikel-Schaum verglich (proaktives vs. herkömmliches, reaktives Therapiemanagement). Nach einer Open-label-Phase von vier Wochen mit einmal täglicher Applikation wurden die Patienten mit Behandlungserfolg für eine 52-wöchige Erhaltungsphase randomisiert. Im Rahmen des proaktiven Managements erhielten sie während der Remission, also bei nicht sichtbarer Entzündung, den Wirkstoff-Sprühschaum oder Placebo nur zweimal pro Woche. Bei einem Rückfall erfolgte die Umstellung auf die einmal tägliche Applikation über vier Wochen. Primärer Endpunkt der PSO-LONG-Studie war die Zeit bis zum ersten Rückfall. Diese betrug unter proaktiver Therapie 56 Tage gegenüber 30 Tagen unter reaktiver Behandlung, also eine Differenz von 26 Tagen. Zudem reduzierte das proaktive Management im Laufe eines Jahres das Risiko eines ersten Rezidivs, das heißt der Verschlechterung der zuvor (fast) abgeheilten Haut, um 43% im Vergleich zur reaktiven Therapie (95%-Konfidenzintervall [KI]: 0,47 bis 0,69; p < 0,001). Als sekundäre Endpunkte wurden die Anzahl an Tagen in Remission sowie die Häufigkeit von Rückfällen festgesetzt. Über den Zeitraum von einem Jahr zeigten Patienten mit proaktiver Therapie 41 zusätzliche Tage in Remission verglichen mit der reaktiven Therapie. Die Rückfallrate war um 46% reduziert (95%-KI: 37% bis 54%; p < 0,001) [Lebwohl M et al.]. Eine Subgruppenanalyse der Studie zeigte: Eine proaktive Erhaltungstherapie mit Enstilar®-Sprühschaum erhält die Lebensqualität bei Psoriasis-Patienten etwa 3,5-mal länger als eine reaktive Therapie (197 Tage vs. 57 Tage) [Koo J et al.].
Auf den Punkt gebracht
Eine proaktive, zweimal wöchentliche topische Erhaltungstherapie der Psoriasis kann während der Remission unterstützen und das nächste Rezidiv hinauszögern. Sie bietet den Betroffenen somit eine länger anhaltende Lebensqualität bei gleichzeitig guter Verträglichkeit. In der PSO-LONG-Studie zeigte diese Art der Therapie genauso viel Sicherheit wie bei Patienten, die während vier Wochen eines Schubs reaktiv behandelt wurden. Auch über den Untersuchungszeitraum von 52 Wochen hinweg ergaben die Laborwerte keine klinisch relevanten Effekte der Fixkombination Calcipotriol und Betamethason-Dipropionat auf den Calcium- und Corticosteroid-Stoffwechsel. Darüber hinaus wurde über diese lange Zeit keine Hautatrophie beobachtet.
Erinnerungshilfe für Patienten
Bei chronischen Erkrankungen wie der Psoriasis kommt dem Langzeittherapie-Management eine große Bedeutung zu. Allerdings haben die Patienten oft Schwierigkeiten mit der Therapieadhärenz, vor allem wenn nach Behandlungsende schnell wieder Hautläsionen auftreten. Mithilfe der proaktiven Therapie kann es gelingen, die Erkrankung besser in den Griff zu bekommen. Generell gilt: Zwischen den Anwendungen jeweils eine Behandlungspause von zwei bis drei Tagen einhalten. Der Arzt sollte mit dem Patienten feste Wochentage vereinbaren. Um den Patienten zu helfen, diesen Rhythmus einzuhalten, gibt es einen SMS-Erinnerungsservice (Patienten Service Programm PSOGuide, Fa. Leo Pharma). Dieser benachrichtigt den Patienten an den jeweiligen Therapietagen und fördert somit den Behandlungserfolg. |
Literatur
Augustin M et al. Topical long-term therapy of psoriasis with vitamin D3 analogues, corticosteroids and their two compound formulations: position paper on evidence and use in daily practice. J Dtsch Dermatol Ges 2014;12(8):667–682
Bark C et al. Systematic literature review of long-term efficacy data for topical psoriasis treatments. J Dermatolog Treat 1. Juni 2021;1:11, doi: 10.1080/09546634.2021.1925211
Jacobi A et al. Keratolytics and emollients and their role in the therapy of psoriasis: a systematic review. Dermatol Ther (Heidelberg) 2021;(1):1-18, doi: 10.1007/s13555-015-0068-3
Kiedrowski R et al. Aktualisierter praxisnaher Behandlungspfad. Empfehlungen für die ambulante Versorgung von Psoriasis vulgaris. www.onkoderm.de/wp-content/uploads/sites/109/2019/09/onkoderm_Behandlungspfad_Psoriasis_2019_E3.pdf
Koo J et al. Superioir efficacy of calcipotriene and betamethasone dipropionate aerosol foam versus ointment in patients with psoriasis vulgaris – a randomized phase II study. J Dermatolog Treat 2016;27(2):120-127
Körber A et al. Topische Therapie bei Psoriasis vulgaris – ein Behandlungspfad. doi: 10.1111/ddg.13810
Kragballe K et al. A 52-week randomized safety study of a calcipotriol/betamethasone dipropionate two-compound product (Dovobet/Daivobet/Taclonex) in the treatment of psoriasis vulgaris. Br J Dermatol 2006;154(6):1155-1160
Lebwohl M et al. Twice-weekly topical calcipotriene/betamethasone dipropionate foam as proactive management of plaque psoriasis increases time in remission and is well tolerated over 52 weeks (PSO-LONG trial). J Am Acad Dermaol 2021;84:1269-77
Mrowietz U, Kragballe K, Reich K et al. Definition of treatment goals for moderate to severe psoriasis: a European consensus. Arch Dermatol Res. 2011;303(1):1–10
Nast A et al. Therapie der Psoriasis vulgaris S3-Leitlinie. www.awmf.org/uploads/tx_szleitlinien/013-001l_S3_Therapie-Psoriasis-vulgaris_2021-07.pdf, AWMF-Registernr. 013-001, Stand: 2021
Owczarczyk-Saczonek A et al. Immunological Memory of Psoriatic Lesions. Int J Mol Sci 2020;21(2):625, doi: 10.3390/ijms21020625
Philipp S. Update Psoriasis. https://cme.medlearning.de/leo/aad_2021_psoriasis/pdf/cme.pdf; Abruf: 11. November 2021, Leo Pharma GmbH
Saraceno R et al. Efficacy and maintenance strategies of two-compound formulation calcipotriol an betamethasone dipropionate gel (Xamiol® gel) in the treatment of scalp psoriasis: results from a study in 885 patients. J Dermatolog Treat 2014;25(1):30-33
Segaert S et al. Long-term topical management of psoriasis: the road ahead. J Dermatolog Treat 2020;24:1–10; doi: 10.1080/09546634.2020.1729335
Was ist Psoriasis. www.schuppenflechte-im-griff.de, Leo Pharma GmbH
Winterhagen I. Die Schuppen vor Augen. DAZ 2017;5:52; www.deutsche-apotheker-zeitung.de/daz-az/2017/daz-5-2017/die-schuppen-vor-augen





















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.