
- DAZ.online
- DAZ / AZ
- DAZ 34/2021
- (K)eine Alternative für ...
Arzneimittel und Therapie
(K)eine Alternative für A.T.10®?
Empfehlungen zur Umstellung von Patienten mit Hypoparathyreoidismus
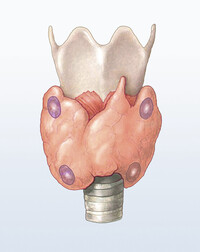
In unmittelbarer Nachbarschaft zur Schilddrüse verfügt der Mensch über vier reiskorngroße Nebenschilddrüsen (Epithelkörperchen). In diesen wird Parathormon gebildet, das den Calcium-, Magnesium-, Phosphat- und Vitamin-D-Spiegel im Blut reguliert. Ein Ausfall oder eine Unterfunktion der Nebenschilddrüse, der Hypoparathyreoidismus, wirkt sich über die Störung des Calcium-Stoffwechsels in unterschiedlicher Form auf die Organe aus. Häufig leiden Betroffene an einem Zittern, Gefühlsstörungen bis hin zu Muskelkrämpfen (Tetanie). Sie berichten aber auch über renale und kardiovaskuläre Komplikationen, ossäre und dermatologische Veränderungen, neuromuskuläre und zentralnervöse Störungen sowie eine massive Beeinträchtigung der Lebensqualität.
Vorwiegend Frauen betroffen
Der Hypoparathyreoidismus gehört zu den seltenen Erkrankungen, zu denen nur wenig epidemiologische Daten vorliegen (geschätzte Prävalenz für einen postoperativen Hypoparathyreoidismus 22/100.000 Einwohner). In 75% der Fälle lösen eine operative Entfernung oder eine versehentliche Verletzung der Nebenschilddrüsen die Erkrankung aus. Schätzungen zufolge kommt es in Deutschland in etwa ein bis sechs Prozent der Fälle nach einer operativen Schilddrüsenentfernung zu einem dauerhaften Hypoparathyreoidismus. Diese postoperative Form tritt meist in der Folge einer Tumorerkrankung oder Bestrahlung auf. Die übrigen 25% der Fälle können unter anderem autoimmun oder genetisch bedingt sein. Rund 70 bis 80% der Patienten sind weiblich, vermutlich weil Schilddrüsenerkrankungen, die operativ behandelt werden, bei Frauen häufiger vorkommen. Es ist anzunehmen, dass die Häufigkeit eines postoperativen Hypoparathyreoidismus angesichts steigender Zahlen an Schilddrüsenoperationen – auch im Zusammenhang mit einer ansteigenden Diagnostik von Schilddrüsenkrebs – zunehmen wird.
Unterschiedliche Vitamin-D-Präparate stehen zur Verfügung
Die konventionelle Therapie besteht aus der bedarfsgerechten Substitution von Calcium und aktivem Vitamin D (s. Kasten „Warum muss Vitamin D substituiert werden?“). Hierfür stehen unterschiedliche Präparate zur Verfügung: Zur oralen Calcium-Substitution werden meist Calciumcarbonat und Calciumcitrat in Dosen von 500 bis 1000 mg/Tag eingesetzt. Die i. v.-Gabe von Calcium erfolgt nur bei akuter Hypocalcämie.
Warum muss Vitamin D substituiert werden?
Warum zur Behandlung des Hypoparathyreoidismus Vitamin D eingesetzt werden muss, kann ein Blick auf den Vitamin-D-Stoffwechsel verdeutlichen:
- Colecalciferol (Vitamin D3) wird in der Haut aus 7-Dehydrocholesterol durch Einwirkung von UV-Licht gebildet. Nur zu einem geringen Teil stammt Vitamin D3 aus der Nahrung.
- Colecalciferol (Vitamin D3) wird in der Leber über P450-abhängige Enzymsysteme zu 25-Hydroxycolecalciferol (Calcidiol), der Speicherform von Vitamin D3, umgewandelt.
- Bedarfsabhängig stimuliert anschließend Parathormon in den Nieren die Hydroxylierung von Calcidiol zu 1,25-Dihydroxy-Colecalciferol (Calcitriol), der hormonell aktivsten Form.
- Bei einem Mangel an Parathormon sinkt die Hydroxylierungsrate in den Nieren und in der Folge nimmt auch die Bildung von Calcitriol ab. Würde man nur Calcium ohne aktives Vitamin D substituieren, ginge Calcium über den Darm wieder verloren, da zur Rückresorption von Calcium aus dem Darm Vitamin D benötigt wird.
Folgende Vitamin-D-Präparate kommen infrage:
- Colecalciferol (Vitamin D3)
- Calcitriol (1,25-Dihydroxycolecalciferol)
- Alfacalcidol (1-Hydroxycolecalciferol)
- Dihydrotachysterol
Diese Wirkstoffe unterscheiden sich in ihrer Halbwertszeit, dem Wirkeintritt und ihrer therapeutischen Breite. Eine Umstellung – wie sie aktuell aufgrund des Wegfalls von Dihydrotachysterol erforderlich ist – setzt ein individuelles Vorgehen voraus, da Dosierung, Beginn des Therapieeffektes und Dauer des Therapieeffektes sehr unterschiedlich sind (s. Tabelle). Hierzu ein Beispiel:
Die mögliche Dosis mit A.T.10® kann 0,375 bis 0,75 mg Dihydrotachysterol betragen. Dabei enthalten 13 Tropfen A.T.10® bzw. eine Kapsel A.T.10® 0,5 mg Dihydrotachysterol. Dieser Dosis entsprechend können aber auch z. B. 1 μg Alfacalcidol oder 0,5 μg Calcitriol eingesetzt werden. Während die Dauer des Effektes von Dihydrotachysterol 21 Tage beträgt, sind es bei den anderen Vitamin-D-Präparaten drei bis sieben Tage. Auch Wirkeintritt und Wirkdauer sind bei Dihydrotachysterol deutlich länger.
Wirkstoff | Handelsname (Bsp.) | Relative Potenz | Wirkeintritt/Wirkdauer | Ungefähre Tagesdosis |
|---|---|---|---|---|
Colecalciferol (Vitamin D3) | Vigantol® Dekristol® | 1 | Wochen/Monate | 0,5 bis 2,5 mg (= 20.000 bis 100.000 IE) |
Alfacalcidol (1-Hydroxycolecalciferol) | EinsAlpha® | ca. 1000 | ein bis zwei Tage/ fünf bis sieben Tage | 0,5 bis 3 µg |
Calcitriol (1,25-Dihydroxycolecalciferol) | Rocaltrol® Calcitrol® | 1000 bis1500 | ein bis zwei Tage/ zwei bis drei Tage | 0,25 bis 2 µg |
Dihydrotachysterol | A.T.10® | 2,5 | vier bis sieben Tage/ sieben bis 21 Tage | 0,375 bis 0,75 mg |
Tipps für die Umstellung
Seit vergangenem Monat ist A.T.10® vom Markt genommen. Die Gründe für den Wegfall sind nicht bekannt; eine diesbezügliche Anfrage beim Hersteller blieb unbeantwortet. Für Betroffene, die nun auf ein anderes Vitamin-D-Präparat umgestellt werden müssen, gibt die Deutsche Gesellschaft für Endokrinologie folgende Empfehlungen (Auszug; den gesamten Wortlaut des Textes finden Sie auf www.deutsche-apotheker-zeitung.de zum Herunterladen. Geben Sie dazu in das Suchfeld den Webcode J8WE6 ein):
- Zunächst sollte abgeklärt werden, ob und in welcher Dosierung bereits zuvor Calcitriol oder Alfacalcidol eingenommen wurden. Wurden diese gut vertragen?
- Da der Effekt der Dihydrotachysterol-Medikation sieben bis 21 Tage anhält, sollte diese zunächst für eine Woche beendet werden, ohne eine neue Medikation zu starten.
- Treten in dieser Zeit Kribbelparästhesien auf, so kann die Calcium-Zufuhr gesteigert werden, mit Einnahme zum oder nach dem Essen; hierbei sollte eine Gesamttagesdosis von 2 g nicht überschritten werden.
- Nach Ablauf einer Woche kann dann auf ein anderes entsprechendes Präparat gewechselt werden.
- Begonnen wird mit einmal täglich 0,25 μg Calcitriol bzw. 0,5 μg Alfacalcidol. In der zweiten Woche sollte alle drei Tage eine Kontrolle der Calcium-, Phosphat- und Kreatinin-Spiegel sowie der Beschwerdesymptomatik erfolgen.
- Bei Bedarf kann eine Dosiserhöhung anhand der zweimal wöchentlich erhobenen Werte erfolgen, die benötigte Medikation kann anhand der aktuellen A.T.10®-Medikation abgeschätzt werden (siehe Tabelle).
- Das größte Risiko für langfristige Nierenschäden stellen Hypercalcämie-Phasen dar. Diese sollen daher unbedingt vermieden werden. Bei zeitweise auftretenden Hypokalzämien mit Beschwerden können Magnesium und Calcium eingesetzt werden.
- Messungen von Parathormon, Vitamin D3 und 1,25-Dihydroxy-Colecalciferol sind nicht erforderlich. Es sollten vornehmlich ionisiertes oder Albumin-adaptiertes Calcium, Phosphat, Kreatinin und Magnesium kontrolliert werden. Nach erfolgter Umstellung ist im weiteren Verlauf eine ausführliche Blutkontrolle erforderlich. Hier ist dann die Calcium-Ausscheidung unter der geänderten Medikation zu kontrollieren und die entsprechende Medikation zu optimieren und bezüglich der Verträglichkeit zu überprüfen.
- Bei Patienten, die mit einem hochdosierten Vitamin-D-Präparat nicht komplikationslos eingestellt werden können, besteht die Möglichkeit, gentechnologisch hergestelltes Parathormon einzusetzen. |
Literatur
Feldkamp J. Behandlung des postoperativen Hypoparathyreoidismus. Der Nuklearmediziner 2020; 43(03): 225-229
Siggelkow H. Hypoparathyreoidismus – Unterfunktion der Nebenschilddrüsen. Informationen des CME-Verlags – Fachverlag für medizinische Fortbildung GmbH. www.cme-kurs.de/kurse/hypoparathyreoidismus-unterfunktion-der-nebenschilddruesen/, Abruf am 11. August 2021
Bollerslev J et al. European Society of Endocrinology Clinical Guideline: Treatment of chronic hypoparathyroidism in adults European Journal of Endocrinology 2015. doi: 10.1530/EJE-15-0628
Umstellung der Medikation von AT10® auf ein kürzer wirksames aktives Vitamin D. Informationen der deutschen Gesellschaft für Endokrinologie, www.endokrinologie.net/files/download/hypoparathyreoidismus-umstellung-vit-d_aerztinnen-aerzte.pdf, Abruf am 11. August 2021


















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.