
- DAZ.online
- DAZ / AZ
- DAZ 13/2014
- Gesunde Zähne bis ins ...
Mundpflege
Gesunde Zähne bis ins hohe Alter
Was ist bei der Beratung zu beachten?
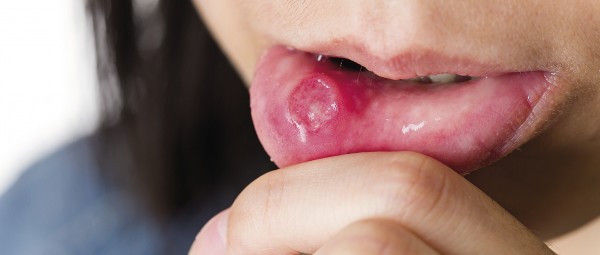
Die Mundschleimhaut besteht aus einem mehrschichtigen, unverhornten Plattenepithel. Sie besitzt eine hohe Regenerationsfähigkeit, ist aber auch leicht verletzbar. Optisch sichtbar sind neben kleinen (Biss-)Verletzungen am häufigsten folgende Veränderungen:
- Candidosen (Mundsoor), erkennbar an abwischbaren gelblich-weißen Flecken
- Leukoplakien (weißliche, nicht abwischbare Verhornungen der Mundschleimhaut, meist bedingt durch Nicotin- und Alkoholkonsum)
- Lichen ruber planus (Flechten als Folge einer Fehlreaktion des Immunsystems)
- der „Rauchergaumen“ (weiße Schleimhautveränderungen am Gaumen)
- Fibrome (gutartige Gewebsvermehrung).
Leukoplakien und Lichen ruber gelten als präkanzeröse Stadien von Mundhöhlentumoren. Auch Diabetes mellitus und Immunkrankheiten (z.B. Aids) können sich an der Mundschleimhaut manifestieren. Zum Ausschluss von malignen Veränderungen ist daher bei Läsionen unbekannter Ursache immer eine histologische Abklärung durch einen Abstrich oder gegebenenfalls eine Biopsie notwendig.
Wenn die Spucke wegbleibt …
Die Xerostomie (griech: xeros = trocken) ist weniger sichtbar, jedoch für die Betroffenen sehr belastend. Neben Schwierigkeiten beim Schlucken und Sprechen ist sie häufig auch mit Mundgeruch verbunden. Hauptursachen sind die im mittleren Lebensalter nachlassende Speichelproduktion und das verminderte Trinkbedürfnis. Aber auch Medikamente (z.B. Anticholinergika, trizyklische Antidepressiva, Diuretika), medizinische Behandlungen (z.B. Strahlentherapie) oder Krankheiten (z.B. Speicheldrüsenkrebs, Sjögren-Syndrom) können zur Xerostomie führen. Da die Inhaltsstoffe des Speichels die Mundflora in einem natürlichen Gleichgewicht halten, ist bei Xerostomie das Risiko für Entzündungen der Mundschleimhaut (Mukositis) und Infektionen besonders hoch. Zudem kann die Haftfähigkeit von Prothesen beeinträchtigt sein. Die nachlassende Speichelproduktion kann gerade bei älteren Patienten auch zur Mangelernährung führen, da die Nahrungsaufnahme unangenehm oder – bei zusätzlichen kleinen Verletzungen auf der Zunge oder der Schleimhaut – sogar schmerzhaft sein kann.
Empfehlungen bei Xerostomie
- ausreichend und häufig trinken (1,5 bis 2 Liter täglich), am besten Wasser oder ungesüßte Kräutertees
- salzreiche Speisen meiden
- zuckerfreie Bonbons und Kaugummis
- salzhaltige Lutschtabletten (z.B. Emser® Pastillen)
- Präparate zur Mundbefeuchtung/Speichelersatzmittel, z.B. bioXtra® Feuchtigkeitsgel oder Sprühgel Aldiamed® Mundspray zur Speichelergänzung, Saliva® Natura Mundspray, Glandosane® Spray
- Zahnbürsten mit weichen Borsten zum Schleimhautschutz bevorzugen
Richtige Pflege bleibt das A und O
Durch eine konsequente Zahnpflege bis ins hohe Alter und weitere Prophylaxe-Maßnahmen (z.B. eine professionelle Zahnreinigung beim Zahnarzt, bei der sowohl harte als auch weiche Zahnbeläge mit Spezialinstrumenten entfernt werden), lässt sich ein gesundes Gebiss lange erhalten. Diese Maßnahmen sind auch dann noch notwendig, wenn nur noch sehr wenige natürliche Zähne erhalten geblieben sind. Darüber hinaus sorgen regelmäßige Kontrolluntersuchungen beim Zahnarzt dafür, dass gegebenenfalls maligne Veränderungen der Mundschleimhaut rechtzeitig erkannt und behandelt werden können.Am effektivsten ist das zwei- bis dreimal tägliche Zähneputzen etwa 20 Minuten nach dem Essen mit einer fluoridhaltigen Zahnpasta inklusive Verwendung von Zahnseide und Zahnzwischenraumbürsten. Antibakterielle Zahnpasten (z.B. Gum® Paroex Chlorhexidin Zahnpasta 0,06%) sind effektiv gegen Bakterien, die Entzündungen des Zahnfleisches oder des Zahnbettes auslösen können. Auch Zahnbürsten oder Prothesen können antibakteriell behandelt werden, indem eine entsprechende Lösung (z.B. anti-infect® Dentalspray, Wirkstoff: Chlorhexidin) aufgesprüht und nach einer zweiminütigen Einwirkdauer abgespült wird.
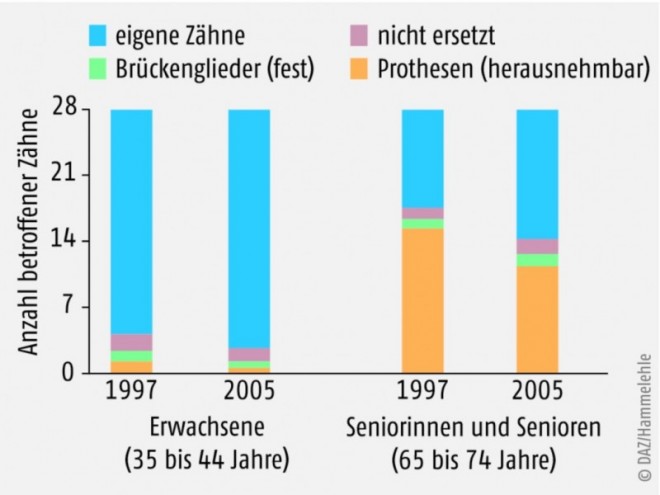
Im höheren Lebensalter nimmt der Anteil von Sekundär- und Wurzelkaries zu. Dieser schreitet häufig schneller voran als ein Karies im Bereich der Zahnkronen.
Wurzelkaries: Gesundes Zahnfleisch bildet normalerweise eine Art Manschette um den Zahn und kann so das Vordringen von Bakterien zur Zahnwurzel behindern. Da sich das Zahnfleisch jedoch altersbedingt zurückbildet, entsteht an frei liegenden Zahnwurzelhälsen leicht Karies. Auch das Nachlassen der Speichelproduktion begünstigt diese Kariesform.
Sekundärkaries entsteht im Randbereich von Füllungen, Brücken oder Kronen, da selbst bei passgenauer Anfertigung des Zahnersatzes manchmal kleine Spalten entstehen, in denen sich Bakterien gut vermehren können.
… auch für die Prothese
Neben der regelmäßigen Zahnreinigung ist für Prothesenträger die Pflege des Zahnersatzes eine wichtige Voraussetzung, um die Mundschleimhaut gesund zu erhalten. Nach jedem Essen sollte herausnehmbarer Zahnersatz unter fließendem Wasser gründlich abgespült werden. Denn Speisereste, die sich darunter festsetzen, können sehr leicht zu Entzündungen führen. Handelsübliche Prothesenreinigungstabletten (z.B. Protefix® Aktiv-Reiniger Tabletten) reinigen und wirken geruchsbekämpfend. Länger als 15 bis 20 Minuten sollte der Zahnersatz nicht in der Reinigungslösung liegen (nicht über Nacht!).
Doch Reinigungsmittel können das Bürsten der Prothesen nicht ersetzen. Häufig wird empfohlen, dies einmal täglich mit einer speziellen Prothesenzahnbürste (z.B. Tepe® Prothesenbürste Classic 1, Oral-B® Prothesenbürste) und herkömmlicher Zahnpasta durchzuführen. Doch Zahnpasten enthalten häufig Abrasionszusätze zur Entfernung von Plaque, die den Kunststoff der Prothesen zerkratzen können. Alternativ können daher spezielle Prothesenpasten (z.B. Blend-a-dent® Hygienic Spezial Reinigungscreme) für die dritten Zähne eingesetzt werden. Sie enthalten ebenfalls antibakterielle Zusätze (z.B. Eukalyptusöl in VitaDent3® Prothesenzahncreme).Die Prothesenbürsten besitzen zusätzlich zum großen Borstenfeld zur Reinigung der Prothesenflächen einen weiteren abgeschrägten Bürstenkopf, mit dessen Hilfe Ausbuchtungen und Vertiefungen gut erreicht werden können.
Wissenswertes zum Speichel
Während der Wachphase produzieren die Speicheldrüsen rund 20 ml pro Stunde. Bei Nahrungsaufnahme kann diese Menge auf 3 ml/Minute ansteigen. Rund 1,5 bis 2 Liter Speichel benetzen bei gesunden Menschen täglich die Mundschleimhaut und die Zähne.
Prothesenstomatitis: Entzündung durch Zahnprothese
Eine Mundschleimhautentzündung, die durch herausnehmbaren Zahnersatz entstanden ist, wird als Prothesenstomatitis bezeichnet. Erste Anzeichen sind Druckstellen oder entzündete Bereiche am Gaumen oder den Kieferkämmen, darüber hinaus punktförmige Veränderungen (papillare Hyperplasien). Zu den Ursachen zählen ein schlechter Sitz bzw. eine mangelnde Stabilität der Prothese, eine schlechte Mundhygiene, längere Antibiotika-, Cortison- oder Radiotherapien sowie eine Besiedlung mit Pilzen, insbesondere Candida albicans. Aus diesem Grund kommen bei Prothesenstomatitis häufig Antimykotika zum Einsatz. Ein kausaler Zusammenhang zwischen der Besiedlung und der Entzündung wurde jedoch noch nicht gezeigt, und es kann nicht ausgeschlossen werden, dass nicht nur die Pilzbesiedlung der Grund für das Problem darstellt.
In einer Metaanalyse mit acht randomisierten kontrollierten klinischen Studien, in der die Effektivität einer antimykotischen Therapie über mindestens sieben Tage bei Prothesenstomatitis mit alternativen Methoden verglichen wurde, zeigten sich kaum Unterschiede. So war Chlorhexidin genauso effektiv wie Amphotericin B, die Effektivität von Listerine®-Mundspüllösung (Inhaltsstoffe: Menthol, Thymol, Methylsalicylat und Eucalyptol) war vergleichbar mit einer Nystatin-Oralsuspension, ebenso eine Hexetidin-haltige Mundspüllösung und Fluconazol-Kapseln.
Bei den Phytotherapeutika gab es keinen statistisch signifikanten Unterschied zwischen Teebaumöl (Melaleucea alternifolia) und Nystatin, die in einem Gewebe-Conditioner enthalten waren. Auch ein aus dem asiatischen Halbstrauch Zataria multiflora gewonnenes Öl war bei der Linderung der klinischen Symptome vergleichbar mit einem 2%igen Miconazol-Gel.
Bei Verfahren wie Mikrowellen-Desinfektion oder der photodynamischen Therapie ergab sich ein ähnliches Bild. Auch wenn die Zahl der eingeschlossenen Studien und die Probandenzahlen teilweise gering waren, schlussfolgern die Autoren, dass diese Verfahren sowie desinfizierende Mundspüllösungen oder Phytopharmaka mit antimikrobiellen Eigenschaften bei Prothesen-Stomatitis als Alternative oder auch zusätzlich zur antimykotischen Therapie eingesetzt werden können. Antimykotika sollten nach Möglichkeit nur dann angewendet werden, nachdem Candida albicans oder ein anderer Keim durch eine mikrobiologische Analyse nachgewiesen wurden.
Zahnprothese nachts herausnehmen
Die Autoren der Metaanalyse fanden darüber hinaus einige Studien, die zeigten, dass das nächtliche Tragen eines herausnehmbaren Zahnersatzes eine Prothesen-Stomatitis begünstigen kann. Denn die Reinigungswirkung des Speichels und der Zunge wurde dadurch beeinträchtigt, die Mundschleimhaut konnte weniger gut belüftet werden. Deshalb sollte Betroffenen geraten werden, die „Dritten“ nicht permanent zu tragen und zumindest nachts herauszunehmen.
Quelle
Emami E et al. Linking evidence to treatment for denture stomatitis: a meta-analysis of randomized controlled trials. J Dent (2014), 42(2): 99-106, doi: 10.1016/j.jdent.2013.11.021. online vorab publiziert am 4. Dezember 2013.
http://dental-wiki.gebizz.de/prothesenstomatitis/
Website der Bundeszahnärztekammer, www.bzaek.de
Mundgesundheit. Gesundheitsberichterstattung des Bundes, Heft 47, Hrsg: Robert Koch-Institut, Berlin (2009).
Kusnick, C. Trockener Mund. Speichel ist wichtig zum Erhalt der Zähne. DAZ (2008) 37, 51–53.
Autorin
Dr. Claudia Bruhn ist Apothekerin, und arbeitet als freie Medizinjournalistin. Sie schreibt seit 2001 regelmäßig Beiträge für die DAZ.




























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.