
- DAZ.online
- DAZ / AZ
- DAZ 37/2006
- C. Rosado, M. ...
Arzneistoffporträt
C. Rosado, M. UnkaufPenciclovir – auch bei for
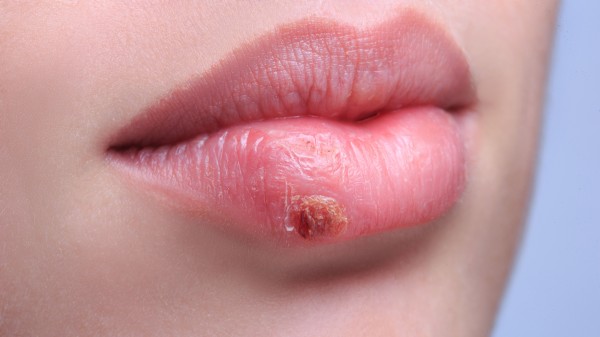
Auslöser des Herpes labialis ist überwiegend das Herpes-Simplex-Virus (HSV) Typ 1, seltener das HSV Typ 2. Auch weil Prävalenzstudien bei etwa 90 Prozent der untersuchten Jugendlichen Anti-HSV-Antikörper im Serum nachgewiesen haben, wird angenommen, dass die Infektion mit HSV 1 (Tröpfchen- oder Schmierinfektion) vorwie–gend im Kindesalter erfolgt. Die Primärinfektion manifestiert sich meist im Lippenbereich und bleibt oft asymptomatisch. Vom Ort der Infektion wandert das Virus über Nervenbahnen in Ganglien, wo es lebenslang ein Erregerreservoir bildet (latent rekurrente Infektion). Gesunde Virusträger können das Virus zum Teil anhaltend kon–trollieren. Eine Schwächung des Immunsystems oder Provokationsfaktoren (u. a. intensive Sonnenbestrahlung, Stress oder fieberhafte Infekte) begünstigen jedoch dessen Re–aktivierung. Zur Rezidivneigung tragen zusätzlich die geringe Anti–genität des HSV und die damit verbundene geringe Antikörperbildung bei. Beim Rezidiv wandert HSV 1 aus dem Trigeminus-Ganglion zurück zur Haut, wo es erneut Keratinozyten infiziert. Die Häufigkeit der Ausbrüche reicht von wenigen bis zu zwölf Episoden im Jahr. Gerade bei häufig rezidivierendem Verlauf u. a. mit Schmerzen und aufgrund der belastenden kosmetischen Beeinträchtigung ist es verständlich, dass sich Betroffene eine zuverlässige und sichere Behandlung wünschen.
Ein Herpesausbruch verläuft gewöhnlich selbstlimitierend. Die klinische Symptomatik wird bestimmt durch den Immunstatus des Patienten und durch die Lokalisation und Art der Infektion. Beim sonst gesunden Menschen ist im Rahmen einer Reaktivierung mit einer Erkrankungsdauer von durchschnittlich acht Tagen zu rechnen. Typische Vorboten eines Lippenherpesrezidivs sind Kribbeln, Brennen und Spannungsgefühl der Lippen, verbunden mit Juckreiz der betroffenen Areale; diese Phase wird Prodromalphase genannt. Die Haut ist entzündlich gerötet (Erythem) und es kommt zur Bildung von Knötchen (Papeln) auf der Haut. Im Anschluss an diese Phase kommt es im Zuge einer starken Virusvermehrung zur echten Krankheitsphase mit Bildung von stecknadelkopfgroßen Bläschen, Abwehrreaktion und Verschorfung mit Krustenbildung. Unter Ablösen der Kruste und Rückgang der Schwellung heilen die Herpesläsionen ab. Virusträger sind bis zum Abfall des Schorfs infektiös.
Therapieziel: Beschleunigte Abheilung Eine vollständige Elimination von HSV 1 und 2 aus dem Organismus ist bis heute nicht möglich. Die verfügbaren Interventionen zielen daher meist auf eine (Verhaltens-)Prophylaxe sowie auf eine Symptomlinderung und beschleunigte Abheilung von Herpesausbrüchen. Der Therapiestandard beim Lippenherpes ist die Gabe von Nukleosidanaloga, welche die Vermehrung von HSV durch eine kompetitive Hemmung der viralen Polymerase begrenzen.
Das Prinzip dieser virustatischen Wirkung: In herpesinfizierten Zellen werden die Nukleosidanaloga bei der Neusynthese viraler DNA in den DNA-Strang eingebaut. Dadurch hemmen sie spezifisch und irreversibel die Herpes-DNA-Polymerase und somit die Synthese von Virus-DNA. Klinisch häufig verwendete Vertreter aus dieser Medikamentengruppe sind das in den siebziger Jahren entwickelte Aciclovir und das neuere azyklische Nukleosidanalogon Penciclovir. Beide Wirkstoffe müssen in der infizierten Zelle aktiviert werden, um ihre klinische Wirkung zu entfalten. Der erste Schritt ist die Phosphorylierung zum jeweiligen Monophosphat durch die virale Thymidinkinase. Anschließend überführen zelluläre Kinasen das Monophosphat in die aktive Triphosphatform. Da die körpereigene Thymidinkinase Nukleosidanaloga wie Aciclovir oder Penciclovir nicht als Substrat nutzen kann, ist die Aktivierung beider Substanzen weitestgehend von viralen Kinasen abhängig. Die gering ausgeprägte Phosphorylierung durch die zelluläre 5-Nukleotidase ist klinisch nicht relevant. Die inhibitorischen Triphosphate werden daher in relevantem Ausmaß nur in Zellen gebildet, die mit Herpes-Viren infiziert sind. Wie In-vitro-Studien belegen, ist das in HSV-infizierten Zellen gebildete Penciclovirtriphosphat relativ stabil. Die antivirale Aktivität der Substanz wurde durch Studien im Vergleich zu Aciclovir dokumentiert. Hier zeigte sich in vitro eine höhere Aktivität von Penciclovir gegenüber HSV 1 und eine vergleichbare Aktivität gegenüber HSV 2 [1]. Als mögliche Ursache wird u. a. eine im Vergleich höhere Phosphorylierungsrate von Penciclovir diskutiert. In vitro liegt die Halbwertszeit für Aciclovir bei 0,7 bis 1 Stunde; für Penciclovir wurde eine Halbwertszeit zwischen 10 und 20 Stunden ermittelt [2].
Topische Therapie ist Standard Zur Behandlung von Herpesinfektionen sind neben Nucleosidanaloga wie Penciclovir und Aciclovir (sowie deren Prodrugs Famciclovir und Valaciclovir) eine Reihe weiterer Virustatika zugelassen, z. B. Foscarnet und Vidarabine. Die Mehrzahl dieser Substanzen wird zur Therapie schwerer Herpesinfektionen systemisch (peroral oder intravenös) eingesetzt, etwa bei Gingivostomatitis herpetica, bei Herpes-Enzephalitis oder dem Ekzema herpeticatum. Beim rezidivierenden Herpes labialis hat sich die topische Behandlung als wirksame und überzeugende Variante durchgesetzt. Hier wurde bislang überwiegend Aci–clovir eingesetzt, das wegen besserer Penetrationseigenschaften in Cremeformulierung als in Salbenformulierung [u.a.3, 4] als fünfprozentige Cremezubereitung eingesetzt wird.
Gemäß Fachinformation sollte die Creme bereits bei den ersten Anzeichen eines Herpesausbruchs wie Kribbeln, Brennen, Spannungsgefühl der Lippen auf die betroffenen Hautareale aufgetragen werden. In zwei placebokontrollierten multizentrischen Studien zu Aciclovir 5% Creme an Patienten mit rezidivierendem Herpes labialis (> drei Episoden jährlich) und identischem Design wurde die Heilungsphase nach Arzturteil signifikant um durchschnittlich 0,5 bzw. 0,6 Tage gegenüber Placebo verkürzt (p = 0,007 bzw. p = 0,006).
Die Dauer schmerzhafter Episoden war nach Patientenangaben um 0,3 bzw. 0,4 Tage ebenfalls signifikant vermindert (p = 0,017 bzw. p = 0,014) [5]. Ein ähnliches Ergebnis wurde in einer randomisierten placebokontrollierten Studie für 1%ige Penciclovir Creme ermittelt.
Hier war die Heilungsdauer signi–fikant um durchschnittlich 0,7 Tage (p < 0,001) und die schmerzhafte Phase um durchschnittlich 0,6 Tage verkürzt (p < 0,001) [6]. Der Effekt dürfte für Patienten mit guter Compliance noch höher liegen, da alle randomisierten Patienten – d. h. auch Stu–dienabbrecher – in die Auswertung einbezogen wurden (Intent-to-treat-Modus). Die klinische Besserung wurde hier auch bei Patienten beobachtet, die Penciclovir Creme in späteren Herpesstadien, d. h. nach der Ausprä–gung von Läsionen anwandten. Der Behandlungserfolg bei verzögerter Applikation war im pri–mären Studienziel miteinbezogen und statistisch aus–wertbar. Die kombinierte Auswertung der Resultate der Studie von Spruance und Mitarbeitern [6] mit Ergebnissen einer zweiten klinischen Studie bestätigt dieses Ergebnis [7]. Darin konnten insgesamt mehr als 3000 Patienten mit rezidivierendem Herpes labialis Penciclovir 1% Creme oder Placebo bei den ersten Anzeichen eines Herpesausbruchs und im Bläschenstadium an–wenden (tags–über alle 2 Stunden für 4 Tage): In dieser Kombination zweier groß angelegter klinischer Studien zur Behandlung des Lippenherpes waren die klassischen Herpesläsionen im Penciclovir-Studienarm um 31 Prozent rascher zurückgegangen im Vergleich zu Placebo und assoziierte Schmerzen um 28 Prozent rascher gelindert. Der Rückgang beider Symptome wurde durchschnittlich jeweils um etwa einen Tag beschleunigt. Damit ist Penciclovir ein topisches Virustatikum, für das in klinischen Studien ein signi–fikanter Einfluss auf den Verlauf des rezidivierenden Herpes labialis nachgewiesen wurde.
Direkte Vergleichsstudien von Aciclovir Creme und Penciclovir Creme sind nur begrenzt ver–fügbar. Aus einer Vergleichsstudie mit 40 Patienten liegen Hinweise vor, dass Penciclovir 1% Creme nach Therapiebeginn in der Prodromalphase eine raschere Abheilung induziert.
Das Krustenstadium und Schmerzfreiheit wurden mit der Substanz jeweils vier Tage nach Behandlungsbeginn erreicht; bei Verwendung von Aciclovir 5% Creme war dies nach sechs bzw. fünf Tagen der Fall. Bei Einsatz erst im Bläschenstadium zeigte sich Aciclovir ähnlich wie ohne Therapie, während mit Penciclovir die Zeit bis zur Krustenbildung um 30 Prozent reduziert und die Dauer der Schmerzphase um 20 Prozent verringert werden konnten [8].
Penciclovir ist, wie Aciclovir, sicher und gut verträglich. Die Substanz hat in klinischen Stu–dien nach topischer Applikation ein mit Placebo vergleichbares Nebenwirkungsprofil unter Beweis gestellt. Die systemische Absorption nach topischer Gabe ist vernachlässigbar gering [9]. Trotz der dokumentierten Wirksamkeit und Sicherheit ist Penciclovir bislang weder in den ärztlichen Leitlinien [10] noch in dem Grundwerk zur Selbstbehandlung der Bundesapothekerkammer [11] zur Therapie des Herpes labialis enthalten. Eine Neubewertung der Substanz im Sinne einer Aufnahme in die Leitlinien erscheint angemessen.
Penciclovir: seit 2005in der Selbstmedikation erhältlich Penciclovir 1% Creme) ist derzeit zugelassen zur lindernden Therapie von Schmerzen und Juckreiz sowie zur Beschleunigung der Krustenbildung beim natürlichen Heilungsverlauf von akuten Episoden leichter Formen eines rezidivierenden Herpes labialis. Die Substanz wurde zum 1. Januar 2005 aus der Verschreibungspflicht entlassen und ist seit Juli 2005 als Präparat Fenistil® Pencivir bei Lippenherpes in der Selbstmedikation erhältlich. Die in den klinischen Studien dokumentierte beschleunigte Abheilung von Herpesausbrüchen zeigt sich auch im Rahmen der Selbstmedikation. Nach aktueller Datenlage erscheint es gerechtfertigt, Kunden mit bekanntem Lippenherpes oder fortgeschrittenen Herpessymptomen auf die optionale Anwendung von Penciclovir im Bläschenstadium hinzuweisen. Trotz der diesbezüglich erwiesenen Wirkung wird empfohlen, die Therapie möglichst in der Prodromal–phase zu beginnen, um frühzeitig die Virusvermehrung zu hemmen. Bei Beginn der Behandlung wenn bereits Bläschen entstanden sind, wird eine Verkürzung des Heilungsverlaufs erreicht.
Im Apothekenalltag ist daran zu denken, dass die Erkrankung von Betroffenen oft als beschämend empfunden wird. Eine taktvolle Ansprache auf Herpessymptome ist daher ratsam. Wenig informierte Kunden sollten allgemeine Empfehlungen zum Umgang mit der Infektion erhalten (Broschüre oder persönliches Gespräch). Die Themen reichen hier von Möglichkeiten zur Verhaltensprophylaxe (Stabilisierung des Immunsystems, Umgang mit Stresssituationen, Vermeidung starker Sonneneinstrahlung) bis zur Sensibilisierung für frühe Herpeszeichen. Die Betroffenen sollten wissen, dass Bläschen und Krusten hoch infektiös sind und Maßnahmen gegen die Ansteckung Dritter kennen. Bei der Behandlung mit Externa sollte deren Anwendung (z. B. Anwendungshäufigkeit, Auftragen mit Wattestäbchen) genau erklärt werden.
Schwere Krankheitsverläufe sind beim Herpes labialis selten. Dennoch gibt es Patienten, denen aufgrund eines potenziell komplikationsbehafteten Verlaufs zu einem Arztbesuch ge–raten werden sollte. Dies sind u. a. immungeschwächte Menschen sowie Patienten mit einer Beteiligung der Augen oder bakteriellen Superinfektionen. Das Gespräch mit dem Arzt empfiehlt sich zudem für Betroffene mit häufigen oder aus–gedehnten Ausbrüchen sowie für Patienten mit ausgedehnten Ekzemen oder Neurodermitis. Für letztere stellt die Entwicklung eines Ekzema herpeticatum eine po–tenztielle Komplikation dar.
























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.